2010.05.23 Sunday
 |
|
子宮形態異常と不育症
不育症の原因は多岐にわたりますが、今回は「子宮形態異常」について紹介します。子宮奇形の有無は子宮卵管造影検査で確認します。この子宮卵管造影は非常に痛い検査として巷で通っていますが、痛みの感じ方にも個人差があるようで、私の場合は全く痛みを感じませんでした。子宮形態異常について、手元資料を参考に簡単にまとめてみました。
ヒトの子宮は胎児期に左右のミュラー管が腹腔の中央で融合して形成されるため、その融合不全つまり奇形が発生しやすい。但し、先天的な奇形であっても初潮や月経周期にも異常がないので、検査を受けるまで気が付かないことが多い。子宮奇形には弓状子宮、双角子宮、中隔子宮、単角子宮、重複子宮等がある。流産率は中隔子宮が最も高く、単角、双角、重複、弓状子宮等がそれに続く。子宮奇形の治療は子宮形成術(開腹手術や経膣手術)となるが、単角子宮や完全な重複子宮は手術の適応とならない。また子宮形成術を受けた患者の分娩は帝王切開となる。(以下、子宮奇形のレントゲン写真)
↓弓状子宮
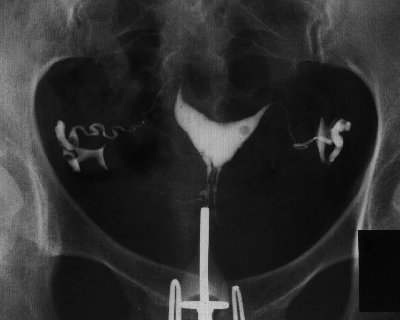
↓双角子宮
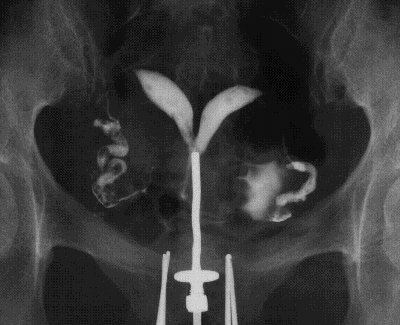
↓中隔子宮
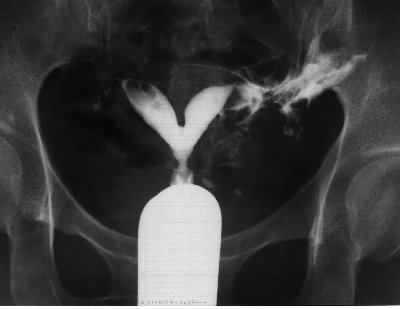
↓単角子宮
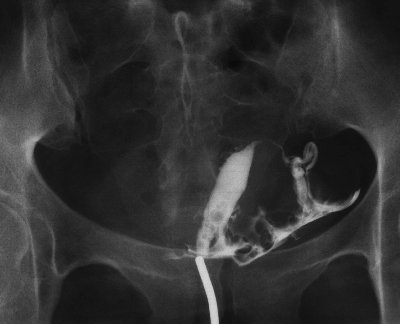
↓正常子宮
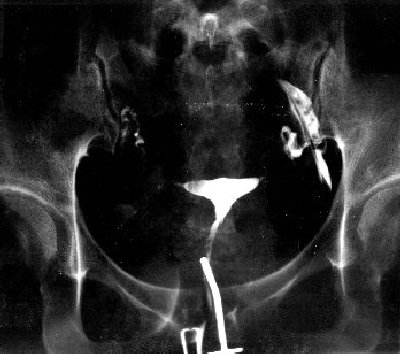
【参考資料】
牧野恒久, 和泉俊一郎, 杉俊隆. 総論 不育症. 新女性医学体系15 不妊・不育
|
 |
2010.05.23 Sunday
 |
|
免疫療法の効果検証
【参考文献】
Mononuclear-cell immunisation in prevention of recurrent misacarriages: a randomised trial
Carole Ober, Theodore Karrison, Randall R Odem, Randall B Barnes,D Ware Branch, Mary D Stephenson, Beverly Baron, Mary Ann Walker, James R Scott, James R Schreiber
THE LANCET Vol 354 July31,1999より
今回紹介する論文は、原因不明の習慣流産の治療として行われている「夫の単核球細胞免疫」、いわゆる「夫のリンパ球免疫」の効果について言及するものです。驚くべきことに、筆者らがアメリカとカナダの6つの医療センターで行った大規模な臨床試験の結果、「夫の単核球細胞免疫」を受けた治療群の流産率は対照群に比べ明らかに高く、この治療の有益性が確認できないことから、結論として、この治療に関して異議を唱えています。文中にある通り、この試験は2重盲検で、すなわち医師、患者とも、治療・対照群のどちらに割り当てられているか知らされずに行われた前向き研究(prospective study)であり、そのデータは非常に信頼性が高いと思われます。
注意すべき点は、試験対象として登録された女性は「原因不明の習慣流産患者」とされていますが、抗PE抗体や血液凝固12因子についての検査は受けていない模様なので、「原因不明の患者」とされた女性の中には、これらによる血液凝固異常が流産の原因となっている患者も含まれていると想定されます。そのような患者を除外して試験を行えば、また違った数字がはじき出されるのかもしれません。しかし、日本国内においても、これらの検査を受けないまま「原因不明」とされ、リンパ球移殖を受けられている方も多いことから、敢えてこの論文を紹介することにしました。「医学的アプローチ 不育症における新しい概念」でも紹介した通り、最近のトピックスとして免疫療法がTh1/Th2のバランスを改善するという興味深い説もあり、今後、免疫療法に関してはアンテナを高くして、し過ぎることはないやに考えます。以上のことを前提にして、まずはご一読ください。
いつもながらつたない訳です。ご勘弁のほどを。また原文の一部も合わせて掲載しましたのでご参照ください。
なお、青字は私が加筆したもの、下線部は重要と考えた箇所です。
--------------------------------------------------------------------------------
習慣流産の予防のための単核球細胞免疫について
ひとつの無作為試験
要約
背景 原因不明の習慣流産の夫婦は、母親が、遺伝的に異質な胎児の生存に不可欠な免疫応答の発達を妨げる、同種免疫異常を持っているかもしれない。夫の単核球細胞による免疫は、そのような同種免疫を介する流産の治療として用いられている。けれどもこの治療に関して発表された研究結果は、矛盾している。本研究において(習慣流産〔REMIS〕研究)、我々は夫の単核球細胞免疫が妊娠の成功率を高めるかどうか、調査した。
方法 3回以上の原因不明の自然流産の既往をもつ女性が2重盲検、多医療センター、ランダム化臨床試験に登録された。91人が夫の単核球細胞免疫に(治療)、そして92人が無菌の生理食塩水免疫に(対照)割り当てられた。第一次結果は、無作為抽出12ヶ月以内の妊娠達成が不可能か可能か。可能であった場合、妊娠28週以前に中断された妊娠(失敗)か、妊娠28週以降の妊娠(成功)か。全女性を含む分析と(intention-to-treat治療の意図)、妊娠した女性のみを含む分析の、ふたつの分析がなされた。
所見 各群2人の女性が処置を受けなかった。そして8人が(3人治療、5人対照)中間分析後に除外された。試験を終えた全無作為抽出女性分析において、成功率は、治療群で86人中31人(36%)、そして対照群で85人中41人(48%)であった(オッズ比0.60〔95%信頼区間0.33-1.12〕p=0.108)。妊娠女性のみの分析においては、それに相応する成功率は68人中31人(46%)と63人中41人(65%、オッズ比0.4〔0.22-0.91〕p=0.026)であった。母親の年齢、過去の流産数、そして夫婦が過去に妊娠を存続したかどうか、について調整後も結果は変わらなかった。過去に生児出産していない133組の夫婦のサブグループ分析においても、同様の結果が得られた。
序論
臨床的に確認された妊娠の約15%は自然流産となる。このように流産はヒトの妊娠に最も頻繁にみられる合併症である。ほとんどの流産は散発性のものであるが、夫婦の0.5〜1.0%に習慣流産(3回以上の自然流産)が起こる。習慣流産を経験しているほとんどの女性において、何の原因も確認されえない。母親が半同種異型の妊娠の存続に不可欠な免疫学的応答の発達を妨げる、という同種免疫メカニズムは、これらの流産の原因のひとつ、もしくは原因そのものとして提言されてきた。動物の流産モデルと、ヒトの移植臓器生着の研究を基準として、夫の白血球による免疫が、同種免疫を介した流産の治療として提案された。この免疫療法は、その効果が相変わらず論争の的であるにもかかわらず、合衆国や、その他国々の多くの医療センターで実施されている。発表された試験や発表、未発表研究のメタアナライシスは、大規模な無作為化試験の必要性を示すような、矛盾した結果を引き起こした。この多医療センター間の、ランダム化二重盲検試験―習慣流産研究(REMIS)―の目的は、原因不明の習慣流産の治療として、夫の単核球細胞免疫の効果を評価することであった。
方法
患者
患者は1992年7月〜1997年12月の間に6つの医療センターで募集された(合衆国:イリノイ州シカゴ シカゴ大学、ミズーリ州セントルイス ワシントン大学メディカルスクール、ユタ州ソルトレイクシティ ユタ大学、ペンシルヴェニア州ピッツバーグ ピッツバーグ大学、カリフォルニア州ロスガトス ロスオリボスウーマンズセンター、カナダ:ブリティッシュコロンビア バンクーバー ブリティッシュコロンビア大学)。すべての研究センターが各倫理委員会から承認を受け、そしてすべての患者からのインフォームドコンセントが得られた。患者は委託母体から広く募集されたので、審査された人数や不適格者数は知らされなかった。
適格基準は、
染色体異常児、子宮外妊娠によるものではない3回以上の流産の既往(連続している必要はない)
現在の夫との間に2人以上生産していない。
募集時点で40歳以下
免疫時点で妊娠していない
微細胞毒性測定法によって抗HLA抗体が測定されない
夫の単核球免疫に対して禁忌がない
過去の流産に原因が見出されない
流産の原因は次の方法で確認された。
両親の細胞遺伝学的検査(染色体検査と思われる)
黄体期のプロゲステロン連続測定、もしくは同位相の子宮内膜
血清中の甲状腺ホルモン濃度
子宮内腔の形は子宮卵管造影法、超音波子宮断層法、もしくは子宮鏡検査で評価
カルジオリピン抗体は同一の検査室で測定される
ループスアンチコアグラントはリン脂質依存性血液凝固時間を用いて、標準凝固時間(平均値より2SD以内)と比較して評価した。ほとんどの医療センターが感性の部分トロンボプラスチン時間を使用し、いくつかのセンターは希釈ラッセル蛇毒時間を使った。
研究のデザインと過程
患者はそれぞれの医療センターで、治療または対照群に無作為に割り当てられた。ランダム化は、臨床センターによって8人と10人サイズの置換ブロック法で階層化された。治療群に割り当てられた女性は夫の単核球細胞で免疫され、そして対照群に割り当てられた女性は無菌の生理食塩水を同用量注射された。生物統計学者の研究室によって準備された不透明の連番されたシール張りの封筒が、各センターの血液バンク(合衆国)、もしくは輸血医療センター(カナダ)に保存され、男性パートナーが採血した時点で(免疫の1日前)、検査員によって開けられた。もしその夫婦が対照群に割り当てられていた場合、採血された血液は廃棄された。免疫用の注射器は血液バンク員によって準備され、注射をするREMIS看護コーディネーターに与えられた。注射器と管は、にごった細胞液が透明な生理食塩水と見分けられないよう、不透明なテープで覆われた。このように、患者も患者に接触した研究員も、処置割り当てに気付くことはなかった。
単核球細胞はフィコール勾配を使って1単位の全血から取り除かれ、一晩1〜6℃で保存された。その次の日、細胞液(5mLの標準生理食塩水に2億個のリンパ球が含まれている)は注射器に移された。3mLが静脈内に投与され、そして0.5mLが前腕の皮下2箇所と皮内2箇所に注射された。対照群に割り当てられた女性に対しては、5mLの生理食塩水が注射器に分割され、同じ方法で投与された。全女性が妊娠テストで陰性を確認後、月経周期の最初の2週間に免疫された。彼女達は免疫後1時間観察され、そして体温はもちろん、血圧、脈拍数など免疫に対するどんな反応も記録された。夫のHLAに対する抗体は免疫の2週間以降に測定されたが、その結果は研究者に明かされなかった。すべての患者は3ヶ月ごとに電話で接触された。6ヶ月以内に妊娠しなかった患者は、同じ試験計画書に従って、最初に受けた時と同じ方法で再免疫された。
妊娠は、月経予定日後1〜5日に、すなわち排卵後3週目(妊娠5週)に診断された。妊娠が確認された後は、妊娠第1三半期中、週1回の往診が予定された。往診が不可能な場合は、患者が電話連絡をとった。患者の医師もしくはREMIS看護コーディネーターによる週1回の往診の期間、補助的治療が提供された。この治療は心理的サポートと超音波検査を含んでいた。
第1三半期後、産科的ケアが患者の主治医によって引き受けられた。看護コーディネーターは残りの妊娠期間中、女性一人一人と月1回、接触を続けた。正常な経過を辿った女性については、遺伝学的研究のため、分娩時に臍帯血と胎盤標本が採集された。もし流産が起こった場合は、細胞遺伝学ならびに遺伝学的研究のため、受胎生成物の採集にすべての努力がはらわれた。流産は、それが胎児の心拍確認前に起こった場合は前胎芽の、胎児の心拍は確認されたが妊娠10週以前の場合は胎芽の、そして胎児の心拍確認後、少なくとも妊娠10週以降の流産の場合は胎児の流産と考えられた。習慣流産に対し、他のいかなる治療法も併用されなかった。
統計学的分析
第一次分析は、intention-to-treat(治療の意図)により、全無作為抽出患者に対して行われた。Mowbray and colleaguesの試験計画書に従い、成功は少なくとも妊娠28週まで継続した妊娠と定義された。治療の失敗は、12ヶ月以内に妊娠に至らなかった女性、そして妊娠28週以前に流産を経験した女性であった。第二次分析は、無作為抽出後12ヶ月以内に妊娠した女性だけを対象に、妊娠28週以前の流産で失敗、という定義で行われた。サブグループ分析は過去にも生児を出産したことがない女性に限定して行われた。
治療と対照グループ間の相違は、連続変数を求めるスチューデントのt検定と、絶対変数を求めるχ2もしくはフィッシャーの直接法で分析された。成功率は、流産に関連づけられるとされる3つの要因(すなわち、母親の年齢、過去の流産数、患者が過去に生児出産をしたかかどうか)について無調整、調整の両方のオッズ比を引き出すべく、記号論理学的回帰分析によって比較された。無作為抽出後、妊娠反応陽性に至るまでの月数、そして妊娠診断後、流産するまでの週数の分布はKaplan-Meier methodで評価され、ログランク検定によりふたつの群間で比較された。
研究は両群の妊娠率を同等の60%と仮定し、妊娠女性中の生児出産率(具体的には妊娠28週以上)の増加―対照群60%から、治療群80%まで―を検出すべく設計された(すなわち12%の成功率の相違)。α=0.05の両側有意検査で、80%の確率でこの規模の相違を検出するためには、群ごとに262人規模のターゲットサンプル女性が必要であった。中間分析はO’Brien-Fleming monitoring boundaryで50の結果ごとに計画された。しかし、1997年12月に最後の参加者が無作為抽出された時点で、サンプル規模は計画より小さかった。そして、3回限りの中間分析と1回の最終分析がなされた。すべての結果は独立したデータと安全監視委員会により、再調査された。1998年2月の第三次中間分析後、委員会はこれ以上の6ヵ月再免疫は行われるべきではないと薦めた。この決定の理由は、治療群の流産率が対照群のそれより高かったからである。その結果、6ヶ月で妊娠しなかった治療グループの3人の女性と対照群の5人の女性は再免疫されなかった。intention-to-treat分析のためには、これらの患者8人の結果は不確定と見なし、そして群比較から除外された。妊娠反応陽性までの月数の分布分析においては、これらの患者の観察報告は6ヶ月で打ち切られた。すなわち、6ヶ月以降の追跡情報は計算外とされた。
結果
183人の女性は無作為に治療と偽薬に割り当てられた(図1省略)。スクリーニングの結果、妊娠1人、そして血液型不適合1人が明らかになり、無作為抽出後(しかし免疫前)に、1人は夫のサイトメガロウイルス抗体陽性のため、もう1人は個人的な理由で、2組の夫婦が参加しないと決めたことから、免疫前に各群2名が不適格と判定された。179人中131人の女性が(73.2%)が無作為抽出後12ヶ月以内に妊娠し、40人(22.3%)が妊娠しなかった。そして8人の結果が不確定とされた。
131人の妊娠女性のうち、72人(55%)が出産し、そして59人(45%)が流産となった。59例の妊娠失敗のうち、5人が子宮外妊娠、31人が前胎芽期流産、17人が胎芽期流産、そして6人が胎児期流産であった。
治療・対照群の人口統計学的、そして妊娠歴変数の分布は表1に示される。両群は治療群において過去に生児を持った女性の率が高いということを除き、似通っていた(p=0.054)。母親の年齢、過去の流産数に応じた変数はその後の分析において共変数として含まれた。
表1 各群の人口統計学的変数と妊娠歴
治療群(n=89) 対照群(n=90)
平均年齢* 32.7(4.3;23−41**) 32.7(4.4;22-40)
人種
白人 83(93%) 78(87%)
その他 6(7%) 12(13%)
妊娠歴
過去の妊娠回数* 4.9(2.1;3-16) 4.6(1.6;3-9)
過去の流産回数* 4.3(1.8;3-13) 4.2(1.4;3-9)
過去に生児を出産した女性数 29(33%) 17(19%)
過去に子宮外妊娠歴のある女性数 9(10%) 12(13%)
過去に染色体異常の胎児を流産した女性数 5(6%) 7(8%)
*平均(標準偏差;範囲)
**女性1人は40歳で募集されたが、41歳の誕生日の直後に無作為抽出された。
Intention-to-treat分析において、治療群の成功率は36%、そして対照群では48%であった(表2、オッズ比0.60〔95%信頼範囲0.33-1.12〕p=0.108)。母親の年齢、過去の流産数、そして過去の生児出産を調整に入れた コレスポンデンス分析は同等のオッズ比を導いた(0.54〔0.28-1.02〕p=0.056)。過去の生児出産が成功オッズ上昇に関連するとはいえ、いずれの共変数効果も統計学的有意性に至らなかった(2.05〔0.96-4.35〕p=0.062)。カプラン・メイヤー推測の妊娠率は、治療群で78%、そして対照群で72%と、群間で著しく異ならなかった(ログランク p=0.232)。
表2 各群の検査結果
妊娠結果 治療群 対照群
無作為抽出された全患者
計 86 85
成功 31(36%) 41(48%)
失敗 55(64%) 44(52%)
妊娠した全患者
計 68 63
成功 31(46%) 41(65%)
失敗 37(54%) 22(35%)
妊娠女性のみを含めた分析において、成功率は治療群で46%、そして対照群で65%であった(オッズ比0.45〔0.22-0.91〕p=0.026)。再び共変数調整されたコレスポンデンス分析は、同等のオッズ比を導いた(0.40〔0.19-0.84〕p=0.015)。この分析において、過去の流産数は成功率に有意な効果をもった(流産1回追加ごとのオッズ比0.75〔0.58-0.99〕p=0.040)。治療効果もまた、参加施設間で同様であった(データは未公表)。
分析は原発性習慣流産夫婦、いわゆる過去に生児を得ていない夫婦を対象に繰り返された。治療群59人中18人(30%)、そして対照群70人中32人(46%)というIntention-to-treat分析における成功率でもって、結果は再び対照群に味方した(オッズ比0.52〔0.25-1.08〕調整後p=0.082)。妊娠女性に限ると、治療、対照群の成功率は、それぞれ46人中18人(39%)、51人中32人(63%)であった(0.37〔0.16-0.86〕調整後p=0.021)。治療群において、免疫後、患者の26%にHLA抗体が現れた。成功率とHLA抗体状態との間に明白な関連性はなかった(免疫後HLA抗体陽性患者、陰性患者の成功率はそれぞれ31%、30%、p=1.0)。
治療、そして対照群における、妊娠から流産へいたる時間の分布は図2(省略)に示される。流産時点での平均妊娠期間は治療、対照群それぞれ8.9週(標準偏差4.5)、6.2週(1.5)であった(p=0.002)。流産が起こった時点までの妊娠期間は、対照群の全患者において10週以前であったが、治療群においては37人中6人(16%)が妊娠10周以降に起こった。発育段階ごとの流産のタイミングは表3に示されている。治療、対照群間で、子宮外妊娠、前胎芽、そして胎芽の流産率に有意差はなかった(p=0.320、それぞれ0.564、0,162)が、胎児流産率は治療群において著しく高かった(p=0.036)。
受胎生成物の染色体研究は59体の堕胎児中21体で成功した。細胞遺伝学的研究がなされた21体中、7体(33%)が異常核型を持っていた。すべて治療群であった(表3)。治療群において、さらに4体の胎児が異常を持っていた。嚢胞性のヒグローマ2体、臍ヘルニア、気管・食道の瘻、十二指腸の閉鎖、そして単臍動脈1体、トリプルマーカー検査異常1体(α―胎児性タンパク、非結合エストリオール、そしてヒト繊毛ゴナドロピン)。
表3 失敗に終わった妊娠の時期と異常
発育段階
子宮外 胎芽 胎芽 胎児
治療群
失敗した妊娠数(妊娠数n=68) 1(1%) 18(26%) 12(18%) 6(9%)
細胞遺伝学的研究可能な症例 0 4 9 4
正常核型数(46,XX/46,XY) 2/0 0/4 3/1
異常核型 47,XX+20 45,X
47,XX+16 45,X
47,XXX+14
47,XX+16
69,XXX
対照群(妊娠数n=63)
失敗した妊娠数(妊娠数n=68) 4(6%) 13(21%) 5(8%) 0
細胞遺伝学的研究可能な症例 1 1 2
正常核型数(46,XX/46,XY) 0/1 1/0 2/0
異常核型
28週以降の早産も胎児死亡もなかった。各群の母親の生児出産値に関しても、治療、対照それぞれ31人、41人と相違はなかった。出産の平均時期は処置群で39.2週(標準偏差1.7、範囲35.6-44.4)、対照群で39.4週(1.3、36.4-41.0)であった。ふたつの群の平均出生時体重は、それぞれ3395g(623;2241-4592)と3353g(491;2381-4479)であった(p=0.755)。男女比(M/F)は治療群で0.82、対照群で0.86であった(p=1.0)。
議論
REMIS研究において、検討対象が全無作為抽出患者か、妊娠に至った患者か、もしくは過去に生児を得た患者を除外するか否かにかかわらず、その妊娠成功率は夫の単核球細胞を免疫した患者より、対照群の方が高かった。加えて、免疫後にHLA抗体が現れたかどうかにかかわらす、治療群患者における結果は同様であった。このように、我々は習慣流産の治療のための夫の単核球細胞免疫からは何の有益である証拠も見出さなかった。その上、生理食塩水を免疫した患者より、夫の単核球細胞を免疫した患者中の流産率が高いということは、夫の単核球細胞を用いた免疫療法が臨床的に確認された流産率を高めている可能性があると示唆している。
治療群における高い流産率は、後期におこる流産に関連していた。実際に、妊娠9週以降に起こったすべての流産が治療群におけるものだった(図2省略)。すべての染色体異常、そしてその他の異常もまた、治療群で起こった。けれども、この所見はおそらく、治療群において後期の受胎生成物として、胎児組織を確認する機会が多かったこと、そしてより後期の流産数が多かったことを反映している。たとえば、本研究における染色体分析は、31前胎芽中5体(16%)、17胎芽中11体(65%)、そして6胎児中4体(67%)で成功した(表3)。流産児の染色体異常についての疫学的研究の推定は、初期流産の大部分は染色体異常であると示唆している。けれども、すべての流産児の染色体情報がなければ、我々は分析を染色体正常妊娠に限定することはできない。それにもかかわらず、治療群の母親の年齢分布がほとんど同じと仮定すれば(表1)、染色体異常の発生はグループ内に無作為に分布されるべきであった。
本研究の結果はMowbray and colleaguesの同様な臨床試験の結果と異なっている。我々はほとんど同じ試験計画書に従ったけれども、研究間にいくつかの違いがあった。まず、過去の研究には対照処置に10mLの血液から採取された母親の単核球細胞が使用された。ところが、我々は生理食塩水を使った。その研究における対象群の妊娠成功率が予想以上に低かったため(37%)、我々はCouchi and colleaguesの研究のように、生理食塩水を使用することを選択している。第2に、Mowbray and colleaguesの試験は第1三半期に補助的治療を施さなかった。我々の対照群における成功率は習慣流産女性の疫学的、およびコホート研究において報告された成功率と同等ではあるけれども、偽薬としての生理食塩水の使用と、第1三半期における補助的治療の施行は、彼らの研究における成功率より、われわれの対照群の成功率が高いことを理由づけた(それぞれ65%vs37%、妊娠女性内で)。けれども、我々の試験計画書におけるこれらの相違は、ふたつの研究間の治療群での成功率の差異を説明しそうにはない(それぞれ46%vs77%、妊娠女性内で)。他方で、試験設計や分析における相違は、我々の研究上の相違のいくつかを説明づける。Mowbray and colleaguesは、a fully sequential design(stopping early)を使用し、我々が行ったintention-to-treat分析をしなかった。そのことは、もしふたつの群間で妊娠率、もしくは化学流産率が異なれば、結果が偏ってしまったかもしれない。また、Mowbray and colleaguesの研究において(Jeng and colleaguesによる分析)、18人もの患者が試験終了後に追跡調査された時、治療効果は落ち、そして治療患者と対照患者間の相違に有意性が無かった。
Mowbray and colleaguesやいくつかの追加ランダム化試験により導かれた、発表および未発表データを含むメタアナライシスにおいて、白血球免疫療法を擁護する、小さいけれど有意な効果が見つけられた。この分析において、治療された女性の成功率は62%から77%に分布した(混合サンプル、68.4%)。結果は相対的危険度で、すなわち、治療、対象群における生児出産率として報告された。その論文においては、ふたつの分析チームが独立して研究し、それぞれ1.16(95%信頼区間 1.01-1.34)そして1.21(1.04-1.37)という推測値に到達した。これらの試験に最新のデータを含めた1995年のメタアナライシスにおいて、免疫療法の効果は有意性に達しなかった(生児出産率1.12〔0.97-1.31〕)。もし我々の試験の結果がこれらのデータに追加されれば、推測される生児出産率は1.04(0.91-1.20)に下降する。試験間の結果の不均質に対するテストに有意性はなかった(p=0.320)。
本研究において、夫の単核球細胞免疫は習慣流産女性の妊娠結果を向上させなかった。説明不可能な習慣流産歴にもかかわらす、妊娠した対象患者の65%近くが妊娠成功となった。我々は妊娠した免疫女性において、より高い流産率と流産期がおそいことを発見した。有益性がないことから、我々は原因不明の習慣流産に対する治療としてこの方法に反対する。
|
 |
2010.05.23 Sunday
 |
|
免疫療法の適応原則
【参考文献】
アメリカ生殖免疫学会の反復流産の診断と治療のための臨床指針推薦委員会の報告書(1997年8月)より
--------------------------------------------------------------------------------
「不育症に対する免疫療法の適応の原則」
1. 生産歴がない、または生産歴より3年経過して連続3回以上流産している症例。生産歴のある症例に夫リンパ球などによる免疫療法をした場合、あまり効果がない。
2. 自己免疫異常(抗リン脂質抗体や抗核抗体など)のない症例。自己免疫異常のある症例に夫リンパ球などによる免疫刺激をした場合、効果がない上に、自己免疫疾患を誘発する恐れがある。
3. 抗夫リンパ球抗体がない症例。
|
 |
2010.05.23 Sunday
 |
|
血液凝固第12因子と習慣流産について
【参考文献】
牧野恒久 杉 俊隆
「Plasma contact system, kallikrein-kinin system and antiphospholipid-protein antibodies in thrombosis and pregnancy」*
*「Journal of Reproductive Immunology」Vol.47 2000 に掲載
※上記論文より血液凝固12因子と習慣流産に関する部分を抜き出し訳してはみましたが、どうもイマイチなので 英語の原文も加えました。但し、下記に対応した部分のみの紹介となりますのでご注意下さい。
--------------------------------------------------------------------------------
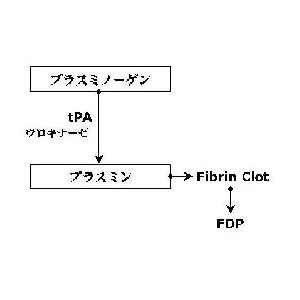
血液凝固12因子、プレカリクレインそして高分子キニノーゲンは内因性血液凝固系における接触因子として知られている。これらタンパク質の欠損症は試験管内では凝固時間の延長を示すにもかかわらず、臨床的な出血は見られない。逆説的に、これらのタンパク質は抗凝固、線溶促進活性を有すると言われている。事実これらの欠損症と反復血栓症との関連が報告されている。また原因不明の習慣流産において、これらタンパク質の欠損症と抗リン脂質抗体が、血液凝固異常としてしばしば発見される。最近、胎児胎盤ユニットにおけるカリクレインーキニンシステム、もしくは接触システムの存在が証明されている。これは接触システムが妊娠において重要な役割を担っていることを示唆している。いくつかの研究では全身性エリテマトーデス、血栓症、そして習慣流産患者に接触タンパクに対する抗体が発見される、と報告されている。しばしばこれらの抗体は、抗リン脂質抗体やループスアンチコアグラントと関連している。接触タンパクは、抗リン脂質抗体症候群患者に発生する抗体に結合するタンパクとして、リストに加えられるかもしれない。
カリクレイン-キニンシステムは3つの必須血しょうタンパクー凝固12因子、プレカリクレイン、そして高分子キニノーゲンーから成っていて、それらは陰性荷電表面に結びついて互いに作用しあっている。12因子は陰性荷電表面との接触によって活性化されうる。(Griffin et al.,1978; Silverberg et al., 1980; Tankersley et al.,1984).活性化12因子はプレカリクレインをカリクレインに変え、カリクレインは血管に作用し炎症性を有する媒介物質ブラディキニンを開放すべく、高分子キニノーゲンを分解する。また活性化12因子は内因性の凝固系を継続するために11因子を活性化する。
驚くべきことに12因子欠損症は反復血栓症患者に多い症例として報告されている。(Mannhalter et al.,1992; Halbmayer et al,1992).12因子欠損症は常染色体劣性である。(Halbmayer et al.,1994)。同形接合の12因子活性値1%以下の12因子欠損症は、日常の実験室での検査でしばしばaPTT(活性化部分トロンボプラスチン時間)の著しい延長を伴い発見される。12因子活性値が25〜50%の異形接合の12因子欠損症はaPTTの若干の延長、もしくは正常なaPTTを示す。
抗リン脂質抗体もしくは12因子欠損症にみられる血管と胎盤の血栓は、習慣流産に関連していると報告されている。(Cowchock et al.,1986; Schved et al.,1989). Schvedet al.(1989)は12因子欠損症で習慣流産の病歴を持つ3人の若い女性(同形接合2人、異形接合1人)の症例について報告した。Braulke et al.(1993)は43人の反復流産患者中、12因子が低い水準にある患者が8人いたと報告した。最近Gris et al.(1997)は500人の原因不明の原発性習慣流産患者の血液凝固異常の症例を報告した。彼らは9.4%の12因子単独欠損症患者を、7.4%の原発性抗リン脂質抗体症候群患者を見つけた。そして線溶系低下については患者の42.6%に見つけられた。
Bick and Ancypa(1995)は、より一般的なアンチトロンビン3、プロテインCそしてプロテインS欠損症に対し、12因子欠損症は、まれな先天性の血液タンパク欠損の一つであると報告している。けれども反復性の静脈及び/または動脈の血栓塞栓症患者の12因子欠損症の症例は8〜20%とされた。(Halbmayer et al,1992).正常人における12因子欠損症の症例についてはほとんど知られていなかったので、Halbmayer (1994)は12因子欠損症について300人の健康な血液ドナーを調査し、2.3%の12因子欠損症の発生率を報告した。300人の健康なドナーのうち16人(5.3%)の被験者にaPTTの延長が確認された。aPTT延長の原因は、12因子欠損症(7/16)、ループスアンチコアグラント(6/16)、軽度の8因子欠損症(1/16)、そして肝臓の疾病(1/16)である。彼らのデータは12因子欠損症が他の血液タンパクの欠損症より比較的頻繁におこる障害であることを示している。
Gris et al.(1997)は初期の習慣流産と12因子との関係について報告した。またSugi et al.(1999)は妊娠初期の習慣流産について言えば、陰性のリン脂質に結合する抗体よりキニノーゲン依存性の抗PE抗体との方が、統計的に強い関連があると報告した。このように、妊娠中期以降に起きる抗カルジオリピン抗体の関連した流産とは反対に、妊娠初期の流産はしばしば接触システム、もしくはカリクレイン−キニンシステムの崩壊に関連しているかもしれない。なぜならカリクレイン−キニンシステムは子宮胎盤ユニット内にのみ存在し、それは胎盤の血液の流れや胎盤への物質や代謝産物の供給を調整する役割を負っている。(Hermann et al.,1996)このシステムの崩壊は、妊娠初期の流産のリスクファクターの一つと推測される。
|
 |
2010.05.23 Sunday
 |
|
抗PE抗体陽性、並びに12因子欠乏不育症患者の治療成績データ
【参考文献】
「日本生殖免疫学会」雑誌 第16巻. 第1号. 2001
「カリクレイン-キニン系の破綻に関連した不育症患者の治療法の検討」
東海大学産婦人科学教室
井面昭文、杉 俊隆、勝沼潤子、岩崎克彦、牧野恒久
※赤字の部分は私自身が特に興味深く読んだところです。
--------------------------------------------------------------------------------
【目的】
近年抗リン脂質抗体と第12因子欠乏症が反復流産のrisk factorとして注目を浴びている。抗リン脂質抗体のなかでは、キニノーゲンを認識する抗フォスファチジルエタノールアミン(PE)抗体が妊娠初期反復流産患者に多いと報告されている。キニノーゲンと第12因子はカリクレイン-キニン系の蛋白でutero-placental unitに局在し、bradykininを放出して胎盤血流を調節し、妊娠分娩に重要な役割を演じているといわれている。今回我々は抗PE抗体と第12因子欠乏不育症患者の治療法について検討した。
【方法】抗PE抗体陽性、または第12因子欠乏不育症患者に対して、インフォームドコンセントのもとで低用量アスピリン療法(LDA)、または低用量アスピリン+ヘパリン併用療法(LDA+hep)を施行した。
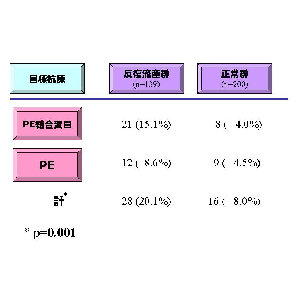
【成績】抗PE抗体陽性症例(n=96)中、妊娠成功率はLDA群(n=53)は75.5%、LDA+hep群(n=43)は76.7%と差を認めなかった。また、第12因子欠乏症例(n=73)中、妊娠成功率はLDA群(n=43)は79.1%、LDA+hep群(n=30)は93.3%であった。抗PE抗体陽性でなおかつ第12因子欠乏症(n=35)例中、妊娠成功率はLDA群(n=17)は64.7%、LDA+hep群(n=18)は88.9%であった。
【結論】我々は既に抗PE抗体の血小板に対する病原性を報告しているが、抗PE抗体陽性症例では抗血小板療法であるLDA単独群と、LDA+hep併用群間に治療成績の差を認めなかった。第12因子欠乏症例ではhepを併用した方が、成績は良好であった。
|
 |
2010.05.23 Sunday
 |
|
免疫・血液凝固学からみた不妊症〜妊娠初期反復流産
【参考文献】
「産婦人科の世界」Vol.53 No.2 2001
異常妊娠にかかわる免疫学 ―免疫学的にみた不妊、不育症
牧野 恒久 杉 俊隆
※下線部は私自身が重要だと感じたところです。
--------------------------------------------------------------------------------
はじめに
体外受精・胚移植(in vitro fertilization & embryo transfer : IVF-ET)は現在の不妊治療に必要不可欠なものである。1978年、英国で初のIVF-ETによる児が誕生して以来、世界中で数多くの児が出生しており、日本でもIVF-ETにより平成10年12月31日現在、合計47591人の子供が誕生したと報告されている。最近では1年間に1万余人の児が出生している。しかし、その妊娠率は未だに決して高いものではない。平成10年度の全国平均によると、移植あたり臨床妊娠率は22.6%にすぎず、この数字は私達の東海大学病院においてもほぼ同じであった(過去11年間の全症例23.2%)。この最大の理由は、着床についてほとんど明らかになっていないためと考えられる。胚移植をした後は子宮というブラックボックスの中で何が起きているのかよくわかっていない現状では、ARTの手法は不完全であると言わざるを得ず、着床現象の早期解明が望まれる。
流産は臨床妊娠(clinical pregnancy)以降、すなわち胎嚢確認後の生殖ロスを指し、着床期からhCG陽性までの生殖ロスは不妊症と扱われる。さらに、hCG陽性から胎嚢確認前の生殖ロスを化学的流産(chemical abortion)というが、これを不育症と不妊症のどちらに取り扱うかは意見が分かれるところである。妊娠3週(着床期)、4週(hCG陽性)、5週(胎嚢確認)のいずれに境界線を引くべきであろうか。形態的診断である超音波検査は確かに精度が向上しているが、細胞レベルでは胎嚢確認のかなり前に母児間の交流があるので、不育症と不妊症(特にIVF-ET不成功例)の間には明確な境界線を引くことは本来難しいはずである。実際、IVF-ETの臨床では化学的流産というケースが非常に多いというのは、誰しも経験しているところであろう。「妊娠とは受精卵の着床に始まり、胎芽もしくは胎児および付属物の排出をもって終わる」ことであるから、「胎嚢の確認をもって臨床妊娠とする」考えはもはや古いのかもしれない。
本稿ではあえて不妊症と不育症の間に境界線をひくことなく、着床期から妊娠初期までの免疫異常について最近の知見を紹介する。
1.不妊、不育症における免疫・血液凝固学の位置付け
以前よりSLEをはじめとする自己免疫疾患の患者にpregnancy lossが多いことが知られ、母体の免疫能の異常が妊娠維持に障害を起こす可能性が指摘されてきた。最近になって、それが抗リン脂質抗体という自己抗体によって引き起こされるという説が注目されるようになり、抗リン脂質抗体と関連する不育症、反復血栓症、血小板減少症をまとめて抗リン脂質抗体症候群と称し、広く認知されるようになった。不育症と並んで血栓症や血小板減少症などの血栓・止血関係の疾患がその症候群の診断基準案に列挙されたということは、不育症の病因として免疫だけでなく、免疫・血液学的機序が存在する可能性が示唆されたことになる。また一方で、以前より血栓傾向のある患者に、胎盤血栓によると思われるpregnancy lossが多いことも指摘されており、近年、血栓性素因(thrombophilia)と不育症の関係も解明されつつある。thrombophiliaには主に先天的血栓傾向を示す疾患と、後天的な抗リン脂質抗体がある。先天的thrombophiliaの中には、アンチトロンビン、プロテインC、プロテインSなどの抗凝固因子の先天性欠乏症や、活性化プロテインCに対して抵抗性を示す第5因子Leiden mutationなどがある。
近年、フランスのグループ(The Nimes Obstetricians and Haematologists : NOHA)が不育症と血液凝固の関連について大規模な調査を行い、興味深い結果を発表している(NOHA study)。これによると、妊娠初期流産を繰り返しているタイプの不育症と、妊娠後期のfetal lossを起こすタイプの不育症では、その血液凝固異常の傾向が異なる。
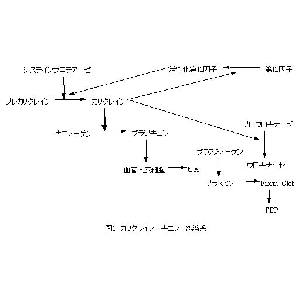
妊娠初期流産を繰り返すタイプの不育症では線溶系の低下が多く見られ(約40%)、その内容は主にplasminogen activator inhibitor 1(PAI)活性亢進であった。具体的には、第12因子欠乏症(9.4%)と抗リン脂質抗体(7.4%)が2大原因として報告されており、我々の不育症外来でも同様の結果が得られている。第12因子はカリクレイン-キニン系の一員であり(図1)、線溶系に重要な役割を果たしている。したがって、第12因子の欠乏は線溶系の低下を引き起こし、血栓症、流産の原因となり得る。また、抗リン脂質抗体に関する我々のデータによると、妊娠初期流産を繰り返すタイプの不育症群ではキニノーゲンを認識する抗フォスファチジルエタノールアミン抗体(抗PE抗体)が多く見出された。キニノーゲンもまた第12因子と同様カリクレイン-キニン系の蛋白であり、それに対する自己抗体が存在すると線溶系を低下させる可能性がある。以上をまとめると、妊娠初期流産を繰り返すタイプの不育症の血液凝固学的特徴は線溶系の低下とまとめることができる。
これに対して妊娠後期のfetal lossを起こすタイプの不育症では、抗リン脂質抗体、プロテインS欠乏症、第5因子Leiden mutationがリスクファクターとして挙げられた。抗リン脂質抗体の病原性は未だ不明の点が多いが、抗カルジオリピン抗体はプロテインS,プロテインC経路を阻害するという説もあり、妊娠後期のfetal lossを起こすタイプの不育症の血液凝固学的特徴は、トロンボモジュリン/プロテインC/プロテインS/第5因子系の破綻とまとめることができるかもしれない。ただし、日本では今のところ第5因子Leiden mutationの報告はない。
また、単独では不育症のリスクファクターとなり得なかったが、methylenetetrahydrofolatereductase(MTHFR) gene のC677T mutationと上記リスクファクターとの強い相関関係が観察された。MTHFR geneのC677T mutationは高ホモシステイン血症を引き起こし、血栓症のリスクファクターとなることが最近注目されており、妊娠中、葉酸を経口摂取するという簡単なことでリスクを軽減できるといわれている。抗リン脂質抗体などが検出された不育症症例では血漿中の総ホモシステインを測定するべきかもしれない。
2.カリクレイン-キニン系と妊娠
不育症の中でも、トロンボモジュリン/プロテインC/プロテインS/第5因子系の破綻を特徴とする妊娠中、後期の子宮内胎児死亡については今回のテーマと異なるので、本稿では割愛させていただき、妊娠初期の流産と関係の深いカリクレイン-キニン系についてもう少し詳しく解説する。
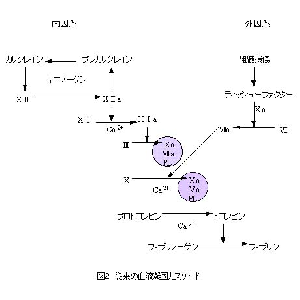
カリクレイン-キニン系は、第12因子、プレカリクレイン、キニノーゲンの3つの血漿蛋白より成り立っている(図1)。これらの蛋白はまた、plasma contact systemを構成する蛋白でもある(図2)。すなわち、これらの蛋白が陰性荷電の表面に集合することにより、内因系血液凝固カスケードが開始されるわけである。これらの蛋白が欠損すると、試験管内では血液は凝固せず、aPTTは延長する。しかしながら、生体内では出血傾向は見られず、逆に血栓症の危険因子となることが知られている。つまり、内因系血液凝固カスケード(contact factor pathway)は試験管の中では存在しても、生体内ではごく一部の例外を除いては存在しないことが最近になってわかってきたのである。
そもそも内因系の血液凝固というのは、血液がガラスの表面に接触することにより発見され、1958年にMargolisらによって報告された。その後、kaolin, ellagic, acid, dextran sulfateなどもcontact activationを引き起こすことが報告された。しかしながら、これらの物質は生体内には存在しないわけで、生体内でcontact activationを引き起こしている陰性荷電の表面というのは何であるか不明であった。コラーゲンが引き起こしていると長い間考えられてきたが、最近になって否定された。また、破綻した血管内皮細胞の表面に露出した基底膜がそうであろうという説もあるが、未だ証明されていない。唯一生体内で内因系血液凝固を引き起こすことが証明されているものはエンドトキシンである。しかしながら、これはseptic shockにおける内因系血液凝固しか説明できない。結局、結論としては生体内にはcontact activationを引き起こすような生理的陰性荷電の表面は存在せず、実際はcontact activationを引き起こすために陰性荷電の表面は必要ないということが明らかになってきた。
したがって、リン脂質という陰性荷電の物質を加えることにより、試験管内で内因系血液凝固を引き起こして凝固時間を測定する検査であるaPTTと、生体内で起きている反応は異なるわけである。たとえば、第12因子(Hageman factor)の先天性欠損症患者であるJohn Hagemanや、キニノーゲンの先天性欠損症患者であるMayme Williams(Williams trait)は両者とも出血傾向はなく、反対の肺塞栓症で死亡したのは有名な話である。また、ループスアンチコアグラントは試験管内ではaPTTを延長させるが、生体内では血栓症を引き起こすということも、内因系血液凝固系が生体内ではそのまま通用しないことを証明している。
カリクレイン-キニン系は胎児、胎盤の血管に存在していることが最近明らかになってきている。胎盤の大きな血管や臍帯ではなく、絨毛の毛細血管内皮細胞にキニノーゲンやプレカリクレイン、カリクレインが存在することが報告されており、キニンが胎盤の毛細血管に限局して産出されていることが示唆されている。キニンは抗凝固、線溶促進作用だけでなく、血流を増加させるなどの生物学的活性を持ったペプチドであり、胎盤内で放出され、胎盤の血流や代謝産物の経胎盤輸送などを調節する重要な役割を担っている可能性が指摘されている。カリクレイン-キニン系は全身の血液凝固、線溶系のみならず、特に生殖に非常に重要な位置を占めていると考えられる。
最近、カリクレイン-キニン系の蛋白の欠乏と反復流産との関係が報告されている。また、カリクレイン-キニン系蛋白に対する自己抗体と反復流産との関係も報告されている。カリクレイン-キニン系は、妊娠維持に重要な役割を果たしているので、その破綻は流産に直結するのかもしれない。
3.キニノーゲンに対する自己抗体
近年、抗リン脂質抗体と不育症との関係が注目を浴びている。抗リン脂質抗体とは、リン脂質に関する自己抗体であり、具体的には電気的陰性のリン脂質(カルジオリピン、フォスファチジルセリン、フォスファチジルグリセロール、フォスファチジルイノシトール、フォスファチジル酸)や、電気的中性の(フォスファチジルエタノールアミン、フォスファチジルコリン)に対する抗体である。
歴史的には、抗リン脂質抗体は梅毒血清反応陽性として検出されてきた。梅毒血清反応では、抗原としてカルジオリピンが使用されており、したがって陽性とはカルジオリピンに対する抗体の存在を示している。梅毒ではないのに抗カルジオリピン抗体をもつ患者の場合、梅毒血清反応の生物学的擬陽性として抗リン脂質抗体が検出されたわけである。
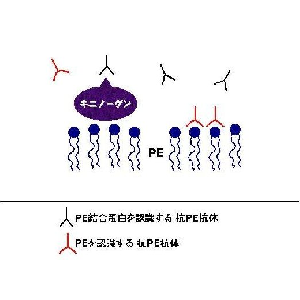
抗リン脂質抗体と一言で言っても、その実態は単純ではない。従来は名前通りリン脂質を認識する抗体であると思われてきたが、最近、病原性のある抗体の多くは実はリン脂質そのものを認識する抗体ではなく、リン脂質に結合する血漿蛋白に対する抗体であることがわかってきた。一番最初に発見された抗原はβ2-glycoprotein I (β2GPI)であり、当初はコファクターと称されたが、その後は事実上の抗カルジオリピン抗体の目標抗原ということでコンセンサスが得られている。次いで、プロトロンビンが報告された。これらは、カルジオリピンやフォスファチジルセリンなど、電気的陰性のリン脂質に対する抗体の対応抗原である。その後我々は、中性のリン脂質であるフォスファチジルエタノールアミンに対する抗体も同様にリン脂質結合蛋白を認識することを発見し、それがキニノーゲンであることを同定した。
抗カルジオリピン抗体やループスアンチコアグラントに特徴的なのは、妊娠中期以降の子宮内胎児死亡である。しかしながら、臨床で一番多く見られるのは妊娠初期流産を繰り返す不育症であり、そのような患者に対して抗カルジオリピン抗体やループスアンチコアグラントを検査しても陽性に出ることは期待するほど多くない。一方で、反復初期流産患者にもっとも多く見られる抗リン脂質抗体は抗PE抗体である。このことは我々が一昨年発表し、昨年になってフランスのGrisらによって同様の結果が報告された。さらに、不育症患者の持つ抗PE抗体の多くはキニノーゲンを認識することが明らかになった。現在、抗PE抗体がキニノーゲンのどの部位を認識しているのか、合成ペプチドを用いて検討しているが、キニノーゲンの細胞結合部位と、システインプロテアーゼ抑制部位を認識することが示唆されており、カリクレイン-キニン系を介した病原性を強く疑っている。
さらにさらに我々は、IVF-ETを3回以上施行しても妊娠に至らない原因不明不妊症に対して自己抗体を検討したところ、不妊症も妊娠初期反復流産症例と同様、高頻度に自己抗体が見出された。自己抗体の陽性頻度を原因不明不妊症と不育症で比較すると、抗核抗体(30.9%vs22.3%)、抗カルジオリピン抗体IgG(MBLのキット)(4.9%vs5.0%)、抗カルジオリピン-β2GPI抗体IgG(ヤマサのキット)(9.8%vs0.7%)、抗PE抗体IgG(16.4%vs15.1%)であった。両群とも自己抗体が高頻度に見られ、抗核抗体や抗カルジオリピン-β2GPI抗体抗体などを見ると、原因不明不妊症の方が免疫のバランスが崩れているような印象がある。抗PE抗体に関しては、両群とも同程度に見られ、正常群(4.0%)と比較しても統計学的に有意に高かった。いずれにしても、着床障害によると思われる原因不明不妊症と、妊娠初期の不育症は免疫学的背景は類似していると思われる。そして、キニノーゲンを認識する抗PE抗体の存在は無視できず、今後の研究が待たれる。
4.第12因子に対する自己抗体
近年、フランスのグループ(The Nimes Obstetricians and Haematologists : NOHA)が500人の原因不明妊娠初期反復流産患者に対して、血液凝固異常の有無について大規模な調査を行い、興味深い結果を発表している(NOHA study)。これによると、妊娠初期流産を繰り返すタイプの不育症では線溶系の低下が多く見られ(約40%)、その内容はplasminogen activator inhibitor 1(PAI)活性亢進であった。具体的には、第12因子欠乏症(9.4%)と抗リン脂質抗体(7.4%)が2大危険因子として報告されており、我々の不育症外来でも同様の結果が得られている。さらにその後、抗リン脂質抗体の内訳に関する検討が同じグループにより行われ、我々の不育症外来と同様、抗PE抗体がもっとも高頻度に見られたと報告されている。
さて、抗PE抗体、すなわちキニノーゲンを認識する抗体と並んで、第12因子欠乏症が高頻度に見られたことは非常に興味深い。なぜならば、キニノーゲンも第12因子も同じカリクレイン-キニン系、またはplasma contact systemの蛋白であるからである。
第12因子欠乏症が反復血栓症の患者に多いということは、以前より知られていた。反復動脈血栓または心筋梗塞患者の20%、反復静脈血栓疾患者の8%に第12因子欠乏症が存在すると報告されている。第12因子欠乏症における血栓形成の原因として、ブラジキニン産生が減少することにより血管内皮細胞からのtissue plasminogen activator(tPA)の分泌が減少するためではないかと推測されている。そして、10年ほど前より第12因子欠乏症と反復流産との関係が報告されるようになった。
我々の不育症外来においては、191人の不育症患者をスクリーニングしたところ、34人(17.8%)が第12因子活性60%未満であった。一方、正常対象群60人中第12因子活性60%未満であったのは1人であった。非常に興味深いことに、第12因子欠乏症患者34人中18人(52.9%)が何らかの自己抗体陽性(主に抗リン脂質抗体と抗核抗体)であり、13人(38.2%)は抗リン脂質抗体陽性であった。このことにより、第12因子欠乏には自己抗体が関与していることが強く示唆された。
最近になって、抗リン脂質抗体陽性患者に第12因子欠乏症が高頻度に存在するという報告がされた。また第12因子に対する自己抗体が存在することにより免疫複合体が形成され、第12因子欠乏症が起こるのではないかという仮説が提唱された。その後、抗リン脂質抗体陽性患者において、第12因子に対する自己抗体の存在が報告された。次いで我々も、第12因子欠乏不育症患者において第12因子に対する自己抗体の存在を報告した。第12因子は抗リン脂質抗体陽性患者の持つ自己抗体の認識する抗原リストに加えるべきかもしれない。
おわりに
生殖領域において、免疫と血液凝固は非常に重要な位置を占めている。現に、不育症の治療としては抗血小板療法である低用量アスピリン療法や、抗凝固療法であるヘパリン療法が取り入れられ、非常に効果を挙げている。また、原因不明不妊症についても同様の治療法が盛んに試みられつつある。しかしながら、このような凝固系に対するちりょうが広く行われるようになったにもかかわらず、生殖における血液凝固的アプローチはほとんどされていない。本稿では免疫学のみならず、血液凝固学という新しい角度から生殖における最近の新しい知見について解説した。
|
 |
2010.05.23 Sunday
 |
|
抗PE抗体の臨床的意義
【参考文献】
SRL宝函 Vol.23, No.3 1999
杉 俊隆
「抗リン脂質抗体(抗フォスファチジルエタノールアミンIgG抗体)の臨床的意義」
※青字部分は、私自身が不育症患者に特に伝えたいと思ったポイントです。
--------------------------------------------------------------------------------
はじめに
近年、抗リン脂質抗体と血栓症、pregnancy loss、血小板減少症との関係が示唆されており、抗リン脂質抗体症候群として注目されている。なかでも、抗リン脂質抗体は後天性の血栓性素因(thronmbophilia)の最も重要なrisk factorであると位置付けられるようになった。それにもかかわらず、抗リン脂質抗体の測定法は未だ確立されたとはいい難い。特に日本では、抗リン脂質抗体の中のごく一部に過ぎない抗カルジオリピン抗体のIgGしか測定されないことが多く、多くの抗リン脂質抗体が見逃されているのが現状である。最近、日本でも経口避妊薬が発売されたが、その血栓症のriskは以前から指摘されており、抗リン脂質抗体陽性症例をはじめとしたthrombophiliaの患者への投与は禁忌とされ、そのスクリーニングは一層慎重に行うべきである。また産婦人科領域においては、反復流産の既往のある不育症患者に対して従来のカルジオリピン抗体の測定を行っても陽性に出ることは非常に少ないといえる。そこで我々は、抗リン脂質抗体を根本から見直し、新たに電気的中性のリン脂質であるフォスファチジルエタノールアミン(PE)に対する抗体に注目して研究を進めてきたところ、臨床上重要な意義のあることが明らかになってきた。本稿では、抗PE抗体の測定法、特異性、頻度、病原性などについて最近の知見を紹介したい。
1.抗リン脂質抗体とは
抗リン脂質抗体とは、リン脂質に関する自己抗体であり、具体的には電気的陰性のリン脂質(カルジオリピン、フォスファチジルセリン、フォスファチジルグリセロール、フォスファチジルイノシトール、フォスファチジル酸)や、電気的中性の(PE、フォスファチジルコリン)に対する抗体である。
歴史的には、抗リン脂質抗体は梅毒血清反応陽性として検出されてきた。梅毒血清反応では、抗原としてカルジオリピンとフォスファチジルコリンが使用されており、したがって陽性とはカルジオリピンとフォスファチジルコリンに対する抗体の存在を示している。フォスファチジルコリンに対する抗体は稀なので、一般的に梅毒血清反応陽性とは、抗カルジオリピン抗体陽性と捉えられている。梅毒ではないのに抗カルジオリピン抗体をもつ患者の場合、梅毒血清反応の生物学的擬陽性として抗リン脂質抗体が検出されたわけである。したがって、現在一般的に抗リン脂質抗体というと抗カルジオリピン抗体を指すことが多いが、それはこのような歴史的背景があるからである。カルジオリピンは血小板、血管内皮細胞、絨毛などの細胞膜には存在せず、生体内で血液凝固や妊娠維持に重要な役割を演じているとは考えにくい。むしろ細胞膜外層に多く存在するのは電気的中性のリン脂質であるPEなどであり、これらを軽視することは不合理であるし、これらよりカルジオリピンを重視する根拠もない。
抗リン脂質抗体は、従来は名前通りリン脂質を認識する抗体であると思われてきたが、最近、病原性のある抗体の多くは実はリン脂質そのものを認識する抗体ではなく、リン脂質に結合する血漿蛋白に対する抗体であることがわかってきた。一番最初に発見された抗原はβ2-glycoprotein I (β2GPI)であり、当初はコファクターと称されたが、その後は事実上の抗カルジオリピン抗体の目標抗原ということでコンセンサスが得られている。β2GPIは、カルジオリピンに限らずフォスファチジルセリンなど、電気的陰性のリン脂質に対する抗体の対応抗原である。その後我々は、中性のリン脂質であるPEに対する抗体も同様にリン脂質結合蛋白を認識することを発見し、それがキニノーゲンであることを同定した。この発見により、抗PE抗体の測定が事実上可能となった。
2.抗PE抗体とは
restingな状態の血管内皮細胞や血小板などの細胞膜外層上には、フォスファチジルコリンなどの中性のリン脂質が多くを占めている。そこで、我々はPEを認識する抗体に注目して研究を進めてきた。抗PE抗体もまた、抗カルジオリピン抗体と同様血栓症や流産との関係が報告されている。しかしながら、抗PE抗体の測定法は施設によってまちまちであり、スタンダードな方法が確立していないため施設によって全く異なる報告がされていた。その原因として、抗PE抗体の特異性が不明であったため適切な測定系が不明であったことが挙げられる。そこで、我々は抗PE抗体の目標抗原の検討を行ったところ、抗PE抗体の多くはPEそのものではなく、PEに結合したキニノーゲンを認識するということが解明された。高分子キニノーゲンは内因系血液凝固因子であり、in vitroでは第12因子、第11因子、プリカリクレインとともに陰性荷電の表面に結合して活性化し、内因系血液凝固カスケードが開始される。intactなキニノーゲンは一本鎖であるが、活性化したキニノーゲンは二本鎖であり、立体構造の変化により抗原性が変化する。したがって、血漿と異なり、血清の中にはintactなキニノーゲンが存在するかは疑問である。
従来、抗カルジオリピン抗体のELISAにはブロック試薬や患者血清希釈薬としてadult bovine serum(ABS)やfetal calf serum(FCS)が用いられていた。ABSやFCSを用いないと測定がうまくいかないことが経験的にわかっていたが、後に、これらに含まれているβ2GPIが抗カルジオリピン抗体の事実上の目標抗原であることが解明されたのである。同様にして、抗PE抗体のELISAにもABSやFCSが使用された。しかしながら、抗PE抗体の目標抗原は血液凝固因子であるキニノーゲンであり、serumをそのsourceとするのは問題がある。我々はキニノーゲンのsourceとしてadult bovine plasma(ABP)を使用することにより、安定したデータを得ている。
3.抗PE抗体の頻度
我々は、抗PE抗体の対応抗原がキニノーゲンであるということを踏まえて抗PE抗体ELISAを確立し、それを用いて不育症患者に対して抗PE抗体のスクリーニングを施行した。その結果、初期流産(妊娠10週未満)を繰り返す不育症群の抗PE抗体陽性頻度は正常群と比較して有意に多く(p=0.0002)、PE結合蛋白を認識する抗PE抗体、PEそのものを認識する抗PE抗体あわせて31.7%となった。ただし、現在病原性の示唆されているPE結合蛋白依存性抗PE抗体IgGの頻度は15.1%であった。この場合、正常群の4.0%が陽性になる値をcutoff値とした。
これに対して、従来より検査されている陰性荷電のリン脂質に対する抗体である抗カルジオリピン抗体、抗フォスファチジルセリン抗体、ループスアンチコアグラントなどを初期流産(妊娠10週未満)を繰り返す不育症群に対してスクリーニングしたところ、正常群と比較して陽性率に差を認めなかった。
PE結合蛋白を認識する抗PE抗体の特異性に関しては、精製したキニノーゲンを用いてPE結合蛋白を認識する抗PE抗体の対応抗原を検討したところ、不育症群で検出された抗体の73.3%がPEに結合したキニノーゲンを認識した。また、血栓症や網状皮斑の症例でもキニノーゲンを認識する抗PE抗体が検出されている。
4.抗PE抗体の病原性
キニノーゲンは血液凝固反応のうち内因系に属する凝固因子であり、高分子キニノーゲン、プレカリクレイン、第11因子、第12因子の4つの蛋白をcontact proteinという。この4つの蛋白が陰性荷電の表面に集合し、内因系の血液凝固反応が開始される。しかしながら、in virtoではこれらの蛋白が欠損していたり、抗体が存在するとaPTTは延長するが、in vivoではこれらの蛋白は抗凝固、線溶促進作用があり、欠損したり抗体が存在すると出血傾向ではなく血栓の原因となりうることがわかってきた。例えば、血小板に対しては、キニノーゲンは血小板に結合してそのトロンビンによる活性化、凝集を抑制していることがわかっている。その血小板活性化を抑制する活性はキニノーゲンのドメイン2と3にある。我々は、キニノーゲンを認識する抗PE抗体が血小板上のキニノーゲンを認識することにより、キニノーゲンの血小板活性化抑制作用を阻害し、血栓の原因になるのではないかと考え、in vitroで血小板凝集能にて検討した。その結果、キニノーゲンを認識する抗PE抗体は、キニノーゲンを認識しない抗PE抗体と比較して著明にトロンビン惹起性血小板凝集能を亢進させた。
以上の結果より、抗PE抗体はキニノーゲン、ドメイン2、3を認識する可能性が示唆されたので、合成ペプチドを作製してmappingを施行したところ、この抗体はキニノーゲン、ドメイン2、3に存在するcystein protease inhibitor部位や、ドメイン3のCys Cysを認識することが明らかとなった。cystein protease inhibitor部位は血小板のcalpainを阻害し、トロンビン惹起性血小板凝集能を抑制する部位として知られている。このことにより、キニノーゲン依存性抗PE抗体陽性の不育症患者には、抗血小板療法である低用量アスピリン療法が有効である可能性が示唆された。また不育症患者に対して血小板凝集能のスクリーニングを行った結果、正常群と比較して血小板凝集能がin vvivoでも有意に(p=0.0001)亢進していることが確認された。
キニノーゲンは血液凝固反応の内因系の一員であるだけでなく、カリクレインーキニン系においてキニンを放出する重要な蛋白でもある。カリクレインーキニン系を概説すると、活性化第12因子がプリカリクレインを切断してブラジキニンを放出させる。ブラジキニンは血管内皮細胞を刺激して組織プラスミノーゲンアクチベーター(tPA)を分泌させ、線溶系を活性化させるとともに、胎盤血流の調整に関与している。最近になって、キニノーゲンは子宮胎盤ユニットに高濃度に蓄積しており、妊娠中に周期的に変動していること、カリクレインーキニン系は様々の物質や代謝産物の経胎盤輸送や胎盤血流の調整に関与していることなどが相次いで報告され、その妊娠維持における重要性が注目されている。したがって、我々が発見したキニノーゲンを認識する抗PE抗体がカリクレインーキニン系を破綻させ、流産の原因になるという可能性は十分考えられる。
おわりに
1990年にHarrisらが抗リン脂質抗体症候群の診断基準案を発表してから10年近くになるが、未だに診断基準は定まらない。Harrisらの診断基準案の中の検査所見には抗カルジオリピン抗体とループスアンチコアグラントしか触れられていないが、我々は抗PE抗体も含めるべきであると考えている。実際、抗カルジオリピン抗体陽性症例に対して抗PE抗体を測定すると、多くの患者が両方の抗体を併せもっていることがわかる。抗カルジオリピン抗体の抗体価と病状が一致しないことが多いという現象も、そのようなことと関係しているのかもしれない。抗リン脂質抗体症候群を疑いながらも従来の抗カルジオリピン抗体やループスアンチコアグラントが陰性である症例には、抗PE抗体の測定を試みることをお勧めしたい。
|
 |
2010.05.23 Sunday
 |
|
抗リン脂質抗体と不育症
参考文献】
産婦人科の実際 Vol.49. No.3 2000
「抗リン脂質抗体と不育症」
杉 俊隆 牧野恒久
産婦人科の世界 Vol.49.No.11 1997
「習慣流産抗リン脂質抗体陽性の検査、治療」
杉 俊隆 牧野恒久
New Epoch 産科外来診療
「不育症妊婦の初期管理」
杉 俊隆 牧野恒久
※青字は私自身が重要と思った箇所、また赤字は注釈です。
--------------------------------------------------------------------------------
近年、抗リン脂質抗体と反復流産、反復血栓症、血小板減少症との関係はひろく知られており、後天的な血栓傾向の原因としては、もっとも重要なもののひとつであると位置づけられるようになった。thrombophiliaと不育症の関係も解明されつつあり、不育症の病因として免疫だけでなく、免疫・血液凝固学的機序が存在することが明らかになった。本稿では、抗リン脂質抗体の免疫、血液凝固学のなかでの位置づけについて概説し、さらに具体的な検査、治療法などについて解説する。
1.生殖医学における免疫学と血液凝固学の接点
以前よりSLEをはじめとする自己免疫疾患の患者にpregnancy lossが多いことが知られ、母体の免疫能の異常が妊娠維持に障害を起こす可能性が指摘されてきた。最近になって、それが抗リン脂質抗体という自己抗体によってひき起こされるという説が注目されるようになり、抗リン脂質抗体と関連する不育症、反復血栓症、血小板減少症をまとめて抗リン脂質抗体症候群と称し、ひろく認知されるようになった。不育症とならんで血栓症や血小板減少症などの血栓・止血関係の疾患がその症候群の診断基準案に列挙されたということは、不育症の原因として免疫だけでなく、免疫・血液学的機序が存在する可能性が示唆されたことになる。また、一方で、以前より血栓傾向のある患者に、胎盤血栓によると思われるpregnancy lossが多いことも指摘されており、近年、thrombophiliaと不育症の関係も解明されつつある。thrombophiliaにはおもに先天的血栓傾向を示す疾患と、後天的な抗リン脂質抗体とがある。先天的thrombophiliaのなかには、アンチトロンビン、プロテインC、プロテインSなどの抗凝固因子の先天的欠乏症や、活性化プロテインCに対して抵抗性を示す第5因子Leiden mutationなどがある。
近年、フランスのグループ(NOHA ; The Nimes Obstetricians and Haematologists)が不育症と血液凝固の関連について大規模な調査を行い、興味深い結果を発表している。(NOHA study)。これによると、妊娠初期流産を繰り返しているタイプの不育症と、妊娠後期のfetal lossを起こすタイプの不育症では、その血液凝固異常の傾向が異なる。
妊娠初期流産を繰り返すタイプの不育症では線溶系の低下が多くみられ(約40%)、その内容はおもにplasminogen activator inhibitor1(PAI)活性亢進であった。具体的には、第12因子欠乏症(9.4%)と抗リン脂質抗体(7.4%)が二大原因として報告されており、われわれの不育症外来でも同様の結果が得られている。第12因子はカリクレインーキニン系の一員であり(図1)、線溶系に重要な役割を果たしている。したがって、第12因子の欠乏は線溶系の低下をひき起こし、血栓症、流産の原因となり得る。また、抗リン脂質抗体に関するわれわれのデータによると、妊娠初期流産を繰り返すタイプの不育症群ではキニノーゲンを認識する抗フォスファチジルエタノールアミン抗体(抗PE抗体)が多く見いだされた。キニノーゲンもまた第12因子と同様カリクレインーキニン系の蛋白であり、それに対する自己抗体が存在すると線溶系を低下させる可能性がある。以上をまとめると、妊娠初期流産を繰り返すタイプの不育症の血液凝固学的特徴は線溶系の低下とまとめることができる。
これに対して妊娠後期のfetal lossを起こすタイプの不育症では、抗リン脂質抗体、プロテインS欠乏症、第5因子Leiden mutationがリスクファクターとして挙げられた。抗リン脂質抗体の病原性はいまだ不明の点が多いが、抗カルジオリピン抗体はプロテインS、プロテインS経路を阻害するという説もあり、妊娠後期のfetal lossを起こすタイプの不育症の血液凝固学的特徴は、トロンボモジュリン/プロテインC/プロテインS/第5因子系の破綻とまとめることができるかもしれない(図2)。
また単独では不育症のリスクファクターとなり得なかったが、methylenetetrahydrofolatereductase(MTHFR) geneのC677T mutationと上記リスクファクターとの強い相関関係が観察された。MTHFR geneのC677T mutationは高ホモシステイン血症をひき起こし、血栓症のリスクファクターとなることが最近注目されており、妊娠中、葉酸を経口摂取するという簡単なことでリスクを軽減できるといわれている。抗リン脂質抗体などが検出された不育症症例では、血漿中のホモシステインを測定すべきかもしれない。
2.抗リン脂質抗体とは
抗リン脂質抗体とは、リン脂質に対する自己抗体であり、具体的には電気的陰性のリン脂質(カルジオリピン、フォスファチジルセリン、フォスファチジルグリセロール、フォスファチジルイノシトール、フォスファチジン酸)や、電気的中性のリン脂質(フォスファチジルエタノールアミン、フォスファチジルコリン)に対する抗体である。フォスファチジルエタノールアミンはセファリン、フォスファチジルコリンはレシチンとよばれることもある。
歴史的には、抗リン脂質抗体は梅毒血清反応陽性として検出されてきた。梅毒血清反応では、抗原としてカルジオリピンとレシチンが使用されており、したがって陽性とはカルジオリピンやフォスファチジルコリンに対する抗体の存在を示している。フォスファチジルコリンに対する抗体はまれなので、一般的に梅毒血清反応陽性とは、抗カルジオリピン抗体陽性ととらえられている。梅毒ではないのに抗カルジオリピン抗体をもつ患者の場合、梅毒血清反応の生物学的偽陽性として抗リン脂質抗体が検出されたわけである。
近年、抗リン脂質抗体と反復流産、反復血栓症、血小板減少症との関係はひろく知られており、注目を浴びている。とくに、後天的な血栓傾向の原因としては、最も重要なもののひとつであると位置づけられるようになった。抗リン脂質抗体症候群は、関連する全身疾患をもたないprimary抗リン脂質抗体症候群と、SLEやその他の膠原病をともなうsecondary抗リン脂質抗体症候群に分けられる。
抗リン脂質抗体と一言でいっても、その実体は単純ではない。従来は名前どおりリン脂質を認識する抗体であると思われてきたが、最近、病原性のある抗体の多くは、実はリン脂質そのものを認識する抗体ではなく、リン脂質に結合する血漿蛋白に対する抗体であるということが分かってきた。いちばん最初に発見された抗原は、β2-glycoproteinI(β2GPI)であり、当初はコファクターと称されたが、その後は事実上の抗カルジオリピン抗体の目標抗原ということでコンセンサスが得られている。次いで、プロトロンビンが報告された。これらは、カルジオリピンやフォスファチジルセリンなど、電気的陰性のリン脂質に対する抗体の対応抗原である。その後われわれは、中性のリン脂質であるフォスファチジルエタノールアミンに対する抗体も同様にリン脂質結合蛋白を認識することを発見し、それがキニノーゲンであることを同定した。このように、抗リン脂質抗体といっても実は全く異なる抗体の総称であり、共通点はリン脂質に結合する蛋白を認識するということだけである。したがって、それぞれの病原性は認識するリン脂質結合蛋白によって異なると考えられる。ちなみに、梅毒患者のもつ抗カルジオリピン抗体はカルジオリピンそのものを認識する抗体であり、血栓症などの病原性は報告されていない。
3.スクリーニング法
抗リン脂質抗体の測定はその方法から分類すると、Lupus anticoagulant(LAC)とELISA法に分けられる。LACはin vitroの血液凝固時間の延長としてとらえられる。しかしながら、LACはin vivoでは出血傾向ではなく、血栓傾向を示す。長い間標準的なLACのスクリーニング法はaPTTであったが、感度がわるいために最近では希釈Russell viper venom time(dRVVT)やKaolin clotting time(KCT)なども行われている。しかしながら、LACとして検出される抗リン脂質抗体もその対応抗原によって種類があり、これらの各測定方法は、それぞれ異なる抗原(すなわちβ2GPIやプロトロンビン)を認識するLACを検出するという報告もあり、偽陽性をなくすためにはすべての方法を併用するのが望ましい。また、確認試験としては過剰のリン脂質を加えることによって中和されるかどうかを確かめる。以上のように、LACの測定系は新鮮な血漿を用いて凝固時間を測定するので、より生理的状態に近い測定法とはいえ、これによって見いだされた抗体はかなりの信頼性で血液凝固系に影響を与え得るといえるが、感度の問題や、血清では測定できないなどの問題もある。そこで、ELISA法が開発された。ELISA法は感度もよく、精製したリン脂質やリン脂質結合蛋白を使用することにより、より特異的な抗体のみを測定することも可能である。たとえば、抗カルジオリピン抗体なども、ELISA系に精製またはリコビナントのβ2GPIを加えることにより、β2GPI依存性の抗カルジオリピン抗体のみを測定することが可能である。
現在当院(東海大学病院のこと)で測定している抗リン脂質抗体は14種類である(表1)。このなかで保険が適応されるのはMBL社の抗カルジオリピン抗体IgG(Mesacup)、dRVVTと、ヤマサ社の抗カルジオリピンーβ2GPI複合体抗体IgGのみである。MBL社のMesacupキットはβ2GPI以外のカルジオリピン結合蛋白を認識する抗体も検出でき、スクリーニングには適している。しかしながら、抗カルジオリピン抗体のなかでも病原性の指摘されているのはβ2GPIを認識するものであり、それを確認するヤマサのキットが適している。これらキットに共通する大きな欠点は、IgGしか測定できないことである。IgM、IgAの陽性率は無視できず、これらを測定しないということは多くの偽陽性を生むことになる。自費にはなるが、最低IgMの測定は必須と思われる。
血栓症や妊娠後期子宮内胎児死亡のリスクがいちばん高いのは、抗カルジオリピンーβ2GPI複合体抗体と希釈ラッセル蛇毒時間(dRVVT)で測定したLACが両者とも陽性の場合であるといわれている。一般病院でわれわれと同様の多種類の抗リン脂質抗体のスクリーニングをするのは不可能であるので、最低この2種類の測定は押さえたいものである。dRVVTはMBL社よりキットが市販されており、一般病院の検査室で測定可能である。
妊娠初期流産を繰り返すタイプの不育症患者は、オーソドックスな抗カルジオリピン抗体やLACが陽性のことは少なく、むしろ抗フォスファチジルエタノールアミン抗体(抗PE抗体)をもつことが多い。したがって、この抗体の測定も重要である。抗PE抗体IgGはSRL社で測定が可能である。
流産、子宮内胎児死亡以外にも抗リン脂質抗体のスクリーニングを考慮すべき疾患は表2に示したとおりである。これらに該当する症例は、抗リン脂質抗体症候群の可能性を念頭において管理する必要がある。
4.抗リン脂質抗体の病原性
抗リン脂質抗体は、その名前ほど単純ではない。リン脂質の種類もカルジオリピンだけではなく、抗カルジオリピン抗体の事実上の目標抗原もβ2GPIだけではない。また、β2GPIを認識する抗体ですら、さらにLAC活性をもつものともたないものに分けられ、これはβ2GPIを認識する抗体も一種類ではなく、β2GPI上の異なるエピトープを認識しているためと考えられる。抗リン脂質抗体症候群では、患者の病状と抗体価が相関しないことがしばしばあるが、それはこのように測定系がいまだ確立していないためと思われる。それでは、現時点では一般臨床医はどのように抗リン脂質抗体の病原性を評価すればよいのであろうか。もちろんβ2GPIを認識する抗体やLACが強陽性であった場合は子宮内胎児死亡や血栓症のもっとも有力な免疫学的予知因子であるが、SLE患者群では、抗リン脂質抗体の有無よりはむしろ過去の流産、子宮内胎児死亡の有無の方が次回妊娠の有力な予後予知因子である。また、流産歴のある抗リン脂質抗体陽性患者の次回妊娠不成功率は70〜80%であるのに対し、抗リン脂質抗体陽性正常女性の次回妊娠流産率はわずか16%であると報告されている。
以上のように、残念ながら現時点では抗リン脂質抗体のみではその予後や病原性、治療方針を語ることはできない。既往歴が重要であり、過去の流産、子宮内胎児死亡だけでなく、妊娠中毒症、子宮内胎児発育遅延、早産なども考慮するべきである。また、不育症のなかでも妊娠初期流産を繰り返しているタイプと、中期以降の子宮内胎児死亡の既往のあるタイプは異なる症候群と考えるべきであろう。
5.治療
いまだ不明な点の多い症候群であり、治療方法も定まってはいないが、治療の奏効性は約70〜80%と報告されている。とくにヘパリンが有効であり、スタンダードな治療法になりつつある。
動脈血栓は血流が早い場所に形成され、主に血小板凝集塊とそれを結合する細かいフィブリン繊維からできている。動脈血栓症の予防と治療には抗凝固薬と抗血小板薬の両者が有効と考えられ、臨床試験においてそれらの有用性が証明されている。一方、静脈血栓は血流の遅い部位に形成され、おもに赤血球とそのあいだに散在する大量のフィブリンからなっており、血小板は比較的少ない。静脈血栓症の発生には血液凝固の活性化が必須であり、血小板活性化の重要度は低い。したがって、静脈血栓の予防と治療には当然、抗凝固薬が非常に有効で、抗血小板薬による利益は小さい。抗リン脂質抗体が胎盤に血栓を起こし、子宮内胎児死亡を惹き起こすと想定すると、後者の静脈血栓に相当し、アスピリンなどの抗血小板薬よりはヘパリンなどの抗凝固薬が有効であると考えられ、ヘパリンがスタンダードな治療法になりつつあるということは合理的である。
最初の抗リン脂質抗体の治療法はステロイドによる免疫抑制療法であった。大量のプレドニゾロンが必要であるが、有効性が報告されている。ある報告によると、ヘパリン療法に匹敵するプレドニゾロンの量は40mg/日である。しかしながら、プレドニゾロンはヘパリンに比べて副作用が多いので注意が必要である。とくに、プレドニゾロンとヘパリンを同時に使用すると、おのおの単独で使った場合に比べて有益性に差がないにもかかわらず骨粗鬆症による骨折の危険が劇的に高まるので、併用するべきではない。また、プレドニゾロン療法は早産、低出生体重児、妊娠中毒症、妊娠糖尿病などの率が高くなると報告されている。とくに最近、自己抗体陽性の原因不明反復流産患者に対してプレドニゾロンと低用量アスピリン併用療法を施行したところ、妊娠成功率に差を認めなかったにもかかわらず早産、妊娠性高血圧、糖尿病などの副作用が治療群で有意に多かったという報告があり、注目されている。抗リン脂質抗体だけでなく、抗核抗体などの病原性の確認されていない自己抗体が陽性というだけでアスピリンやプレドニゾロンを処方する臨床医を最近多く見かけるが、根拠のない治療をしてもなんの効果もないうえに、副作用も報告されたとなると、このような安易な治療は厳重に慎まなければならない。
抗リン脂質抗体陽性患者における妊娠中の低用量アスピリン療法の役割は依然として不明である。たしかにその抗血小板作用は動脈血栓を予防するかもしれないが、妊娠中における低用量アスピリン療法が不育症に対して臨床的に有効かというデータはほとんどない。ある報告によると、アスピリン単独療法を受けた不育症群の生児獲得率は44%であったのに対し、ヘパリンとアスピリンの併用療法群では78%であった。この報告には無治療対照群がないため、44%という数字が効果ありといえるかは不明である。しかしながら、アスピリンは患者と胎児に比較的危険が少ないので依然としてひろく処方されているのが現実である。アスピリンを妊娠初期に投与する場合は、小児用バファリンを1日1錠(81mg)排卵日の頃より開始し、妊娠中をとおして35週頃まで投与するのが一般的である。
ヘパリン療法の有効性は多く報告されており、抗リン脂質抗体症候群の不育症の治療としてはスタンダードになりつつある。また、最近は低分子ヘパリンの使用例も多く報告され、海外では低分子ヘパリンがスタンダードな治療法になりつつある。今年になって、妊娠中の低分子ヘパリンの安全性が総説としてまとめられたが、なぜか日本では低分子ヘパリンの妊娠中の投与は禁忌であり、境の流れに逆行した決定に首を傾げざるを得ない。へパリンがなぜ不育症に有効なのかはいまだ不明な点も多いが、抗凝固活性以下の用量で有効なことから、その抗凝固作用よりは、陰性荷電を介する作用など別の作用機序も示唆されている。ヘパリンの投与方法としては、ほとんどの海外の報告が5,000単位を12時間ごとに皮下注となっているが、われわれはその半分の2,500単位を1日2回皮下注射している。現在日本では皮下注用ヘパリンは三井製薬のカプロシンだけであるが、カプロシン皮下注用は20,000単位/0,8mlであるので、1回わずか0.1mlですむ。ヘパリン投与開始時期は妊娠反応で妊娠確認出来次第であるが、過去の流産歴が妊娠6週以降の場合はまず低用量アスピリン療法を行い、超音波検査で子宮外妊娠を否定した後、ヘパリンを開始するべきという意見もある。ヘパリンは妊娠をとおして投与し、分娩の1日前には中止する。もし緊急帝王切開など、ヘパリン投与中に分娩の必要がある場合、硫酸プロタミン(ヘパリン1,000単位に対し2.5mg)を希釈して10分以上かけて静注し、中和する(50mgを超えてはならない)ことが可能である。ヘパリンの副作用としては骨粗鬆症が重要である。平均して骨密度は1ヶ月で1%失われるといわれている。ヘパリン投与量が15,000単位/日を超した場合は炭酸カルシウム1.5g/日を投与するべきである。ヘパリンのもうひとつの重要な副作用はヘパリン惹起性血小板減少症であるが、その頻度は1%未満であると報告されている。
|
 |
2010.05.23 Sunday
 |
|
APSにおける母児相関
第51回日本産科婦人科学会学術講演会 シンポジウム報告
シンポジウム2 母児間免疫応答の異常
「抗リン脂質抗体症候群における母児相関 〜免疫学的血液凝固異常を中心に〜」
演者 東海大学医学部産婦人科学教室 杉 俊隆
*青字は私自身が特に重要と感じた部分です。
--------------------------------------------------------------------------------
以前よりSLEをはじめとする自己免疫疾患の中に不育症が数多く含まれることが知られ、母体の免疫能の異常が着床や妊娠維持に障害を起こす可能性が指摘されてきた。最近になって、それが抗リン脂質抗体という自己抗体によって惹き起こされるという説が注目されるようになり、抗リン脂質抗体と関連する不育症、反復血栓症、血小板減少症をまとめて抗リン脂質抗体症候群と称し、広く認知されるようになった。不育症とならんで血栓、止血関係の疾患がその症候群の診断基準案に列挙されたということは、不育症の病因として免疫だけではなく、免疫・血液学的機序が存在する可能性が示唆されたことになる。
抗リン脂質抗体の中でも抗カルジオリピン抗体やループスアンチコアグラントなどの陰性荷電のリン脂質に対する抗体の目標抗原はリン脂質そのものではなく、リン脂質に結合したβ2-glycoprotein I (β2GPI )やプロトロンビンであることが最近解明された。しかしながら、それ以外の未知の抗リン脂質抗体も多く存在すると推察されている。血栓と関係の深い血小板や血管内皮細胞の細胞膜外層には、陰性荷電のリン脂質はほとんどなく、電気的中性のリン脂質が多くを占めており、無視することはできない。そこで本研究では、電気的中性のリン脂質であるフォスファチジルエタノールアミン(PE)に対する抗体に注目して研究を進めてきたが、抗PE抗体の多くもまた、抗カルジオリピン抗体と同様リン脂質そのものを認識するのではなく、PEに結合する蛋白を認識すること、そしてその蛋白はキニノーゲンであると言うことを内外で初めて解明し発表した。
キニノーゲンは内因系血液凝固因子の一つであり、凝固線溶にきわめて重要な役割をもつだけではなく、女性生殖器に非常に高濃度で存在し、ブラジキニンを放出することにより、カリクレイン-キニン系を介して妊娠分娩に重要な役割を持つ可能性が示唆されている。したがって、キニノーゲンを認識する抗リン脂質抗体が不育症の原因になるという仮説は十分有り得る。さらに、最近では同じカリクレイン-キニン系に属する血液凝固第12因子の欠乏も抗リン脂質抗体とならんで不育症の重要な原因の一つとして報告されており、カリクレイン-キニン系の破綻という新しい不育症の原因が明らかになりつつある。
抗リン脂質抗体とは
抗リン脂質抗体とはリン脂質に対する自己抗体であり、具体的には電気的陰性のリン脂質(カルジオリピン、フォスファチジルセリン、フォスファチジルグリセロール、フォスファチジルイノシトール、フォスファチジン酸など)や、電気的中性のリン脂質(フォスファチジルエタノールアミン、フォスファチジルコリン)に対する抗体である。しかしながら、従来は名前どおりリン脂質を認識する抗体であると思われてきたが、最近、その多くは、実はリン脂質そのものを認識する抗体ではなく、リン脂質に結合する血漿蛋白に対する抗体であるということが分かってきた。一番最初に発見された抗原は、β2GPIであり、当初はコファクターと称されたが、その後は事実上の抗カルジオリピン抗体の目標抗原ということでコンセンサスが得られている。次いで、ループスアンチコアグラントの目標抗原としてプロトロンビンが報告された。これらは、カルジオリピンやフォスファチジルセリンなど、電気的陰性のリン脂質に対する抗体の対応抗原である。その後我々は、中性のリン脂質であるフォスファチジルエタノールアミン(PE)に対する抗体も同様にリン脂質結合蛋白を認識することを発見し、それがキニノーゲンであることを同定した。このように、抗リン脂質抗体といっても実は全く異なる抗体の総称であり、共通点はリン脂質に結合する蛋白を認識するということだけである。したがって、それぞれの病原性およびその機序は目標抗原によって異なると考えられる(表1)。
表1 抗リン脂質抗体の対抗抗原
・β2ーグリコプロテイン I
・プロトロンビン
・キニノーゲン
・プロテイン C (?)
・プロテイン S (?)
・トロンボモジュリン (?)
・アネキシン (?)
・酸化LDL (?)
・トロンボキサン A2 (?)
近年、抗リン脂質抗体と不育症、反復血栓症、血小板減少症との関係は広く知られており、注目を浴びている。特に、後天的な血栓傾向の原因としては、最も重要なものの一つであると位置付けられるようになった。抗リン脂質抗体症候群は、関連する全身疾患をもたないprimary抗リン脂質抗体症候群と、SLEやその他の膠原病を伴うsecondary抗リン脂質抗体症候群に分けられる。抗リン脂質抗体症候群に関連する合併症には、静脈血栓、動脈血栓、流早産、血小板減少が代表的である。妊娠に関しては、妊娠中期以降の子宮内胎児死亡がもっとも抗リン脂質抗体に特異的である。胎盤の血栓が原因と言われているが、因果関係は未だ不明である。また、妊娠初期の反復流産も抗リン脂質抗体と関係している。
抗リン脂質抗体は当初、梅毒血清反応の生物学的偽陽性として検出された。ワッセルマン反応において、抗原としてカルジオリピンを用いていたため、陽性というのはすなわち抗カルジオリピン抗体を意味していた訳である。このような歴史的な流れより、今でも抗リン脂質抗体といえばカルジオリピンやフォスファチジルセリンなど陰性荷電のリン脂質に対する抗体を指す事が多い。しかしながら、カルジオリピンは心臓のミトコンドリア膜に存在し、血小板や血管内皮細胞の細胞膜には存在しない。さらに、血管内皮細胞や血小板などの細胞膜外層には、restingな状態ではフォスファチジルセリンなどの陰性荷電のリン脂質はほとんど存在せず、活性化してはじめて出現する。したがってrestingな血小板にはβ2GPIも結合できず、それを認識する抗体が血小板を刺激して活性化、凝集させ、血栓を惹き起こすという仮説には多少無理がある。一方、中性のリン脂質であるPEやフォスファチジルコリンは、常に細胞膜外層に存在し、その主要構成成分である。したがって、それらを認識する抗体を無視することはできない。にもかかわらず、中性リン脂質に対する抗体に関する報告は比較的少ない。その理由は、多くの施設でそれらの抗体の測定をしていないという事と、していたとしても、不適切な測定法による偽陰性のため頻度が少ないと誤解されているためと思われる。
そこで、我々は抗PE抗体に焦点をあてて研究を進めてきた。
新しい抗リン脂質抗体の特異性
我々は既に抗PE抗体の多くがPEそのものではなく、PEに結合した血漿蛋白を認識すること、その血漿蛋白はキニノーゲンおよびその結合蛋白である11因子とプレカリクレインであることを報告した(図1)。抗PE抗体はキニノーゲンを単独では認識せず、PEに結合したキニノーゲンのみを認識した。このことより、キニノーゲンがPEに結合すると特異的な立体構造の変化が生じ、新しいエピトープが出現し、それを抗PE抗体が認識することが示唆された。また、キニノーゲンはPE以外のリン脂質(カルジオリピン、フォスファチジルセリン、フォスファチジルコリン)にも結合したが、他のリン脂質に結合した場合、抗PE抗体はキニノーゲンを認識しなかった。これは、PEのみが特異的な立体構造の変化をキニノーゲンに惹き起こし、抗PE抗体が認識するエピトープを出現させると考えられる。
図1. 抗PE抗体の目標抗原
キニノーゲンのうち高分子キニノーゲンは血液凝固因子であり、活性化すると立体構造変化のため抗原性が変わってしまう。また、一般によくELISAに用いられるウシ胎児血清にはキニノーゲンは大人の半分以下しか含まれていない。さらに、これらのウシ血清は培養用に売られている事が多く、フィルターを通してある事が多いが、その操作により、キニノーゲンをはじめとするcontact activationに関わる血液凝固因子はかなり除去される可能性がある。以上の理由で従来のウシ血清を用いたELISA法では、結果はウシ血清の品質に左右され、正しい結果が得られないことが多い。我々は血清の変わりに血漿を用いることによってintactのキニノーゲンをELISAの系に加え、安定したデータを得ている。また、陽性にでた抗体はさらに精製したキニノーゲンを用いて対応抗原の確認を行っている。
このように、抗PE抗体の対応抗原がキニノーゲンであるということが解明されたために、安定した抗PE抗体ELISAが確立でき、それを用いて不育症患者に対して抗PE抗体のスクリーニングを施行した。その結果、初期流産(妊娠10週未満)を繰り返す不育症群の抗PE抗体陽性率は正常群と比較して有意に多く(p=0.0002)、PE結合蛋白を認識する抗PE抗体、PEそのものを認識する抗PE抗体あわせて31.7%となった(表2、3)。また、精製したキニノーゲンを用いてPE結合蛋白を認識する抗PE抗体の対応抗原を検討したところ、73.3%がPEに結合したキニノーゲンを認識した。
表2.妊娠初期反復流産患者における抗PE抗体
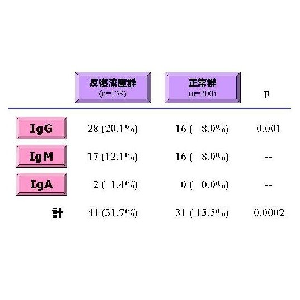
表3.妊娠初期反復流産患者における抗PE抗体IgG
これに対して、従来より検査されている陰性荷電のリン脂質に対する抗体である抗カルジオリピン抗体、抗フォスファチジルセリン抗体、ループスアンチコアグラントなどを初期流産(妊娠10週未満)を繰り返す不育症群に対してスクリーニングしたところ、正常群と比較して陽性率に差を認めなかった。
新しい抗リン脂質抗体の病原性
キニノーゲンは血液凝固反応のうち内因系に属する凝固因子であり、高分子キニノーゲン、プレカリクレイン、第11因子、第12因子の4つの蛋白をcontact proteinという。この4つの蛋白が陰性荷電の表面に集合し、内因系の血液凝固反応が開始される。しかしながら、in vitroではこれらの蛋白が欠損しているとaPTTは延長するが、in vivoではこれらの蛋白は抗凝固、線溶促進作用があり、欠損すると出血傾向ではなく血栓の原因となり得ることがわかってきた。たとえば血小板に対しては、キニノーゲンは血小板に結合してそのトロンビンによる活性化、凝集を抑制していることがわかっている。その血小板活性化を抑制する活性はキニノーゲンのドメイン2と3にある。我々は、キニノーゲンを認識する抗PE抗体が血小板上のキニノーゲンを認識することにより、キニノーゲンの血小板活性化抑制作用を阻害し、血栓の原因になるのではないかと考え、in vitroで血小板凝集能にて検討した。その結果、キニノーゲンを認識する抗PE抗体は、キニノーゲンを認識しない抗PE抗体と比較して著明にトロンビン惹起性血小板凝集能を亢進させた。
以上の結果より、抗PE抗体はキニノーゲン、ドメイン2、3を認識する可能性が示唆されたので、合成ペプチドを作成してmappingを施行したところ、この抗体はキニノーゲン、ドメイン2、3に存在するcystein protease inhibitor部位(QVVAG)や、ドメイン3のCys333-Cys352を認識する事が明らかとなった。QVVAGは血小板のcalpainを阻害し、トロンビン惹起性血小板凝集能を抑制する部位として知られている。このことより、キニノーゲン依存性抗PE抗体陽性の不育症患者には、抗血小板療法である低用量アスピリン療法が有効である可能性が示唆された。また、不育症患者に対して血小板凝集能のスクリーニングを行った結果、正常群と比較して血小板凝集能がin vivoでも有意に(p=0.0001)亢進していることが確認された。
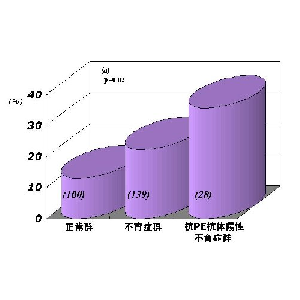
不育症群と正常群で抗核抗体をスクリーニングしたところ、正常群では13%、不育症群では22.3%、抗PE抗体陽性不育症群では35.7%が陽性(≧80×)であり、抗リン脂質抗体が陽性の患者は抗核抗体陽性率が高かった(図2)。しかしながら、正常群でも13%に陽性にでているので、抗核抗体が陽性と言うだけで安易に抗リン脂質抗体症候群に準じた治療をするのは、疑問である。また、フローサイトメーターを用いて末梢血リンパ球の表面マーカーを検討したところ、抗PE抗体陽性不育症は正常群、原因不明不育症群と比較して活性化T細胞(CD4+DR+、CD8+DR+)が多い傾向にあった。これらのことより、抗PE抗体陽性患者は全身性に免疫のバランスが崩れていると考えられ、流産の結果として誘導されたというよりは、自己免疫疾患の一つとして誘導され、流産の原因となっていると考えたほうが説得力がある。抗PE抗体がキニノーゲンの抗血栓活性のある部位を認識するという我々のデータもこの仮説を支持している。
図2.不育症患者における抗核抗体
カリクレイン-キニン系と生殖
キニノーゲンは、血液凝固反応の内因系の一員であるだけでなく、カリクレインーキニン系においてキニンを放出する重要な蛋白でもある。カリクレイン-キニン系を概説すると、活性化第12因子がプレカリクレインをカリクレインにし、カリクレインはキニノーゲンを切断してブラジキニンを放出させる。ブラジキニンは血管内皮細胞を刺激して組織プラスミノーゲンアクチベーター(tPA)を分泌させ(図3)、線溶系を活性化させるとともに(図4)、胎盤血流の調節に関与している。最近になって、キニノーゲンは子宮胎盤ユニットに高濃度に蓄積しており、妊娠中に周期的に変動していること、カリクレイン-キニン系は種々の物質や代謝産物の経胎盤輸送や胎盤血流の調節に関与していることなどが相次いで報告され、その妊娠維持における重要性が注目されている。したがって、我々が発見したキニノーゲンを認識する抗PE抗体が流産の原因になるという仮説は、非常に合理的であると考えられる。
図3.カリクレインーキニン系
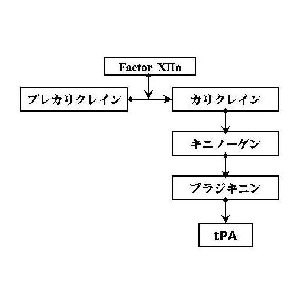
図4.線溶系
カリクレイン-キニン系の破綻と不育症
我々はすでにカリクレイン-キニン系の蛋白の一員であるキニノーゲンまたはキニノーゲンの結合蛋白である第11因子とプレカリクレインを認識する抗リン脂質抗体が、初期流産を繰り返す不育症に多いことを報告した。そこで、不育症患者においてカリクレイン-キニン系関連蛋白を中心とした血液凝固系のスクリーニングを施行したところ、抗リン脂質抗体症候群とならんで、第12因子活性低下が2大要因として挙げられた。抗リン脂質抗体の多くはキニノーゲンを認識する抗PE抗体であったので、結局は両方ともキニノーゲン-キニン系に関する要因であった。両者に共通であったのは、妊娠初期(10週未満)に流産を繰り返すということであり、妊娠中期以降の子宮内胎児死亡が特徴的な抗カルジオリピン抗体やループスアンチコアグラント陽性例とは異なる。
Grisらは、原因不明反復初期流産患者に対して第12因子の定量をスクリーニングしたところ、9.4%の患者に第12因子欠乏があると報告した。同様に我々も反復流産患者171名に対して第12因子の活性を検討したところ、15.8%に活性低下(60%未満)がみられた。またGallimoreらは抗リン脂質抗体陽性患者のうち20.9%に第12因子欠乏があると報告した。それらの患者の中には第12因子を認識する抗体が高頻度に見い出され、自己抗体を介する第12因子欠乏という可能性が示唆された。我々の検討でも、第12因子活性低下例の37.0%は抗リン脂質抗体陽性であった。
新しい抗リン脂質抗体症候群
従来、抗リン脂質抗体に関する研究のほとんどは抗カルジオリピン抗体に関するものであった。しかしながら、それは単に歴史的に梅毒血清反応にカルジオリピンが用いられていたために、伝統としてカルジオリピンが注目されていたにすぎず、その血栓、流産との因果関係、病原性もいまだ解明されるに至っていない。
本研究では中性のリン脂質であるPEに注目し、抗PE抗体の事実上の目標抗原としてキニノーゲンを内外で初めて特定した。これは、抗リン脂質抗体の目標抗原としては、抗カルジオリピン抗体のβ2GPI 、ループスアンチコアグラントのプロトロンビンに次いで3番目に発見されたものである。さらに、妊娠初期反復流産と抗PE抗体との非常に強い相関関係が示され、キニノーゲンを認識する抗PE抗体の血小板に対する病原性もin vitroで証明され、低用量アスピリン療法という具体的な治療法も示唆された。キニノーゲンは血液凝固因子であるが、欠損すると血栓症になることが知られている。女性生殖器に豊富に存在し、妊娠維持や分娩に関与することが指摘されており、凝固、線溶のみならず、カリクレイン-キニン系の一員として生殖にも非常に重要な役割を果たしている。また、キニノーゲンと同様カリクレイン-キニン系の一員である第12因子の欠乏という新しい不育症の要因も解明された。この第12因子欠乏もまた抗リン脂質抗体との関係が報告され、キニノーゲンを認識する抗PE抗体と同様、第12因子を認識する抗体の存在が報告されている。これらはいずれもカリクレイン-キニン系蛋白を認識し、破綻させることにより流産を惹き起こす原因としてまとめることができる。その特徴は、妊娠初期流産を惹き起こすことである。
いままで原因不明不育症は約40%にのぼると言われているが、この新しい症候群はあわせて20-30%にのぼると考えられ、原因不明不育症の多くが説明可能になると期待される。また従来は原因不明例に夫リンパ球を用いた免疫療法などが行われていたが、このことにより免疫療法の適応がさらに適切になることが期待される。
共同研究者
内田能安、勝沼潤子、善方菊夫、松林秀彦、鈴木隆弘、和泉俊一郎、岩崎克彦、牧野恒久、John A. McIntyre (Methodist Hospital of Indiana, USA)
|
 |
2010.05.22 Saturday
 |
|
不育症診療の最近の進歩
【参考文献】
「産婦人科治療」 (永井書店) Vol. 83, 2001 p.41-44
生殖医学の進歩と生殖医療の限界
不育症診療の最近の進歩
Recent progress in the management of recurrent pregnancy losses
東海大学医学部母子生育学系産婦人科学部門
牧野恒久教授 杉 俊隆講師
--------------------------------------------------------------------------------
Summary
不育症の分野は最近目覚ましい進歩を遂げている。その結果、以前は原因不明であった難治性習慣流産の患者の多くの診断、治療が可能となりつつある。特に、抗リン脂質抗体症候群を始めとした生殖免疫学と血液凝固学にまたがる分野が脚光を浴び、血液、リウマチ、免疫、生殖など多くの分野の専門家が学際的に研究を進め、今日の不育症の進歩があると言える。本稿では最近の不育症管理の新しい概念について解説する。
はじめに
子宮は今だにブラックボックスであり、着床から妊娠、分娩に至るまでutero-placental unitで何が起きているのか不明の点が多い。それにもかかわらず不育症の分野は最近10年で大いなる発展を遂げてきた。その内容は、生殖免疫、血液凝固学の進歩に依るところが多く、高度に専門化しつつある。本稿では、不育症について概説し、さらには最先端の知見なども併せて紹介したい。
不育症、習慣流産とは
"不育症"とは、厳密な定義をもつ医学用語ではない。強いて定義付ければ、成立した妊娠を完遂できず、健康な生児に恵まれない症例を指すものといえる。一般的には習慣流産を指すことが多いが、同義ではない。習慣流産とは、3回以上流産を繰り返すことであり、時期は妊娠22週未満に限定される。しかしながら、不育症と言った場合は妊娠中期以降の子宮内胎児死亡や反復流産(流産回数2回)も含まれ得る。不育症に相当する英語としては、recurrent fetal lossという表現をしばしば目にするが、fetus(胎児)という名称は妊娠10週以後に限定され、それ以前のembryo(胎芽)が含まれないので、recurrent pregnancy lossが適当であると思われる。
一回の独立した流産の頻度は統計上約15-20%であり、決して珍しくない。その約60-70%以上は胎児に染色体異常があると報告されている。また、受精卵の約40%に染色体異常があり、それが出生時には0.6%に減少すると報告されており、もし流産という自然淘汰がおこらなければ、出生した児の40%が染色体異常をもつことになる1)。したがってある意味では、流産の多くは病的ではなく、それを止めることもできないし、止める必要も無いということになる。一回や二回の流産既往があっても、それが直ちに病的であり、不育症であるということにはならない。ちなみに、一回の独立した妊娠の流産の頻度を20%と仮定すると、2回反復流産率は0.2×0.2=0.04で4%、3回習慣流産率は0.04×0.2=0.008で0.8%となる。したがって、2回反復流産の場合は病的原因をもたず、不育症とは言えない場合も多いが、3回以上自然流産を繰り返した習慣流産の場合は自然淘汰という考えでは確率的に説明できず、不育症の原因を検索する事になる。
1..内分泌異常と不育症に関する最近の概念
不育症の患者に対して内分泌系の検査を施行し、何か異常が見い出されればそれが原因であると診断して治療することは非常に基本的な事であると一般には考えられている。しかしながら、意外にも内分泌異常が本当に流産の原因になり得るのか証明されていない事が多い。以下に、代表的内分泌異常について不育症との関係を概説する。
1)黄体機能不全
黄体機能不全はプロゲステロン欠乏を来し、その結果反復流産の原因となり得るが、多くの場合は妊娠中のプロゲステロンの欠乏は他の原因に起因する流産の必然的、二次的結果と考えられる。不育症患者における黄体機能不全の頻度は20〜60%と報告されているが、これらは非妊娠時の話であって、すでに妊娠した患者での黄体機能を評価し得る信頼できる方法は存在しない。妊娠時の黄体は非妊娠時の黄体とは異なるので、非妊娠サイクルでの黄体機能の評価は妊娠時を反映しないといわれている。初期流産に終わった妊娠周期の着床前期の黄体ホルモン値は、妊娠成功時と比べて差が認められなかったと報告されている。また、不育症患者の非妊娠周期の高温期中間での血清プロゲステロン値を評価し、黄体機能不全のある群とない群に分けて次回妊娠の流産率を比較したところ、両群に差を認めなかったという報告もある。以上の様に黄体機能不全が流産の原因になり得るのか疑わしいにもかかわらず、ホルモン療法は広く行われている。その効果については多くの報告があるが、黄体ホルモンの補充療法については、流産の危険を減らすと言うに充分な根拠は見い出されていない。確かに、いくらかは効果がある事を示唆するデーターはあるが、証明するにはより多くの検討が必要である。
2)甲状腺機能異常
甲状腺機能異常は流産の原因としてしばしば挙げられているが、意外な事に甲状腺ホルモン値の異常が流産の原因になり得るかに関しては、その直接的な証拠は未だ無いのが現状であり、逆に最近否定的な論文が相次いで報告され注目を浴びている。しかしながら、バセドー氏病や橋本病にみられる甲状腺に対する自己抗体が反復流産の率の上昇と関係するという報告はいくつかある。その理由は不明であるが、自己免疫疾患はいくつかの自己抗体を合わせ持つ事が良くあるので、抗リン脂質抗体など他の妊娠に対して病原性のある自己抗体を介して流産が起きている可能性は否定できない。
3)高プロラクチン血症
高プロラクチン血症が反復流産の原因となり得るという説は今のところ証明されていない。多くの論文は、未治療の高プロラクチン血症の患者の流産率は高く無いと報告している。正常妊娠においてもプロラクチンレベルは妊娠初期より上昇し、非妊時の10倍に達すると報告されており、プロラクチンが直接妊娠を妨害するとは考えにくい。しかしながら、言うまでも無く高プロラクチン血症は無排卵を引き起こし、不妊症の原因となり得るので高プロラクチン血症と診断された場合は治療するべきである事は言うまでも無い。
2.不育症の分野における新しい概念
最近10年のあいだに、不育症の新しい原因や治療が見い出されてきた。多くは生殖免疫、血液凝固学の進歩によるものである。生殖免疫の領域では、Th1とTh2のバランスが崩壊する事により流産が起きるという新しく、かつ魅力的な仮説が最近注目されている。また、血液凝固の領域では、抗リン脂質抗体症候群を初めとしたthrombophiliaと不育症の関係が明らかになってきた。ここでは、それらの概念について紹介する。
1)Th1/Th2バランス
胎児は母体にとって半分は同種移植片であると考えることができるが、妊娠中は拒絶反応がおきて流産にいたらないような、なんらかの防御機構が働いていると考えられる。近年、免疫学的妊娠維持機構としてTh1/Th2バランスが注目されている。それによると、母体が胎児を異物として拒絶することなく、妊娠が維持されるのは細胞性免疫を司るCD4+ T helper (Th) 1 細胞機能が低下し、抗体産生を司るTh2細胞機能が亢進するためと考えられている。
習慣流産の免疫学的原因としては、抗リン脂質抗体など自己抗体によるものと、臓器移植の拒絶反応に準じた機序が考えられ、どちらもTh1/Th2バランスの破綻が示唆されている。すなわち、Th1/Th2バランスがTh1の方へ傾けば、母体は胎児を異物として認識し、拒絶反応がおき、流産する可能性がある。また、過剰にTh2の方へ傾くと、今度は抗体産生が盛んになり、抗リン脂質抗体などの自己抗体が産生され、流産を引き起こす可能性がある。SLEなどの自己免疫疾患が、妊娠・分娩をきっかけに発症したり増悪するのも、妊娠によりTh1/Th2バランスがTh2の方へ傾く事がきっかけとも考えらえる。
2)ナチュラルキラー(NK)細胞と不育症
この分野は最近注目され、盛んに研究されているが諸説入り乱れ、それぞれ仮説の域をでていない。実際の臨床にNK細胞に関する検査、治療を導入するのは現時点では不適切であり、現に不育症患者の間では混乱が生じている様である。
末梢血NK細胞活性は不妊症、不育症患者において高値であると報告されており、妊娠前のNK細胞活性値はその後の流産を予知すると報告されている。しかしながら、NK活性は精神的影響により変動するとも報告され、流産の結果としてストレスにより活性が上昇している可能性も否定できない。以上の様に末梢血NK細胞活性と流産との因果関係は不明であり、まして治療に関しては報告がない。
一方で、末梢血とは異なり分泌期子宮内膜や妊娠初期脱落膜にはCD56+/16-のNK細胞様のリンパ球(uNK細胞)が特徴的に増加する事が報告され、その役割についてさまざまな仮説が報告されている。最近では、uNK細胞は妊娠維持に必須であるという仮説が多くの支持を集めているが、uNK細胞が存在しないIL-2Rγ鎖KOマウスでも流産、子宮内胎児発育遅延が生じないというデータが最近報告され、注目されている。
3)thrombophiliaと不育症
血栓症の原因となり得る基礎疾患があると、pregnancy lossのリスクが高くなるというのは周知の事実である2)3)。反復妊娠初期流産患者において血液凝固系の検索を施行したところ、抗リン脂質抗体と第12因子欠乏症が2大原因として浮かび上がってきた2)7)8)。抗リン脂質抗体の多くは従来より注目されてきた抗カルジオリピン抗体やループスアンチコアグラントよりはむしろ、キニノーゲンを認識する抗フォスファチジルエタノールアミン抗体が多い4)-8)。キニノーゲンも第12因子も、カリクレイン-キニン系の蛋白であり、線溶系に重要な役割を演じている。したがって、これらに対する抗体が存在するなどして活性が低下するとカリクレイン-キニン系の破綻による線溶系低下が生じ、血栓や流産の原因と成り得る。なお、抗フォスファチジルエタノールアミン抗体は、SRLで測定可能である。
妊娠後期に子宮内胎児死亡を起こすタイプの不育症群で血液凝固系を検索すると、プロテインS欠乏、抗カルジオリピン抗体第5因子 Leiden mutationなどがrisk factorとして挙げられた3)。また、最近高ホモシステイン血症と血栓症の関係が注目されており、その原因の一つとしてmethylenetetrahydrofolate reductase(MTHFR) geneのC677T mutationが挙げられているが、このC677T mutationと上記のrisk factorの合併症例も多く、妊娠中に葉酸の必要性が増すこともあって、そのような症例では葉酸の経口摂取が勧められている3)。
3.免疫療法についての最近の考え方
胎児は母体にとって半分は同種移植片であると考えることができるが、妊娠中は拒絶反応がおきて流産にいたらないような、なんらかの防御機構が働いていると考えられる。そして、この妊娠維持機構のバランスが崩れ、流産にいたるようなタイプの不育症が存在する可能性が示唆されてきた。すなわち、Th1/Th2バランスがTh1に傾いた状態と想定される。しかしながら、胎盤という解剖学的障壁の存在や特殊な内分泌環境、サイトカインの関与など、妊娠には臓器移植とは異なるファクターも多く、臓器移植と同様にあつかうことはできない。臓器移植において、移植された臓器が拒絶されずに生着するには、白血球の血液型であるHLAの適合が重要である。同様に、妊娠維持においても夫婦間のHLAの一致、不一致が重要なのではないかという仮説が一世を風靡し、夫婦間のHLAの適合数で相性が良いとか悪いとか判定し、相性の悪い症例には夫リンパ球を用いた免疫療法が有効であるとされた。しかしながら、その後の検討により、今ではHLAの適合数と流産との相関関係は否定された。今では免疫療法は、諸検査施行しても異常の見い出されない原因不明習慣流産(2回の流産既往は適応とならない)で、抗核抗体や抗リン脂質抗体などの自己抗体を持たない症例を対象に、適応を慎重に検討したうえで施行されている。作用機序としては、Th1/Th2バランスをTh2の方へ是正すると考えられているが、否定的な論文もあり、未だ作用機序は不明である。また、副作用も報告されているので、安易に免疫療法を乱用することは慎むべきである。
おわりに
以上、不育症の最近の進歩について概説した。言うまでも無く不妊症とは全く異なる分野であり、専門的知識を要する。本稿が不育症の分野の理解に少しでもお役に立てれば幸いである。
参考文献
1)Plachot M et al. Are clinical and biological IVF parameters correlated with chromosomal disorders in early life: a multicentric study. Hum Reprod,3:627-635,1988
2)Gris JC et al. Prospective evaluation of the prevalence of haemostasis abnormalities in unexplained primary early recurrent miscarriages. Thromb Haemost, 77: 1096-103, 1997.
3)Gris JC et al. Case-control study of the frequency of thrombophilic disorders in couples with late foetal loss and no thrombotic antecedent. Thromb Haemost, 81:891-99,1999.
4) Sugi T and McIntyre JA. Autoantibodies to phosphatidylethanolamine (PE) recognize a kininogen-PE complex. Blood 86:3083-9,1995
5) Sugi T and McIntyre JA. Phosphatidylethanolamine induces specific conformational changes in the kininogens recognizable by antiphosphatidylethanolamine antibodies. Thromb Haemost 76:354-60,1996
6) Sugi T et al. Prevalence and heterogeneity of antiphosphatidylethanolamine antibodies in patients with recurrent early pregnancy losses. Fertil Steril 71: 1060-5,1999
7) Sugi T and Makino T. Plasma contact system, Kallikrein-kinin system and antiphospholipid-protein antibodies in thrombosis and pregnancy. J Reprod Immunol 47: 169-184, 2000
8) Sugi T and Makino T. Autoantibodies to contact proteins in patients with recurrent pregnancy losses. J Reprod Immunol (in press).
|
 |
2010.05.22 Saturday
 |
|
不育症における新しい概念
【参考文献】
産婦人科治療 Vol.79 No.5 (1999:11)
牧野恒久 杉 俊隆
「生殖医療の現状と展望 3.生殖のロス、習慣流産」
※文中の赤字は私が加筆した部分です。紫字は補足説明のページへのリンクが貼ってあります。ご参考までに。
--------------------------------------------------------------------------------
はじめに
不妊症の分野は近年その進歩がめざましく、体外受精などを初めとして次々と新しい治療法が開発され、10年前までは挙児をあきらめるしかなかったような夫婦でも、今では当然のように子供が授かるようになってきた。しかしながら、子宮はいまだにブラックボックスであり、着床から妊娠、分娩にいたるまでutero-placental unitで何が起きているのか、不明な点が多い。それにもかかわらず、不育症の分野もまた、最近10年で大いなる発展を遂げてきた。その内容は、生殖免疫、血液凝固学の進歩によるところが多く、高度に専門化しつつある。
本稿では、不育症について概説し、さらには最先端の知見なども併せて紹介したい。
1.不育症、習慣流産とは
不育症とは、厳密な定義をもつ医学用語ではない。強いて定義づければ、成立した妊娠を完遂できず、健康な生児に恵まれない症例を指すものといえる。一般的には習慣流産を指すことが多いが、同義ではない。習慣流産とは、3回以上流産を繰り返すことであり、時期は妊娠22週未満に限定される。しかしながら、不育症といった場合は妊娠中期以降の子宮内胎児死亡や反復流産(流産回数2回)も含まれ得る。不育症に相当する英語としては、recurrent fetal lossという表現をしばしば目にするが、fetus(胎児)という名称は妊娠10週以降に限定され、それ以前のembryo(胎芽)が含まれないので、recurrent pregnancy lossが適当であると思われる。
1回の独立した流産の頻度は統計上約15〜20%であり、決して珍しくない。その約60〜70%以上は胎児に染色体異常があると報告されている。また、受精卵の約40%に染色体異常があり、それが出生時には0.6%に減少すると報告されており、もし流産という自然淘汰が起こらなければ、出生した児の40%が染色体異常をもつことになる。したがってある意味では、流産の多くは病的ではなく、それを止めることもできないし、止める必要もないということになる。1回や2回の流産既往があっても、それがただちに病的であり、不育症であるということにはならない。ちなみに1回の独立した妊娠の流産の頻度を20%と仮定すると、反復流産率は0.2×0.2=0.04で4%、3回流産率は0.04×0.2=0.08で0.8%となる。したがって、反復流産の場合は病的原因のもたず、不育症とはいえない場合も多いが、3回以上自然流産を繰り返した習慣流産の場合は自然淘汰という考えでは確率的に説明できず、不育症の原因を検索することになる。
2.不育症の検査、原因、治療
不育症の原因は多岐にわたっており、系統だてて諸検査を施行し、総合的に判断して方針を決定する必要がある。表1は不育症一般検査を示したものである。これらの諸検査を施行した結果、表2のような結果が得られている。もちろん、これらは不育症一般検査の異常とその頻度を示したものであり、習慣流産の原因とその頻度という訳ではない。数年前の不育症の原因頻度としては、われわれの印象では、内分泌異常が約10%、子宮内腔異常が約15%、染色体異常が約10%、自己抗体が約20%、原因不明が約45%である。しかしながら、最近10年のこの分野の進歩により、原因不明の頻度は約45%から20%ぐらいにまで減少した印象がある。
不育症の治療について、まず最初に、すでに治療方針がある程度確立している古典的なものについて概説する。
表1 不育症一般検査
1.問診、基礎体温
2.感染症検査
クラミジアDNA、子宮頸部・膣内培養
血算、血沈、CRP
3.内分泌検査
下垂体機能(プロラクチン)
黄体機能(黄体ホルモン、子宮内膜組織検査)
甲状腺機能(freeT3、freeT4、TSH)
糖尿病検査(空腹時血糖)
4.子宮形態異常
子宮卵管造影、子宮鏡、超音波検査
5.夫婦染色体検査
6.免疫学的検査
抗核抗体、抗DNA抗体、RF
抗リン脂質抗体、Lupus Anticoagulant
不規則抗体検査
7.血液凝固系検査
血小板凝集能、aPTT、TAT
protharombin F1+2、第12因子
表2 習慣流産の検査異常とその頻度(%)
子宮内腔異常
弓状子宮 11.9
双角または中隔子宮 5.2
Asherman症候群 1.4
単角子宮 0.5
重複子宮 0.3
子宮筋腫 1.1
免疫学的異常
抗リン脂質抗体 12.1
aPTT延長 7.5
抗核抗体 22.0
リウマチ因子 4.2
染色体異常
妻 5.8
夫 3.9
感染症
クラミジア抗原 0.8
内分泌異常
高プロラクチン血症 15.1
甲状腺機能低下症 4.1
甲状腺機能亢進症 1.2
糖尿病 0.2
2−1.感染
血液検査で炎症の兆候がないかを検索するとともに、クラミジア頸管炎および子宮頸部・膣内培養(目標菌:B群溶連菌)を施行する。クラミジア抗体検査は過去の感染でも陽性にでるなど、治療の適応、効果判定に関しては問題がある。妊娠への直接的関係を調べるためには子宮頸部から直接検体を採取する方が望ましい。陽性にでれば、起因菌に対応す抗生剤で治療する。ただし、B群溶連菌やクラミジアなどの個々の病原菌が直接流産の原因になり得るかに関しては、証明されていない。
2−2.甲状腺機能異常
甲状腺機能異常の患に初期流産が多いことは以前より知られていたが、われわれの統計では習慣流産患者の約5%に機能異常が認められる。甲状腺機能低下症は二次的に高プロラクチン血症を引き起こすため、高プロラクチン血症を介した機序も考えられる。治療としては、機能亢進症に対してはmercazoleやpropylthiouracil、機能低下症に対してはtyradin Sなどである。propylthiouracilとtyradin Sには胎盤通過性はない。melcozoleに関しては、胎盤通過性はあるものの、最近の報告ではヒトでの催奇形性に関しては有意な差はないといわれている。
2−3.高プロラクチン血症
習慣流産患者の約15%に認められる。潜在性高プロラクチン血症も考慮して、疑わしい時はTRH testも考慮する。THR testでは、負荷後15分でプロラクチン値70ng/ml以上を陽性とする。甲状腺機能と関連が強いので妊娠中も含めて両者を見ながら治療することが望ましい。下垂体腺種が存在する場合は脳外科に依頼する。治療としてはパーロデルやテルロンの投与を行う。下垂体腺種がある場合、手術前にパーロデルを投与すると手術がやりにくくなるので、脳外科と相談して手術の適応を検討したうえで投与を決定する。また、当然向精神薬などの副作用による薬剤性高プロラクチン血症は否定しておく。
2−4.黄体機能不全
高温期の中間でプロゲステロン値が10ng/ml未満なら治療の対象となる。黄体ホルモン経口または経膣投与やhCG筋注にて補充する。ただし、黄体機能不全が真に流産を惹き起こすかに関しては、否定的な報告もある。
2−5.糖尿病
空腹時血糖値が高い場合は75gGTT(ぶどう糖負荷検査)を行う。妊娠初期にコントロールできていないと胎児奇形を引き起こす可能性があるので、コントロールがついてから妊娠を許可する。実際の習慣流産患者での糖尿病の頻度は低い。
2−6.子宮形態異常
子宮卵管造影にて子宮奇形、子宮筋腫、Asherman症候群などの有無を見る。子宮内腔の形態が重要なので、バルーン法でなく、嘴管を用いて造影することが望ましい。異常と思われる陰影が得られた時は、必要に応じて子宮鏡検査を施行する。また中隔子宮を双角子宮の識別は子宮内腔の検査では困難なので、超音波断層法、MRIや腹腔鏡にて子宮の外形を観察し、診断する。個々の形態異常の程度にもよるが、一般的に中隔子宮の流産率が最も高く、単角、双角、重複、弓状子宮等がそれに続く。子宮奇形の治療としては子宮形成術が適応となり、Strassmann, Jones&Jones, Tompkinsなどの開腹手術やResectoscopeを用いた経膣手術(TCR;trans cervial resection)が行われる。TCRは中隔子宮場合に有用であるが、子宮穿孔の危険があり、腹腔鏡での監視が必要で熟練を要するため、実施できる施設は限られるという欠点がある。
2−7.染色体異常
女性側の染色体異常における理論的流産率はロバートソン転座で4/6(67%)、相互転座で2/4(50%)である。モザイクはその比率によって流産率は異なる。いうまでもなく治療は不可能であるので、理論的流産率などに基づいたカウンセリングを行う。
3.不育症分野における新しい概念
最近10年のあいだに、不育症の新しい原因や治療が見出されてきた。多くは生殖免疫、血液凝固学の進歩によるものである。生殖免疫の領域ではTh1とTh2のバランスが崩壊することにより流産が起きるという新しく、かつ魅力的な仮説が最近注目されている。また、血液凝固の領域では、抗リン脂質抗体症候群を初めとしたthrombophilia(血栓形成傾向)と不育症との関係が明らかになってきた。ここでは、それらの概念について紹介する。
3−1.Th1/Th2バランス
胎児は母体にとって半分は同種移殖片であると考えることができるが、妊娠中は拒絶反応が起きて流産に至らないような、何らかの防御機構が働いていると考えられる。近年、免疫学的妊娠維持機構としてTh1/Th2バランスが注目されている。それによると、母体が胎児を異物として拒絶することなく、妊娠が維持されるのは細胞性免疫を司るCD4+T helper(Th)1細胞が低下し、抗体産生を司るTh2細胞機能が亢進するためと考えられている。
習慣流産の免疫学的原因としては、抗リン脂質抗体など自己抗体によるものと、臓器移植の拒絶反応に準じた機序が考えられ、どちらもTh1/Th2 バランスの破綻が示唆されている。すなわち、Th1/Th2バランスがTh1の方へ傾けば、母体は胎児を異物として認識し、拒絶反応が起き、流産する可能性がある。また、過剰にTh2の方へ傾くと、今度は抗体産生が盛んになり、抗リン脂質抗体などの自己抗体が産生され、流産を引き起こす可能性がある。SLEなどの自己免疫疾患が、妊娠分娩をきっかけに発症したり増悪するのも、妊娠によりTh1/Th2 バランスがTh2の方へ傾くことがきっかけとも考えらえる。(Th1/Th2に関しては未だ研究段階にあり、東海大の不育外来においても、一般検査項目には含まれていないとのこと。)
3−2.thrombophlia
血栓症の原因となり得る基礎疾患があると、 pregnancy loss のリスクが高くなるというのは周知の事実である。反復妊娠初期流産患者において血液凝固系の検索を施行したところ、抗リン脂質抗体と第12因子欠乏症が2大原因として浮かび上がってきた。 抗リン脂質抗体の多くは従来より注目されてきた抗カルジオリピン抗体やループスアンチコアグラントよりはむしろ,キニノ一ゲンを認識する抗フォスファチジルエタノ−ルァミン抗体が多い。キニノーゲンも第12因子も、カリクレイン−キニン系の蛋白であり、線溶系に重要な役割を演じている。したがって、これらに対する抗体が存在するなどして活性が低下するとカリクレイン一キニン系の破綻による線溶系低下が生じ、血栓や流産の原因と成り得る。なお、抗フォスファチジルエタノ−ルァミン抗体は、SRLで測定可能である。
妊娠後期に子宮内胎児死亡を起こすタイブの不育症群で血液凝固系を検索すると、プロテインS欠乏、抗カルジオリピン抗体、第5因子Leiden mutationなどが risk factorとして挙げられた。また、最近高ホモシステイン血症と血栓症の関係が注目されており、その原因の一つとして methylenetetrahydrofolate reductase(MTHFR)geneの C677T mutation(ホモシステイン代謝に関与する酵素の677番目の遺伝子の突然変異)が挙げられているが、このC677T mutationと上記のrisk factorの合併症例も多く、妊娠中に葉酸の必要性が増すこともあって、そのような症例では葉酸の経口摂取が勧められている。
4.不育症の分野における最近のトピックス
4−1.免疫療法
胎児は母体にとって半分は同種移植片であると考えることができるが、妊娠中は拒絶反応が起きて流産に至らないような、何らかの防御機構が働いていると考えられる。そして、この妊娠維持機構のバランスが崩れ、流産に至るようなタイプの 不育症が存在する可能性が示唆されてきた。すなわち、Th1/Th2バランスがTh1に傾いた状態と想定される。しかしながら、胎盤という解剖学的障壁の存在や 特殊な内分泌環境、サイトカインの関与など、妊娠には臓器移植とは異なるファクタ一も多く、臓器移植と同様に扱うことはできない。 臓器移植において、移植された臓器が拒絶されずに生着するには、白血球の血液型であるHLAの適合が重要である。同様に、妊娠維持においても夫婦間のHLAの一致、不一致が重要なのではないかという仮説が一世を風靡し、夫婦間のHLAの適合数で相性が良いとか悪いとか判定し、相性の悪い症例には夫リンパ球を用いた免疫療法が有効であるとされた。しかしながら、その後の検討により、今ではHLAの適合数と流産との相関関係は否定された。今では免疫療法は、諸検査施行しても異常の見い出されない原因不明習慣流産 (2回の流産既往は適応とならない)で、抗核抗体や抗リン脂質抗体などの自己抗体を持たない症例を対象に、適応を慎重に検討したうえで施行されている。作用機序としては、Th1/Th2バランスをTh2の方へ是正すると考えられている。副作用も報告されているので、安易に免疫療法を乱用することは慎むべきである。
4−2.抗リン脂質抗体
抗リン脂質抗体とは,リン脂質に対する自己抗体であり、具体的には電気的陰性のリン脂質(カルジオリピン、フォスファチジルセリン、フォスファチジルグリセロール、フォスファチジルイノシトール、フォスファチジン酸など)や,電気的中性のリン脂質(フォスファチジルエタノ−ルアミン、フォスファチジルコリン)に対する抗体であると考えられていた。
抗リン脂質抗体と一言でいっても、その実体は実に複雑であり、それが抗リン脂質抗体の理解を困難にしている。抗リン脂質抗体という名前がまず誤解を生む源であり、従来は名前どおりリン脂質を認識する抗体であると思われてきたが、最近、その多くは、実はリン脂質そのものを認識する抗体ではなく、リン脂質に結合する血漿蛋白に対する抗体であるということが分かってきた。最初に発見された抗原は、β2-glycoproteinI(β2GPI) であり、次いで、プロトロンビンが報告された。これらは、カルジオリピンやフォスファチジルセリンなど、電気的陰性のリン脂質に対する抗体の対応抗原である。その後われわれは、中性のリン脂質であるフォスファチジルェタノ−ルアミンに対する抗体も同様にリン脂質結合蛋白を認識することを発見し、それがキニノ−ゲンであることを同定した。 このように、抗リン脂質抗体といっても実はまったく異なる抗体の総称であり、共通点はリン脂質に結合する蛋白を認識するということだけである。したがって、それぞれの病原性およびその機序は異なると考えられる。
近年、抗リン脂質抗体と反復流産、反復血栓症、血小板減少症との関係は広く知られており、抗リン脂質抗体症候群と称され、注目を浴びている。抗リン脂質抗体症候群は、関連する全身疾患をもたないprimary抗リン脂質抗体症候群と、SLEやその他の膠原病を伴うsecondary抗リン脂質抗体症候群に分けられる。妊娠に関しては、中期以降の子宮内胎児死亡がもっとも抗リン脂質抗体に特徴的である。胎盤の血栓が原因といわれているが、因果関係はいまだ不明である。また、妊娠初期の反復流産も抗リン脂質抗体と関係している。
治療としては,低用量ァスピリン療法やへパリン療法が広く行われている。また、症例によってはプレドニゾロンが投与されることもある。詳しくは他稿を参照されたい。
抗リン脂質抗体症候群は最近非常に注目されている分野であり、次々と新しい抗体が発見され、治療法も確立されつつある。検査法の確立により、今まで原因不明とされていた不育症の多くが治療可能になることが期待される。
おわりに
以上概説したように、不育症の分野は多分に内科的であり、緻密な診断、治療が不可欠である。最近では原因不明不育症の頻度も著明に減少し、 多くの患者が無事赤ちゃんを抱いて退院していくようになった。しかしながら、現代の核家族化による情報不足もあり、一度や二度の流産で深刻な精神的打撃を受け、孤立している夫婦も多い。流産や不育症についての情報を一層社会に広めるとともに、不育症の専門外来では飛躍的な進歩により、多くの不育症の患者が治療可能であるという事実に患者も産婦人科医も理解を深めたい。
|
 |
2010.05.22 Saturday
 |
|
妊娠維持と自己抗体
【参考文献】
MBL 自己免疫レポート No.29 Aug.2002より
妊娠維持と自己抗体
東海大学医学部母子生育学系産婦人科学部門
杉 俊隆、牧野恒久 注)青字は私smileが加筆した部分です。
--------------------------------------------------------------------------------
1. 習慣流産、不育症における免疫・血液凝固学の位置付け
以前よりSLEをはじめとする自己免疫疾患の患者にpregnancy lossが多いことが知られ、母体の免疫能の異常が妊娠維持に障害を起こす可能性が指摘されてきた。最近になって、それが抗リン脂質抗体という自己抗体によって惹き起こされるという説が注目されるようになり、抗リン脂質抗体と関連する不育症、血栓症をまとめて抗リン脂質抗体症候群と称し、広く認知されるようになった(表1)。不育症とならんで血栓症がその症候群の診断基準案1)に列挙されたということは、不育症の病因として免疫だけではなく、免疫・血液凝固学的機序が存在する可能性が示唆されたことになる。また一方で、以前より血栓傾向のある患者に胎盤血栓によると思われるpregnancy lossが多いことも指摘されており、近年、血栓性素因(thrombophilia)と不育症の関係も解明されつつある。thrombophiliaには先天的血栓傾向を示す疾患と、後天的な疾患がある。後天的thrombophiliaの代表的なものは抗リン脂質抗体症候群であり、先天的thrombophiliaの中には、アンチトロンビン、プロテインC、プロテインSなどの抗凝固因子の先天性欠乏症や、活性化プロテインCに対して抵抗性を示す第5因子Leiden mutationなどがある。
近年、フランスのグループ(NOHA; The Nimes Obstetricians and Haematologists)が不育症と血液凝固の関連について大規模な調査を行い、興味深い結果を発表している(NOHA study)2,3)。これによると、妊娠初期流産を繰り返しているタイプの不育症と、妊娠後期のfetal lossを起こすタイプの不育症では、その血液凝固異常の傾向が異なる。
妊娠初期流産を繰り返すタイプの不育症では線溶系の低下が多く見られ(約40%)、その内容は主にplasminogen activator inhibitor 1 (PAI)活性亢進であった。具体的には、第12因子欠乏症(9.4%)と抗リン脂質抗体(7.4%)が流産の2大risk factorとして報告されており、我々の不育症外来でも同様の結果が得られている。第12因子はカリクレイン-キニン系の一員であり(図1)、線溶系に重要な役割を果たしている。したがって、第12因子の欠乏は線溶系の低下を惹き起こし、血栓症、流産の原因となり得る4)。また、抗リン脂質抗体に関する最近のデータによると、妊娠初期流産を繰り返すタイプの不育症群では抗フォスファチジルエタノールアミン抗体(抗PE抗体)が多く見い出され、その多くはキニノーゲンを認識するタイプの抗PE抗体であった5-7)。キニノーゲンもまた第12因子と同様カリクレイン-キニン系の蛋白であり、それに対する自己抗体が存在すると線溶系を低下させる可能性がある。以上をまとめると、妊娠初期流産を繰り返すタイプの不育症の血液凝固学的特徴は線溶系の低下とまとめる事ができる。
これに対して妊娠後期のfetal lossを起こすタイプの不育症では、抗リン脂質抗体、プロテインS欠乏症、第5因子Leiden mutationがリスクファクターとして挙げられた3)。抗リン脂質抗体の病原性は今だ不明の点が多いが、抗カルジオリピン抗体はプロテインS、プロテインC経路を阻害するという説もあり、妊娠後期のfetal lossを起こすタイプの不育症の血液凝固学的特徴は、トロンボモジュリン/プロテインC/プロテインS/第5因子系の破綻とまとめることが出来るかもしれない。ただし、日本では今のところ第5因子Leiden mutationの報告は無い。
表1 抗リン脂質抗体症候群診断基準案(1998;札幌Criteria)
臨床所見:
血栓症: 1回またはそれ以上の
・動脈血栓
・静脈血栓
・小血管の血栓症(組織、臓器を問わない)
妊娠の異常:
・3回以上の連続した原因不明の10週未満の流産(解剖学的、遺伝的、内分泌学的原因を除く)
・1回以上の胎児形態異常のない10週以上の原因不明子宮内胎児死亡
・1回以上の新生児形態異常のない34週以下の重症妊娠中毒症または重症胎盤機能不全に関連した早産
検査所見:
抗カルジオリピン抗体
・IgGまたはIgM
・中、高抗体価
・6週間以上の間隔をあけて、2回以上陽性
・β2-glycoprotein I 依存性抗カルジオリピン抗体を検出し得る標準化されたELISAで測定
ループスアンチコアグラント
・6週間以上の間隔をあけて、2回以上陽性
・International Society on Thrombosis and Hemostasisのガイドラインに従って検出
臨床所見が1つ以上、検査所見が1つ以上存在した場合、抗リン脂質抗体症候群と診断する
2. 抗リン脂質抗体の多様性
近年、抗リン脂質抗体と不育症との関係が注目を浴びている。抗リン脂質抗体とはリン脂質に対する自己抗体であり、具体的には電気的陰性のリン脂質(カルジオリピン、フォスファチジルセリン、フォスファチジルグリセロール、フォスファチジルイノシトール、フォスファチジン酸)や、電気的中性のリン脂質(フォスファチジルエタノールアミン、フォスファチジルコリン)に対する抗体である。
歴史的には、抗リン脂質抗体は梅毒血清反応陽性として検出されてきた。梅毒血清反応では、抗原としてカルジオリピンが使用されており、したがって陽性とはカルジオリピンに対する抗体の存在を示している。梅毒ではないのに抗カルジオリピン抗体をもつ患者の場合、梅毒血清反応の生物学的偽陽性として抗リン脂質抗体が検出された訳である。抗リン脂質抗体は歴史的に梅毒反応偽陽性として発見されたため、抗カルジオリピン抗体が最も有名である。しかし、実際には細胞膜リン脂質の構成成分にカルジオリピンは存在しない(図2省略)。cardio(心臓の)-lipin(脂質)という名前の通りカルジオリピンは心臓に豊富に存在し、有核細胞ではミトコンドリアの内側にのみ存在する。細胞膜の構成成分としての陰性荷電リン脂質は、フォスファチジルセリン(PS)とファオスファチジルイノシトールであるが、比較的少ない。むしろ中性荷電リン脂質が主要な細胞膜の構成成分であり、フォスファチジルエタノールアミン(PE)やフォスファチジルコリン(PC)、スフィンゴミエリン(SM)がある(図2)。細胞は活性化されるとその細胞膜リン脂質の構成を変化させる8)。すなわち静止期では中性荷電が主に細胞膜外側に存在するが、活性化すると陰性荷電が細胞膜外側に移動する(図2)。したがって、陰性荷電リン脂質に対する抗体が静止期の血小板や血管内皮細胞を認識し、活性化させるということは考え難い。
抗リン脂質抗体と一言で言っても、その実体は単純ではない。従来は名前どおりリン脂質を認識する抗体であると思われてきたが、最近、病原性のある抗体の多くは、実はリン脂質そのものを認識する抗体ではなく、リン脂質に結合する血漿蛋白に対する抗体であるということが分かってきた。一番最初に発見された抗原は、β2-glycoprotein I(β2GPI)であり、当初はコファクターと称されたが、その後は事実上の抗カルジオリピン抗体の目標抗原ということでコンセンサスが得られている。次いで、プロトロンビンが報告された。これらは、カルジオリピンやフォスファチジルセリンなど、電気的陰性のリン脂質に対する抗体の対応抗原である9-12)。その後我々は、中性のリン脂質であるフォスファチジルエタノールアミンに対する抗体も同様にリン脂質結合蛋白を認識することを発見し、それがキニノーゲンであることを同定した7)。したがって、厳密にいえばこれらの抗体を抗リン脂質抗体と呼ぶのは誤りであり、それぞれ抗β2GPI抗体、抗プロトロンビン抗体、抗キニノーゲン抗体などと呼ぶべきである。しかしながら、歴史的に抗リン脂質抗体と呼ばれていたために、現在もそのままになっている。
抗カルジオリピン抗体をELISA法で検出する際に、免疫グロブリンの非特異的結合を抑制するためにウシ血清を加えるのが一般的であるが、このウシ血清中にβ2GPIを始めとしたリン脂質結合蛋白が含まれており、抗カルジオリピン抗体を検出したつもりでも、実際はカルジオリピンに結合したβ2GPIを認識する抗体を検出していたわけである。しかしながら、多くの所謂“抗カルジオリピン抗体”はβ2GPIが単独で存在した場合は認識せず、カルジオリピンに結合して立体構造の変化をおこして抗原性の変化したβ2GPIしか認識しないことから、“抗カルジオリピン抗体”の検出には依然としてカルジオリピンの存在が必須であるために、抗β2GPI抗体とは改名されずに今日に至っているわけである。ちなみに、梅毒患者のもつ抗カルジオリピン抗体はカルジオリピンそのものを認識する抗体であり、血栓症などの病原性は報告されていない。この様な、本当の抗カルジオリピン抗体はβ2GPI非依存性抗カルジオリピン抗体と呼ばれ、β2GPIを認識する抗カルジオリピン抗体(β2GPI依存性抗カルジオリピン抗体)と区別しているのが現状である。
我々が報告した、キニノーゲンを認識する抗フォスファチジルエタノールアミン抗体(抗PE抗体)の場合も同様であり、抗PE抗体はカルジオリピン(CL)、フォスファチジルセリン(PS)、フォスファチジルコリン(PC)など、他のリン脂質と結合したキニノーゲンや、フリーのキニノーゲンを認識しないが、PEに結合したキニノーゲンだけを認識する(図3省略)13)。これは、キニノーゲンがPEと結合すると、特異的な立体構造の変化が生じ、新しいエピトープがキニノーゲン上に出現し、それを抗PE抗体が認識するという事を意味する。したがって、単純に抗キニノーゲン抗体と呼べず、キニノーゲン依存性抗PE抗体と呼んでいるのが現状である。
このように、抗リン脂質抗体といっても実は全く異なる血漿蛋白を認識する抗体の総称であり、共通点はリン脂質に結合する蛋白を認識するということだけである。したがって、それぞれの病原性は認識するリン脂質結合蛋白によって異なると考えられる。
3. キニノーゲンを認識する抗リン脂質抗体
抗カルジオリピン抗体やループスアンチコアグラントに特徴的なのは、妊娠中期以降の子宮内胎児死亡である。しかしながら、臨床で一番多く見られるのは妊娠初期流産を繰り返す不育症であり、そのような患者に対して抗カルジオリピン抗体やループスアンチコアグラントを検査しても陽性にでることは期待するほどは多くない。我々は、妊娠10週未満の流産を繰り返す反復初期流産患者139人に対して、抗リン脂質抗体のスクリーニングを施行したところ、陰性荷電リン脂質を認識する抗カルジオリピン抗体、抗フォスファチジルセリン抗体、ループスアンチコアグラントに関しては、患者群と正常対照群で陽性率に差を認めなかったが、抗PE抗体はIgGが20.1%、IgMが12.2%、IgAが1.4%の陽性率であり、正常対照群と比較して統計学的に有意(p=0.0002)であった5)。したがって、反復初期流産患者にもっとも多く見られる抗リン脂質抗体は抗PE抗体であるという結論に達した。この事は我々が1999年に発表し、2000年になってフランスのGrisらによって同様の結果が報告された6)。さらに、不育症患者の持つPE結合蛋白依存性抗PE抗体の90.5%はキニノーゲンを認識する事が明らかになった5)。また、抗PE抗体と流産だけでなく、抗PE抗体と血栓症との関係も報告されている14-18)。
さらに抗PE抗体がキニノーゲンのどの部位を認識しているのか、合成ペプチドを用いてepitope mappingを行ったところ、約70%の抗PE抗体は、キニノーゲン、ドメイン3のLeu331-Met357 (LDC 27)を認識する事が明らかになった19)。さらに、LDC27を2つに分け、Cys333-Lys345 (CNA13)とIle346-Met357 (IYP12)を用いて検討したところ、Cys333-Lys345 (CNA13)のみを認識した。
LDC27 LDCNAEVYVVPWEKKIYPTVNCQPLGM
CNA13 CNAEVYVVPWEKK
IYP12 IYPTVNCQPLGM
この部位は、cystein proteinase inhibitorであるキニノーゲンが血小板上のcystein proteinaseであるcalpainに結合し、血小板活性化を抑制している部位と一致する(図4)20)。従って、抗PE抗体が結合することによりcalpainに結合できなくなり、キニノーゲンのcystein proteinase inhibitor活性が阻害されると考えられ、抗PE抗体のカリクレイン-キニン系を介した病原性を強く示唆している。
さらに我々は、抗PE抗体がキニノーゲンを認識する事により、その血小板活性化を抑制する作用を阻害し、血栓の原因となり得るかに関して、in vitroの検討を行った。キニノーゲンを認識する抗PE抗体IgGと、対照としてキニノーゲンを認識しない抗PE抗体IgGをresting 血小板に加え、トロンビンで刺激したところ、キニノーゲンを認識する抗PE抗体IgGを加えた血小板に著明な血小板凝集能の亢進が観察された(図5省略)21,22)。
4. 第12因子に対する自己抗体
近年、フランスのグループ(NOHA; The Nimes Obstetricians and Haematologists)が500人の原因不明妊娠初期反復流産患者に対して血液凝固異常の有無について大規模な調査を行い、興味深い結果を発表している(NOHA study)2)。これによると、妊娠初期流産を繰り返すタイプの不育症では線溶系の低下が多く見られ(約40%)、その内容は主にplasminogen activator inhibitor 1 (PAI)活性亢進であった。具体的には、第12因子欠乏症(9.4%)と抗リン脂質抗体(7.4%)が2大危険因子として報告されており、我々の不育症外来でも同様の結果が得られている。さらに、その後抗リン脂質抗体の内訳に関する検討が同じグループにより行われ、我 Xの不育症外来と同様、抗PE抗体が最も高頻度に見られたと報告されている。
さて、抗PE抗体、すなわちキニノーゲンを認識する抗体とならんで、第12因子欠乏症が高頻度に見られた事は非常に興味深い。なぜならば、キニノーゲンも第12因子も同じカリクレイン-キニン系、またはplasma contact systemの蛋白であるからである。
第12因子欠乏症が反復血栓症の患者に多いということは以前より知られていた。反復動脈血栓または心筋梗塞患者の20%、反復静脈血栓症患者の8%に第12因子欠乏症が存在すると報告されている23)。第12因子欠乏症における血栓形成の原因として、ブラジキニン産生が減少することにより血管内皮細胞からのtissue plasminogen activator (tPA)の分泌が減少するためではないかと推測されている24)。そして、10年程前より第12因子欠乏症と反復流産との関係が報告されるようになった25)。
我々の不育症外来においては、191人の不育症患者をスクリーニングしたところ、34人(17.8%)が第12因子活性60%未満であった。一方、正常対照群60人中第12因子活性60%未満であったのは1人であった。非常に興味深い事に、第12因子欠乏症患者34人中18人(52.9%)が何らかの自己抗体陽性(主に抗リン脂質抗体と抗核抗体)であり、13人(38.2%)は抗リン脂質抗体陽性であった。このことより、第12因子欠乏には自己抗体が関与している事が強く示唆された。
最近になって、抗リン脂質抗体陽性患者に第12因子欠乏症が高頻度に存在すると言う報告がされた26)。また、第12因子に対する自己抗体が存在する事により、免疫複合体が形成され、第12因子欠乏症が起こるのではないかという仮説が提唱された。その後、抗リン脂質抗体陽性患者において、第12因子に対する自己抗体の存在が報告された27)。次いで我々も、第12因子欠乏不育症患者において第12因子に対する自己抗体の存在を報告した28,29)。第12因子は抗リン脂質抗体陽性患者の持つ自己抗体の認識する抗原のリストに加えるべきかもしれない。
5. 内因性凝固系は生体内には存在しない
カリクレイン-キニン系は、第12因子、プレカリクレイン、キニノーゲンの3つの血漿蛋白より成り立っている(図1)。これらの蛋白はまた、plasma contact systemを構成する蛋白でもある(図6)。すなわち、これらの蛋白が陰性荷電の表面に集合することにより、内因系血液凝固カスケードが開始される訳である。これらの蛋白が欠損すると、試験管内では血液は凝固せず、aPTTは延長する。しかしながら、生体内では出血傾向は見られず、逆に血栓症の危険因子となることが知られている。つまり、内因系血液凝固カスケード(contact factor pathway)は試験管の中では存在しても、生体内ではごく一部の例外を除いて存在しないということが最近になって分かってきたのである30)。
そもそも内因系の血液凝固というのは、血液がガラス表面に接触することにより発見され、1958年にMargolisらによって報告された31)。その後、kaolin、ellagic acid、dextran sulfateなどもcontact activationを引き起こすことが報告された32)。しかしながら、これらの物質は生体内には存在しないわけで、生体内でcontact activationを引き起こしている陰性荷電の表面というのは何であるか不明であった。コラーゲンが引き起こしていると長い間考えられてきたが、最近になって否定された32)。また、破綻した血管内皮細胞の表面に露出した基底膜がそうであろうと言う説もあるが、未だ証明されていない。唯一生体内で内因系血液凝固を引き起こす事が証明されているものはエンドトキシンである33-35)。しかしながら、これはseptic shockにおける内因系血液凝固しか説明できない。結局、結論として生体内にはcontact activationを引き起こすような生理的陰性荷電の表面は存在せず、実際はcontact proteinは陰性荷電の表面ではなく血管内皮細胞上に集合しており、必ずしも生体内ではcontact activationを引き起こすために陰性荷電の表面は必要ないということが明らかになってきた4)。
従って、リン脂質という陰性荷電の物質を加える事により試験管内で内因系血液凝固を引き起こして凝固時間を測定する検査であるaPTTと、生体内で起きている反応は異なる訳である。例えば、第・因子(Hageman factor)の先天性欠損症患者であるJohn Hagemanや、キニノーゲンの先天性欠損症患者であるMayme Williams (Williams trait)は両者とも出血傾向ではなく、反対の肺塞栓症で死亡したのは有名な話である。また、ループスアンチコアグラントは試験管内ではaPTTを延長させるが、生体内では血栓症を引き起こすという事も、内因系血液凝固系が生体内ではそのまま通用しない事を証明している。
6. カリクレイン-キニン系と妊娠
女性の生殖系は、体内で2番目にキニノーゲンおよびその代謝産物の豊富な部位である。ラットでは、各臓器のキニノーゲンの濃度は、血漿12.2μg/ml、子宮10.9μg/ml、肝臓0.4μg/ml、腎臓1.2μg/mlと報告されている36)。また、生殖器の組織および血漿中のキニノーゲンの濃度は、排卵、妊娠、出産で変動すると報告されている36,37)。
カリクレイン-キニン系は胎児、胎盤の血管に存在していることが最近明らかになってきている38,39)。胎盤の大きな血管や臍帯ではなく、絨毛の毛細血管内皮細胞にキニノーゲンやプレカリクレイン、カリクレインが存在する事が報告されており40)、キニンが胎盤の毛細血管に限局して産生されていることが示唆されている41)。キニンは抗凝固、線溶促進作用だけでなく、血流を増加させるなどの生物学的活性をもったペプチドであり、胎盤内で放出され、胎盤の血流や代謝産物の経胎盤輸送などを調節する重要な役割を担っている可能性が指摘されている。カリクレイン-キニン系は、全身の血液凝固、線溶系のみならず、特に生殖に非常に重要な位置を占めていると考えられる。
最近、カリクレイン-キニン系の蛋白の欠乏と反復流産との関係が報告されている。また、カリクレイン-キニン系蛋白に対する自己抗体と反復流産との関係も報告されている42,43)。カリクレイン-キニン系は、妊娠維持に重要な役割を果たしているので、その破綻は流産に直結するのかもしれない。
7. おわりに
Utero-placental unitにおいて、免疫と血液凝固系は妊娠維持機構の中で非常に重要な位置を占めている。SLEなどの基礎疾患を伴わない原発性抗リン脂質抗体症候群における不育症の治療としては、従来のステロイドを用いた免疫抑制療法は副作用が多くて次第に行われなくなり、それに代わって抗血小板療法である低用量アスピリン療法や、抗凝固療法であるヘパリン療法がfirst choiceとして取り入れられ、非常に効果を挙げている。しかしながら、このような凝固系に対する治療が広く行われるようになったにも関わらず、生殖医学における血液凝固的アプローチは今まであまりされていなかった。本稿では免疫学のみならず、血液凝固系およびカリクレイン-キニン系と免疫の関わりという新しい角度から生殖における最近の新しい知見について解説した。
参考文献
1) Wilson WA, Gharavi AE, Koike T, et al: International consensus statement on preliminary classification criteria for definite antiphospholipid syndrome. Arthritis Rheum 42:1309-11, 1999.
2) Gris JC, Neveu SR, Maugard C et al: Prospective evaluation of the prevalence of haemostasis abnormalities in unexplained primary early recurrent miscarriages. Thromb Haemost 77: 1096-1103, 1997.
3) Gris JC, Quere I, Monpeyroux F et al: Case-control study of the frequency of thrombophilic disorders in couples with late foetal loss and non-thrombotic antecedent. Thromb Haemots 81: 891-99, 1999.
4) Colman RW, Schmaier AH: Contact system: A vascular biology modulator with anticoagulant, profibrinolytic, antiadhesive, and proinflammatory attributes. Blood 90: 3819-3843, 1997.
5) Sugi T, Katsunuma J, Izumi S, et al: Prevalence and heterogeneity of antiphosphatidylethanolamine antibodies in patients with recurrent early pregnancy losses. Fertil Steril 71: 1060-65, 1999.
6) Gris JC, Quere I, Sanmarco M, et al: Antiphospholipid and antiprotein syndromes in non-thrombotic, non-autoimmune women with unexplained recurrent prmary early foetal loss. Thromb Haemost 84: 228-236, 2000.
7) Sugi T & McIntyre JA: Autoantibodies to phosphatidylethanolamine (PE) recognize a kininogen-PE complex. Blood 86: 3083-3089, 1995.
8) Bevers EM, Comfurius P, Zwaal RFA: Changes in membrane phospholipid distribution during platelet activation. Bioch Biophy Acta 736:57-66, 1983.
9) McIntyre JA, Wagenknecht DR, Sugi T. Phospholipid binding plasma proteins required for antiphospholipid antibody detection - an overview. Am J Reprod Immunol 37: 101-110, 1997.
10) Wagenknecht DR, Sugi T, McIntyre JA. The evolution, evaluation and interpretation of antiphospholipid antibody assays. Clin Immunol Newsletter, 15: 28-38, 1995.
11) Sugi T, McIntyre JA. Plasma proteins required for antiphospholipid antibody detection. Neuv Rev Fr Hematol, 37 (Suppl II): S49-52, 1995.
12) Roubey RAS. Autoantibodies to phospholipid-binding plasma proteins: A new view of lupus anticoagulant and other "antiphospholipid" autoantibodies. Blood 1994; 84: 2854-67.
13) Sugi T & McIntyre JA: Phosphatidylethanolamine induces specific conformational changes in the kininogens recognizable by antiphosphatidylethanolamine antibodies. Thromb Haemost 76: 354-360, 1996.
14) Sanmarco M, Alessi MC, Harle JR, Sapin C, Aillaud MF, Gentile S, Juhan-Vague I, Weiller PJ. Antibodies to phosphatidylethanolamine as the only antiphospholipid antibodies found in patients with unexplained thromboses. Thromb Haemost 85: 800-805, 2001.
15) Balada E, Ordi-Ros J, Paredes F, Villarreal J, Mauri M, Vilardell-Tarres M. Antiphosphatidylethanolamine antibodies contribute to the diagnosis of antiphospholipid syndrome in patients with systemic lupus erythematosus. Scand J Rheumatol 30: 235-41, 2001.
16) McIntyre JA & Wagenknecht DR: Anti-phosphatidylethanolamine (aPE) antibodies: a survey. J Autoimmun 15: 185-193, 2000.
17) Boffa MC, Berard M, Sugi T, McIntyre JA. Kininogen reactivity of antiphosphatidylethanolamine antibodies found as the sole antiphospholipid antibodies in thrombosis and vascular cutaneous diseases. J Rheumatol, 23:1375-1379,1996.
18) Berard M, Sugi T, McIntyre JA, Chantome R, Marcelli A, Boffa MC. Prevalence and kininogen-dependence of antiphosphatidylethanolamine antibodies as sole antiphospholipid antibodies detected by ELISA. Neuv Rev Fr Hematol, 37 (Suppl II): S69-72, 1995.
19) Katsunuma J, Sugi T, Makino T. Third domain kininogen peptides are recognized by antiphosphatidylethanolamine antibodies (aPE). J Autoimmun, 15: A57, 2000 (abstract).
20) Bode W, Engh R, Musil D, Thiele U, Huber R, Karshikov A, Brzin J, Kos J, Turk V. The 2.0 A X-ray crystal structure of chicken egg white cystatin and its possible mode of interaction with cysteine proteinases. EMBO J, 7: 2593-2599, 1988.
21) Sugi T, McIntyre JA. Autoantibodies to kininogen- phosphatidylethanolamine complexes augment thrombin-induced platelet aggregation. Thromb Res, 84: 97-109, 1996.
22) Sugi T, Iwasaki K, Makino T. Spontaneous small aggregate formation (SSAF) of platelets in patients with recurrent pregnancy losses (RPL): association with antiphospholipid antibodies (aPA). J Autoimmu; 15: A72, 2000 (abstract).
23) Halbmayer WM, Mannhalter C, Feichtinger C et al: The prevalence of factor XII deficiency in 103 orally anticoagulated outpatients suffering from recurrent venous and/or arterial thromboembolism. Thromb Haemost 68: 285-290, 1992.
24) Levi M, Hack E, de Boer JP, Brandjes DPM, Buller HR, ten Cate JW. Reduction of contact activation related fibrinolytic activity in factor XII deficient patients. Further evidence of the role of the contact system in fibrinolysis in vivo. J Clin Invest 88: 1155-1160, 1991.
25) Schved JF, Dupaigne, D, Gris JC, Mares P, Neveu S. Factor XII congenital deficiency and early spontaneous abortion. Fertil Steril 52: 335-336, 1989.
26) Gallimore MJ & Winter JM: Factor XII determinations in the presence and absence of phospholipid antibodies. Thromb Haemost 79: 87-90, 1998.
27) Jones DW, Gallimore MJ, Harris S et al: Antibodies to FXII associated with lupus anticoagulant. Thromb Haemost 81: 387-390, 1999.
28) Uchida N, Sugi T, Iwasaki K, Makino T. Autoantibodies to factor XII in patients with recurrent pregnancy losses. J Reprod Immunol; 46: S25-26, 2000 (abstract).
29) Sugi T & Makino T. Autoantibodies to contact proteins in patients with recurrent pregnancy losses. J. Reprod. Immunol 53: 269-277, 2002.
30) Sugi T & Makino T. Plasma contact system, kallikrein-kinin system and antiphospholipid-protein antibodies in thrombosis and pregnancy. J Reprod Immunol 47: 169-184, 2000.
31) Margolis J. Activation of plasma by contact with glass: Evidence for a common reaction which releases plasma kinin and initiates coagulation. J Physiol 144: 1-22, 1958.
32) Kaplan AP, Josep, K, Shibayama Y, Reddigari S, Ghebrehiwet B, Silverberg M. The intrinsic coagulation/kinin-forming cascade: Assembly in plasma and cell surfaces in inflammation. Adv Immunol 66: 225-272, 1997.
33) Pettinger MA, Young R. Endotoxin-induced kinin (bradykinin) fromation: Activation of Hageman factor and plasma kallikrein in human plasma. Life Sci 9: 313-322, 1970.
34) Morrison DC, Cochrane CG. Direct evidence for Hageman factor (factor XII) activation by bacterial lipopolysaccharides (endotoxins). J Exp Med 140: 797-811, 1974.
35) Roeise O, Bouma B, Stadaas JO, Aasen AO. Dose dependence of endotoxin-induced activation of the plasma contact system: An in vitro study. Circ Shock 26: 419-430, 1988.
36) Adam A, Damas J, Galay G, Bourdon V. Quantification of rat T-kininogen using immunological methods. Biochem Pharmacol 38: 1569-75, 1989.
37) Hossain AM, Whitman GF, Khan I. Kininogen present in rat reproductive tissues is apparently synthesized by the liver, not by the reproductive system. Am J Obstet Gynecol 173: 830-4,1995.
38) Weerasinghe KM, Gadsby JE. The presence of glandular kallikrein in rabbit fetal placental conditioned medium. Endocrinology 131: 1777-1781, 1992.
39) Miatello RM, Lama M, Gonzalez S, Damiani T, Nolly H. Biochemical evidence for a kallikrein-like activity in rat reproductive tissue. Hypertension 23 (Suppl 1): 193-197, 1994.
40) Hermann A, Buchinger P, Somlev B, Rehbock J. High and low molecular weight kininogen and plasma prekallikrein/plasma kallikrein in villous capillaries of human term placenta. Placenta 17: 223-230, 1996.
41) Mutoh S, Kobayashi M, Hirata J, Ithoh N, Maki M, Komatsu Y, Yoshida A, Sasa H, Kuroda K, Kikuchi Y, Ngata I, Ohno Y. Studies on blood coagulation-fibrinolysis system regarding kallikrein-kinin system in the utero-placental circulation during normal pregnancy, labor and puerperium. Agents and Actions 38/II: 320-329, 1992.
42) Sugi T, Makino T. Antiphospholipid antibodies and kininogens in pathologic pregnancies: a review. Am J Reprod Immunol 47: 283-288, 2002.
43) Sugi T, McIntyre JA. Certain autoantibodies to phosphatidylethanolamine (aPE) recognize factor XI and prekallikrein independently or in addition to the kininogens. J Autoimmun, 17: 207-214, 2001.
|
 |
2010.05.22 Saturday
 |
|
産婦人科における抗リン資質抗体症候群
【参考文献】 『産婦人科の実際』 52巻 731-739 (2003.6)
知っておきたい生殖と免疫の知識 ─基礎から臨床までを理解するために─
8. 抗リン脂質抗体症候群
東海大学医学部母子生育学系産婦人科学部門
杉 俊隆、牧野恒久
※誠に勝手ながら文中の図1〜4につきましては掲載を省略させて頂いております。
--------------------------------------------------------------------------------
要旨
抗リン脂質抗体は、後天的血栓性素因の中でも最も重要なものの一つとして位置付けられるようになった。さらに、習慣流産、原因不明子宮内胎児死亡、子宮内胎児発育遅延、重症妊娠中毒症などとの関連も指摘されており、産科領域でも重要な位置を占めている。最近では、低用量アスピリン療法とヘパリン療法の併用が第一選択の治療として定着しており、診断がつけば適切な管理により予防可能である。本稿では、抗リン脂質抗体症候群の基礎、診断、治療について概説する。
抗リン脂質抗体とは
抗リン脂質抗体とはリン脂質に対する自己抗体であり、具体的にはカルジオリピン(CL)、フォスファチジルセリン(PS)など電気的陰性のリン脂質や、フォスファチジルエタノールアミン(PE)、フォスファチジルコリン(PC)など電気的中性のリン脂質に対する抗体である(表1)。
歴史的には、抗リン脂質抗体は梅毒血清反応陽性として検出されてきた。梅毒血清反応の測定系では、抗原としてCLとレシチン(フォスファチジルコリン)を混合したリン脂質が使用されており、したがって陽性とはCLやPCに対する抗体の存在を示している。PCに対する抗体は稀なので、一般的に梅毒血清反応陽性とは、抗CL抗体陽性ととらえられている。これは、梅毒患者が抗CL抗体陽性になる事を利用した検査法である。梅毒ではないのに抗CL抗体をもつ患者の場合、梅毒血清反応の生物学的偽陽性として抗リン脂質抗体が検出された訳である。
抗リン脂質抗体は歴史的に梅毒反応偽陽性として発見されたため、抗CL抗体が最も有名である。しかし、実際には細胞膜リン脂質の構成成分にCLは存在しない(図1)。cardio(心臓の)-lipin(脂質)という名前の通りCLは心臓に豊富に存在し、有核細胞ではミトコンドリアの内側にのみ存在する。細胞膜の構成成分としての陰性荷電リン脂質は、PSとファオスファチジルイノシトールであるが、比較的少ない。むしろ中性荷電リン脂質が主要な細胞膜の構成成分であり、PEやPC、スフィンゴミエリン(SM)がある(図1)1)。
近年、抗リン脂質抗体と不育症、血栓症との関係は広く知られており、注目を浴びている。抗リン脂質抗体は特に、後天的な血栓傾向の原因としては、最も重要なものの一つであると位置付けられるようになった2)-8)。
抗リン脂質抗体と一言で言っても、その実体は実は以前考えられていたほど単純ではない。従来は名前どおりリン脂質を認識する抗体であると思われてきたが、最近、病原性のある抗体の多くは、実はリン脂質そのものを認識する抗体ではなく、リン脂質に結合する血漿蛋白に対する抗体であるということが分かってきた。一番最初に発見された抗原はβ2-glycoprotein I(β2GPI)であり、当初はコファクターと称されたが、その後は事実上の抗CL抗体の目標抗原ということでコンセンサスが得られている。次いで、プロトロンビンが報告された。これらは、CLやPSなど、電気的陰性のリン脂質に対する抗体の対応抗原である5)。
その後我々は、中性のリン脂質であるPEに対する抗体も同様にリン脂質結合蛋白を認識することを発見し、それがキニノーゲンであることを同定した5),9)-12)。したがって、厳密にいえばこれらの抗体を抗リン脂質抗体と呼ぶのは誤りであり、それぞれ抗β2GPI抗体、抗プロトロンビン抗体、抗キニノーゲン抗体などと呼ぶべきである。しかしながら、歴史的に抗リン脂質抗体と呼ばれていたために、現在もそのままになっている13)。
抗CL抗体をELISA法で検出する際に、免疫グロブリンの非特異的結合を抑制するためにウシ血清を加えるのが一般的であるが、このウシ血清中にβ2GPIを始めとしたリン脂質結合蛋白が含まれており、抗CL抗体を検出したつもりでも、実際はCLに結合したβ2GPIを認識する抗体を検出していたわけである。しかしながら、多くの所謂"抗カルジオリピン抗体"はβ2GPIが単独で存在した場合は認識せず、CLに結合して立体構造の変化をおこして抗原性の変化したβ2GPIしか認識しないことから、"抗CL抗体"の検出には依然としてCLの存在が必須であるために、β2GPI抗体とは改名されずに今日に至っているわけである。ちなみに、梅毒患者のもつ抗CL抗体はCLそのものを認識する抗体であり、血栓症などの病原性は報告されていない。この様な、本当の抗CL抗体はβ2GPI非依存性抗CL抗体と呼ばれ、β2GPIを認識する抗CL抗体(β2GPI依存性抗CL抗体)と区別しているのが現状である。
我々が報告した、キニノーゲンを認識する抗PE抗体の場合も同様であり、抗PE抗体はCL、PS、PCなど、他のリン脂質と結合したキニノーゲンや、フリーのキニノーゲンを認識しないが、PEに結合したキニノーゲンだけを認識する14)(図2)。したがって、単純に抗キニノーゲン抗体と呼べず、キニノーゲン依存性抗PE抗体と呼んでいるのが現状である。
このように、抗リン脂質抗体といっても実は全く異なる血漿蛋白を認識する抗体の総称であり、共通点はリン脂質に結合する蛋白を認識するということだけである。したがって、それぞれの病原性は認識するリン脂質結合蛋白によって異なると考えられる。
表1 リン脂質の種類
電気的陰性のリン脂質
カルジオリピン
フォスファチジルセリン
フォスファチジルグリセロール
フォスファチジルイノシトール
フォスファチジン酸
電気的中性のリン脂質
フォスファチジルエタノールアミン
フォスファチジルコリン
抗リン脂質抗体症候群
以前よりSLEをはじめとする自己免疫疾患の患者にpregnancy lossが多いことが知られ、母体の免疫能の異常が妊娠維持に障害を起こす可能性が指摘されてきた。最近になって、それが抗リン脂質抗体という自己抗体によって惹き起こされるという説が注目されるようになり、抗リン脂質抗体と関連するpregnancy loss、血栓症をまとめて抗リン脂質抗体症候群と称し、広く認知されるようになった。抗リン脂質抗体症候群は、関連する全身疾患をもたないprimary抗リン脂質抗体症候群と、SLEやその他の膠原病を伴うsecondary抗リン脂質抗体症候群に分けられる。
表2は抗リン脂質抗体症候群診断基準案を示したものである15)。ここで注意が必要なのはpreliminary criteria(診断基準案)という表現が常に用いられていることであり、definite criteria(診断基準)ではない点である。これは本症候群が依然として曖昧であることを示しており、2年に一度開催される国際抗リン脂質抗体シンポジウムにおいてワークショップが開かれ、診断基準について話し合われている。表に示したものは、1998年に札幌で開催されたワークショップでまとめられた診断基準案である。今後は現在の診断基準案に含まれているβ2GPI依存性抗CL抗体IgG・IgMとループスアンチコアグラント(LA)以外に、抗PE抗体や抗β2GPI抗体などが考慮されるものと予想される。
表2 抗リン脂質抗体症候群診断基準案(1998;札幌Criteria)
臨床所見
血栓症: 1回またはそれ以上の
・動脈血栓
・静脈血栓
・小血管の血栓症(組織、臓器を問わない)
妊娠の異常:
・3回以上の連続した原因不明の10週未満の流産(解剖学的、遺伝的、内分泌学的原因を除く)
・1回以上の胎児形態異常のない10週以上の原因不明子宮内胎児死亡
・1回以上の新生児形態異常のない34週以下の重症妊娠中毒症または重症胎盤機能不全に関連した早産
検査所見
抗カルジオリピン抗体
・IgGまたはIgM
・中、高抗体価
・6週間以上の間隔をあけて、2回以上陽性
・β2-glycoprotein I 依存性抗カルジオリピン抗体を検出し得る標準化されたELISAで測定
ループスアンチコアグラント
・6週間以上の間隔をあけて、2回以上陽性
・International Society on Thrombosis and Hemostasisのガイドラインに従って検出
臨床所見が1つ以上、検査所見が1つ以上存在した場合、抗リン脂質抗体症候群と診断する
抗PE抗体
抗CL抗体やLAに特徴的なのは、妊娠中期以降の子宮内胎児死亡である。しかしながら、臨床で一番多く見られるのは妊娠初期流産を繰り返す不育症であり、そのような患者に対して抗CL抗体やLAを検査しても陽性にでることは期待するほどは多くない。我々は、妊娠10週未満の流産を繰り返す反復初期流産患者139人に対して、抗リン脂質抗体のスクリーニングを施行したところ、陰性荷電リン脂質を認識する抗CL抗体、抗PS抗体、LAに関しては、患者群と正常対照群で陽性率に差を認めなかったが、抗PE抗体はIgGが20.1%、IgMが12.2%、IgAが1.4%の陽性率であり、正常対照群と比較して統計学的に有意(p=0.0002)であった16)。したがって、反復初期流産患者にもっとも多く見られる抗リン脂質抗体は抗PE抗体であるという結論に達した。この事は我々が1999年に発表し、2000年になってフランスのGrisらによって同様の結果が報告された17)。さらに、不育症患者の持つPE結合蛋白依存性抗PE抗体の90.5%はキニノーゲンを認識する事が明らかになった16)。また、抗PE抗体と流産だけでなく、抗PE抗体と血栓症との関係も報告されている18-22)。
さらに抗PE抗体がキニノーゲンのどの部位を認識しているのか、合成ペプチドを用いてepitope mappingを行ったところ、約70%の抗PE抗体は、キニノーゲン、ドメイン3のLeu331-Met357 (LDC 27)を認識する事が明らかになった23)。さらに、LDC27を2つに分け、Cys333-Lys345 (CNA13)とIle346-Met357 (IYP12)を用いて検討したところ、Cys333-Lys345 (CNA13)のみを認識した23)。
LDC27 LDCNAEVYVVPWEKKIYPTVNCQPLGM
CNA13 CNAEVYVVPWEKK
IYP12 IYPTVNCQPLGM
この部位は、cystein proteinase inhibitorであるキニノーゲンが血小板上のcystein proteinaseであるcalpainに結合し、血小板活性化を抑制している部位と一致する(図3)24)。従って、抗PE抗体が結合することによりcalpainに結合できなくなり、キニノーゲンのcystein proteinase inhibitor活性が阻害されると考えられ、抗PE抗体のカリクレイン-キニン系を介した病原性を強く示唆している。
さらに我々は、抗PE抗体がキニノーゲンを認識する事により、その血小板活性化を抑制する作用を阻害し、血栓の原因となり得るかに関して、in vitroの検討を行った。キニノーゲンを認識する抗PE抗体IgGと、対照としてキニノーゲンを認識しない抗PE抗体IgGをresting 血小板に加え、トロンビンで刺激したところ、キニノーゲンを認識する抗PE抗体IgGを加えた血小板に著明な血小板凝集能の亢進が観察された(図4)25)。
抗リン脂質抗体の測定法
抗リン脂質抗体の測定はその方法から分類すると、血液凝固能検査より測定されるLAとELISA法に分けられる。LAはin vitroの血液凝固時間の延長として捉えられる。しかしながら、LAはin vivoでは出血傾向ではなく、血栓傾向を示す。長い間標準的なLAのスクリーニング法はaPTTであったが、改良されて最近では希釈Russell viper venom time (dRVVT)やKaolin clotting time(KCT)なども行われている。しかしながら、LAとして検出される抗リン脂質抗体もその対応抗原によって種類があり、これらの各測定方法は、それぞれ異なる抗原(すなわちβ2GPIやプロトロンビン)を認識するLAを検出するという報告もあり、偽陰性をなくすためには複数の方法を併用するのが望ましい。また、確認試験としては過剰のリン脂質を加えることによって中和されるかどうかを確かめる。以上のように、LAの測定系は新鮮な血漿を用いて凝固時間を測定するので、より生理的状態に近い測定法と言え、これによって見い出された抗体はかなりの信頼性で血液凝固系に影響を与え得るといえるが、感度が悪い事や、血清では測定出来ないなどの問題もある。そこで、ELISA法が開発された。ELISA法は感度も良く、精製したリン脂質やリン脂質結合蛋白を使用することにより、より特異的な抗体のみを測定することも可能である。例えば、抗CL抗体なども、ELISAの系に精製またはリコンビナントのβ2GPIを加える事により、β2GPI依存性の抗CL抗体のみを測定することが可能である。
現在当院で測定している抗リン脂質抗体は14種類である(表3)。この中で保険が適応されるのはMBL社の抗CL抗体IgG (Mesacup)とdRVVT (LA-screen, LA-confirm)、ヤマサ社の抗CL-β2GPI複合体抗体IgGのみである。MBL社のMesacupはβ2GPI以外のCL結合蛋白を認識する抗体も検出し得るので、スクリーニングには適している。しかしながら、抗CL抗体のなかでも病原性の指摘されているのはβ2GPIを認識するものであり、それを確認するのはヤマサのキットが適している。これらのキットに共通する大きな欠点は、IgGしか測定出来ないことである。IgM、IgAの陽性率は無視できず、これらを測定しないということは多くの偽陰性を生む事になる。自費にはなるが、最低IgMの測定は必須と思われる。
血栓症や妊娠中後期子宮内胎児死亡のリスクが一番高いのは、抗CL-β2GPI複合体抗体とdRVVTで測定したLAが両者とも陽性の場合であると言われている。一般病院で我々と同様の多種類の抗リン脂質抗体のスクリーニングをするのは不可能であるので、最低この2種類の測定は押さえたいものである。
妊娠初期流産を繰り返すタイプの不育症患者は、オーソドックスな抗CL抗体やLAが陽性の事は少なく、むしろ抗PE抗体を持つ事が多い16)17)。したがって、この抗体の測定も重要である。抗PE抗体IgG, IgMは現在SRL社に特殊検査として依頼すれば測定が可能である。
流産、子宮内胎児死亡以外にも抗リン脂質抗体のスクリーニングを考慮すべき疾患は表4に示した通りである。これらに該当する症例は、抗リン脂質抗体症候群の可能性を念頭において管理する必要がある。
表3 当院で測定している抗リン脂質抗体
梅毒血清反応
抗カルジオリピン抗体 IgG (Mesacup; MBL)
抗カルジオリピン-β2GPI複合体抗体IgG (Yamasa)
β2GPI依存性
β2GPI非依存性
dRVVT (LA-screen, LA-confirm; MBL)
抗フォスファチジルエタノールアミン (PE)抗体
PE結合蛋白依存性 IgG
PE結合蛋白依存性 IgM
PE結合蛋白依存性 IgA
PE結合蛋白非依存性 IgG
PE結合蛋白非依存性 IgM
PE結合蛋白非依存性 IgA
抗フォスファチジルセリン抗体
IgG
IgM
IgA
表4 産科患者において抗リン脂質抗体の存在を疑うべき状況
反復流産
原因不明妊娠中、後期の子宮内胎児死亡
早期発症、重篤な妊娠中毒症
妊娠に関連した血栓症
子宮内胎児発育遅延
自己免疫疾患または膠原病
梅毒血清反応の生物学的偽陽性
aPTTの延長
自己抗体陽性
抗CL抗体またはLAの治療
未だ不明な点の多い症候群であり、治療方針も確立してはいないが、治療の奏功率は約70-80%と報告されている。特にヘパリンが有効であり、スタンダードな治療法になりつつある26)。
最初の抗リン脂質抗体の治療法はステロイドによる免疫抑制療法であった。大量のプレドニンが必要であるが、有効性が報告されている。ヘパリン療法に匹敵するプレドニンの量は40mg/日であり、妊娠成功率は約75%と報告されている。しかしながら、プレドニンはヘパリンと比べて早産、低出生体重児、妊娠中毒症、妊娠糖尿病など副作用が多いので注意が必要である。プレドニンはヘパリンと比較して有用性に差は無いものの副作用が多いので、最近では世界的にSLEなどを合併したsecondary抗リン脂質抗体症候群の症例を除き、使用されなくなった27)。特にプレドニンとヘパリンを同時に使用すると、各々単独で使った場合に比べて有益性に差が無いにもかかわらず骨粗鬆症による骨折の危険が劇的に高まるので、併用するべきではない。
抗リン脂質抗体陽性患者における妊娠中の低用量アスピリン単独療法の役割は依然として不明である。確かにその抗血小板作用は動脈血栓を予防するかもしれないが、妊娠中における低用量アスピリン療法が不育症に対して臨床的に有効かというデータはほとんど無い。Kuttehの報告によると28)、アスピリン単独療法を受けた不育症群の生児獲得率は44%であったのに対し、ヘパリンとアスピリンの併用療法群では80%であった。この報告には無治療対照群が無いため、44%という数字が効果ありと言えるかは不明である。しかしながら、アスピリンは患者と胎児に比較的危険がないので依然として広く処方されているのが現実である。アスピリンを妊娠中に投与する場合は、妊娠初期より81mg/日を開始し、妊娠中を通して35週頃まで投与するのが一般的である。分娩時まで投与するというプロトコールもあるが、胎児動脈管早期閉鎖の危険性も考慮する必要があるので我々は35週で中止している。しかしながら、今のところそのような報告は無いので、杞憂にすぎないのかもしれない。
ヘパリン療法の有効性は多く報告されており、抗リン脂質抗体症候群の不育症の治療としてはスタンダードになりつつある。いくつかの信頼性の高い研究によると、ヘパリンと低用量アスピリン併用療法は妊娠成功率を約50%から80%に向上させると報告されている28,29)。また、最近は低分子ヘパリンの使用例も多く報告され、海外では低分子ヘパリンがスタンダードな治療法になりつつある。最近になって、妊娠中の低分子ヘパリンの安全性が綜説としてまとめられたが30)、何故か日本では低分子ヘパリンの妊娠中の投与は禁忌であり、世界の流れに逆行した決定に首をかしげざるを得ない。また、最近ヘパラン硫酸を主成分とするオルガラン(日本オルガノン)という製剤が血栓症やDICに使用され有用性が報告されている。しかしながら、ヘパラン硫酸はヘパリンとは異なるグリコサミノグリカンであり、抗リン脂質抗体症候群に有効であるというエビデンスはまだ無いので、注意が必要である。
ヘパリンが何故不育症に有効なのかは未だ不明な点も多いが、抗凝固活性以下の用量で有効な事から、その抗凝固作用よりは、陰性荷電を介して抗リン脂質抗体を吸着するなど別の作用機序も示唆されている31)。ヘパリンの投与方法としては、多くの海外の報告が5000単位を12時間毎に皮下注となっている。現在日本では皮下注用のヘパリン製剤は日本シェーリング社のカプロシンだけであるが、カプロシン皮下注用は20000単位/0.8mlであるので、1回わずか0.2mlですむ。ヘパリン投与開始時期は妊娠反応で妊娠確認出来次第であるが、過去の流産歴が妊娠6週以降の場合はまず低用量アスピリン療法を行い、超音波検査で子宮外妊娠を否定した後、ヘパリンを開始するべきと言う意見もある。ヘパリンは妊娠を通して投与し、分娩の1日前には中止する。もし緊急帝王切開など、ヘパリン投与中に分娩の必要がある場合、硫酸プロタミン(ヘパリン1000単位に対し2.5mg)を希釈して10分以上かけて静注し、中和する(50mgを超えてはならない)ことが可能である。ヘパリンの副作用としては骨粗鬆症が重要である。平均して骨密度は妊娠を通して3.7%失われると言われている32)。ヘパリン投与量が15000単位/日を超した場合は炭酸カルシウム1.5g/日を投与するべきである。ヘパリンのもう一つの重要な副作用はヘパリン惹起性血小板減少症であるが、その頻度は1%未満であると報告されている。ヘパリン投与開始後約3週間は、頻回に血小板数を測定するべきである。
抗PE抗体の治療
抗PE抗体の治療に関しては、現在試行錯誤の段階である。最近の我々の治療成績では、低用量アスピリン単独療法では妊娠成功率は75.5%、アスピリン+ヘパリン併用療法では81.1%であり、両群に差を認めなかった。しかしながら、抗PE抗体陽性不育症患者の約40%に第12因子活性低下を認め、それらの患者の妊娠成功率は、低用量アスピリン単独療法では64.7%、アスピリン+ヘパリン併用療法では92.9%であり、後者の方が成功率が高く統計学的に有意であった。
抗PE抗体のみが陽性の不育症患者の場合でも、IgGとIgMの間に治療成績の差があるのか、また、抗体価が高い場合でも低用量アスピリン単独療法で充分なのかなどに関しては、統計処理するには症例数が少なく、今後の検討課題である。個人的な経験としては、抗PE抗体IgMが陽性の場合は、抗体価が低くても病原性が強い様な印象がある。
おわりに
日本では、皮下注射用のヘパリンが病院に採用になっていないという理由で未だにプレドニンと低用量アスピリン併用療法が選択されることが多い様である。しかも、プレドニンの副作用を考え、中途半端な用量のプレドニンが投与されている事が多い。Evidence Based Medicineに基づき、可及的速やかな対応が求められる。
文献
1) Bevers EM, Comfurius P, Zwaal RFA: Changes in membrane phospholipid distribution during platelet activation. Bioch Biophy Acta, 736:57-66, 1983.
2) McNeil HP, Chesterman CN, Krilis SA: Immunology and clinical importance of antiphospholipid antibodies. Adv Immunol, 49: 193-280, 1991.
3) Hughes GRV, Harris EN, Gharavi AE: The anticardiolipin syndrome. J Rheumatol, 13: 486-89, 1986.
4) Love PE, Santoro SA: Antiphospholipid antibodies: anticardiolipin and the lupus anticoagulant in systemic lupus erythematosus (SLE) and in non-SLE disorders. Ann Intern Med, 112: 682-98, 1990.
5) Roubey RAS: Autoantibodies to phospholipid-binding plasma proteins: A new view of lupus anticoagulant and other "antiphospholipid" autoantibodies. Blood, 84: 2854-67, 1994.
6) Branch DW, Scott JR, Kochenour NK, Hershgold E: Obstetric complications associated with the lupus anticoagulant. N Engl J Med, 313: 1322-6, 1985.
7) Petri M: Pathogenesis and treatment of the antiphospholipid antibody syndrome. Advances in Rheumatology, 81: 151-177, 1997.
8) Katano K, Aoki K, Sasa H, Ogasawara M, Matsuura E, Yagami Y: b2-Glycoprotein I-dependent anticardiolipin antibodies as a predictor of adverse pregnancy outcomes in healthy pregnant women. Hum Reprod, 11: 509-12, 1996.
9) Sugi T and McIntyre JA: Autoantibodies to phosphatidylethanolamine (PE) recognize a kininogen-PE complex.Blood, 86:3083-9,1995
10) Sugi T and Makino T: Plasma contact system, Kallikrein-kinin system and antiphospholipid-protein antibodies in thrombosis and pregnancy. J Reprod Immunol, 47: 169-184, 2000
11) Sugi T, Makino T: Autoantibodies to contact proteins in patients with recurrent pregnancy losses. J Reprod Immunol, ;53:269-277, 2002
12) Sugi T, Makino T: Antiphospholipid antibodies and kininogens in pathologic pregnancies: a review. Am J Reprod Immunol, 47: 283-288, 2002.
13) McIntyre JA, Wagenknecht DR, Sugi T: Phspholipid binding plasma protein required for antiphospholipid antibody detection-an overview. Am J Reprod Immuol, 37:101-110, 1997
14) Sugi T and McIntyre JA. Phosphatidylethanolamine induces specific conformational changes in the kininogens recognizable by antiphosphatidylethanolamine antibodies. Thromb Haemost, 76:354-60,1996.
15) Wilson WA, Gharavi AE, Koike T, et al: International consensus statement on preliminary classification criteria for definite antiphospholipid syndrome. Arthritis Rheum, 42:1309-11, 1999.
16) Sugi T et al: Prevalence and heterogeneity of antiphosphatidylethanolamine antibodies in patients with recurrent early pregnancy losses. Fertil Steril, 71: 1060-5,1999.
17) Gris JC et al: Antiphospholipid and antiprotein syndromes in non-thrombotic, non-autoimmune women with unexplained recurrent primary early loss. Thromb Haemost, 84: 228-36, 2000.
18) Sanmarco M, Alessi MC, Harle JR, Sapin C, Aillaud MF, Gentile S, Juhan-Vague I, Weiller PJ: Antibodies to phosphatidylethanolamine as the only antiphospholipid antibodies found in patients with unexplained thromboses. Thromb Haemost, 85: 800-805, 2001.
19) Balada E, Ordi-Ros J, Paredes F, Villarreal J, Mauri M, Vilardell-Tarres M: Antiphosphatidylethanolamine antibodies contribute to the diagnosis of antiphospholipid syndrome in patients with systemic lupus erythematosus. Scand J Rheumatol 30: 235-41, 2001.
20) McIntyre JA & Wagenknecht DR: Anti-phosphatidylethanolamine (aPE) antibodies: a survey. J Autoimmun, 15: 185-193, 2000.
21) Boffa MC, Berard M, Sugi T, McIntyre JA: Kininogen reactivity of antiphosphatidylethanolamine antibodies found as the sole antiphospholipid antibodies in thrombosis and vascular cutaneous diseases. J Rheumatol, 23:1375-1379,1996.
22) Berard M, Sugi T, McIntyre JA, Chantome R, Marcelli A, Boffa MC: Prevalence and kininogen-dependence of antiphosphatidylethanolamine antibodies as sole antiphospholipid antibodies detected by ELISA. Neuv Rev Fr Hematol, 37 (Suppl II): S69-72, 1995.
23) Katsunuma J, Sugi T, et al: Kininogen domain 3 contains regions recognized by antiphosphatidylethanolamine antibodies. J Thromb Haemost, 2003 (in press)
24) Bode W, Engh R, Musil D, Thiele U, Huber R, Karshikov A, Brzin J, Kos J, Turk V: The 2.0 A X-ray crystal structure of chicken egg white cystatin and its possible mode of interaction with cysteine proteinases. EMBO J, 7: 2593-2599, 1988.
25) Sugi T, McIntyre JA: Autoantibodies to kininogen- phosphatidylethanolamine complexes augment thrombin-induced platelet aggregation. Thromb Res, 84: 97-109, 1996.
26) Rai R: Obstetric management antiphospholipid syndrome. J Autoimmunity, 15:203-207, 2000.
27) Silver RK et al: Comparative trial of prednisone plus aspirin versus aspirin alone in the treatment of anticardiolipin antibody-positive obstetric patients. Am J Obstet Gynecol, 169:1411-7, 1993
28) Kutteh WH: Antiphospholipid antibody-associated recurrent pregnancy loss: treatment with heparin and low-dose aspirin is superior to low-dose aspirin alone. Am J Obstet Gynecol, 174:1584-9, 1996.
29) Rai R, Cohen H, Dave M, Regan L: Randomised controlled trial of aspirin and aspirin plus heparin in pregnant women with recurrent miscarriage associated with phospholipid antibodies (or antiphospholipid antibodies). BMJ, 314:253-257, 1997.
30) Sanson BJ et al: Safety of low-molecular-weight heparin in pregnancy: a systematic review. Thromb Haemost, 81: 668-72, 1999.
31) McIntyre JA et al: Heparin and pregnancy in women with a history repeated miscarriages. Haemostasis, 23(suppl 1):202-11, 1993.
32) Mackos M, Rai R, Thomas E, Murphy M, Dore C, Regan L: Bone density changes in pregnant women treated with heparin: a prospective, longitudinal study. Hum Reprod, 14:2876-2880, 1999.
|
 |
2010.05.22 Saturday
 |
|
不育症とその治療
【参考文献】
産婦人科治療(永井書店) Vol.74 No.4 (1997:4)
牧野恒久 杉 俊隆 「不育症とその治療」
注) 赤字の部分は私が加筆したものです。
--------------------------------------------------------------------------------
はじめに
1回の独立した初期流産の頻度は統計上約15%であり、その約60%は胎児に染色体異常があると報告されている。当然患者の年齢が上がれば流産の頻度も増加する。このように自然流産の頻度はかなり多いが、3回以上流産を繰り返した場合は自然淘汰という考えでは確率的に説明できず、習慣流産という病名をつけて検索することになる。また、臨床的に妊娠と診断されない超早期流産の存在を考えると、不妊症と不育症の境界は不明であり、体外受精を繰り返しても妊娠に至らない症例なども、不育症の可能性を考慮しながら対処していく必要がある。習慣流産の原因は多岐にわたっており、系統立てた検査を施行し(表1)、総合的に判断して方針を決定する必要がある。
表1 不育症一般検査
1.問診、基礎体温
2.感染症検査
クラミジアDNA、子宮頚部・膣内培養
血算、血沈、CRP
3.内分泌検査
下垂体機能(プロラクチン)
黄体機能(黄体ホルモン、子宮内膜組織検査)
甲状腺機能(freeT3, freeT4, TSH)
糖尿病検査(空腹時血糖)
4.子宮形態異常
子宮卵管造影
5.夫婦染色体検査
6.免疫学的検査
抗核抗体、抗DNA抗体、RF
抗リン脂質抗体、Lupus anticoagulant
不規則抗体検査
7.血液凝固系検査
血小板凝集能、aPTT、TAT
1.感染
血液検査で炎症の兆候がないかを検索するとともに、クラミジア頚管炎および子宮頚部・膣内培養(目標菌GBS)を施行する。妊娠への直接的関係を調べるためには子宮頚部から直接検体を採取することをすすめる。陽性にでればそれぞれに対応する抗生剤で治療する。
2.甲状腺機能異常
甲状腺機能異常の患者に初期流産が多いことは以前より知られていたが、われわれの統計では習慣流産患者の約5%に機能異常が認められる。甲状腺機能低下症は二次的に高プロラクチン血症を引き起こすため、高プロラクチン血症を介した機序も考えられる。治療としては、機能亢進症に対してはmercazoleやPTU、機能低下症に対してはtyradin Sなどである。PTUとtyradin Sには胎盤通過性はない。mercazoleに関しては、胎盤通過性はあるものの、最近の報告ではヒトでの催奇形成に関して有意な差はないといわれている。
3. 高プロラクチン血症
習慣流産の患者の約15%に認められる。潜在性高プロラクチン血症も考慮して、疑わしい場合はTRHtestも考慮する。TRHtestでは、不可後15分でプロラクチン値70ng/ml以上を陽性とする。甲状腺機能との関連が強いので妊娠中も含めて両者を見ながら治療することが望ましい。下垂体腺腫が存在する場合は脳外科に依頼する。治療としてはパーロデルやテルロンの投与を行う。また、当然向精神薬などの副作用による高プロラクチン血症は最初に否定しておく。
4.黄体機能不全
高温期の中間でプロゲステロン値が10ng/ml未満なら治療の対象となる。黄体ホルモン経口または経膣投与やhCG筋注にて補充する。
5.糖尿病
空腹時血糖値が高い場合は75gGTTを行う。妊娠初期にコントロールできていないと胎児奇形を引き起こすので、コントロールがついてから妊娠を許可する。実際の習慣流産患者での糖尿病の頻度は低い。
6.子宮形態異常
子宮卵管造影にて子宮奇形、子宮筋腫、Asherman症候群などの有無をみる。子宮の内腔の形態が重要なのでバルーン法ではなく、し管を用いて造影することが望ましい。異常と思われる陰影が得られたときは、必要に応じて子宮鏡検査を施行する。また中隔子宮と双角子宮の識別は子宮内腔の検査では困難なの、超音波断層法、MRIや腹腔鏡にて子宮の外形を観察し、診断する。個々の形態異常の程度にもよるが、一般的に中隔子宮の流産率が最も高く、単角、双角、重複、弓状子宮等がそれに続く。子宮奇形の治療としては手術であり、Strassmann, Jones&Jones, Tompkins などの開腹手術やresectoscopeを用いた経膣手術が行なわれる。(子宮形成術を行なった場合、出産は帝王切開となる。)
7.染色体異常
女性側の染色体異常における理論的流産率はロバートソン転座で4/6(67%)、相互転座で2/4(50%)である。モザイクはその比率によって流産率は異なる。男性側の異常は受精前に淘汰されるため、最大10%程度といわれている。いうまでもなく治療は不可能であるので、理論的な流産率などに基づいたカウンセリングを行う。
8.免疫血液凝固異常
SLE(全身性エリテマトーデス)患者に流産、早産、子宮内胎児死亡などが多いことから、自己免疫疾患と妊娠予後の関連が1960年代より注目されている。また習慣流産患者の自己抗体陽性頻度は20〜30%と高率であることが判明し、自己抗体と習慣流産の関連も注目されている。妊婦スクリーニング調査によれば、妊婦の抗核抗体陽性率は10〜15%であり、決して低くない。このうち自己免疫疾患患者は1〜2%であった。したがって抗核抗体が陽性にでただけで安易に流産の原因と決めつけ治療することは慎まなければならない。しかしながら抗核抗体は習慣流産群で約20%、抗リン脂質抗体陽性の習慣流産群で約30%陽性であり、自己免疫を介する流産の一つの指標になる。
近年抗リン脂質抗体と反復流産、反復血栓症との関係が注目されている。一般的には抗カルジオリピン抗体やLupus anticoagulantのスクリーニングが行われる。これらの病原性についてはまだ不明の点も多いが、血小板凝集能亢進、血管内皮細胞活性化、血液凝固系活性化などが報告されている。注意すべきことはひとことで抗リン脂質抗体といっても、その種類は多様で、リン脂質そのものを認識する抗体や、リン脂質に結合する蛋白を認識する抗体などがあり、それぞれの目標抗原によってまったく異なる性質を持つ。たとえばリン脂質そのものを認識する抗体は知られている限りでは病原性はない。また、今までは主に電気的陰性のリン脂質に対する抗体が注目されていたが、実際にはrestingな状態では血小板や血管内皮細胞の細胞膜外皮上には陰性リン脂質は存在せず、phosphatidylethanolamine(フォスファチジルエタノールアミン:PE)などの中性のリン脂質がほとんどを占める。したがって抗PE抗体の存在を無視することはできない。われわれは抗PE抗体の多くがPEに結合するキニノーゲンを認識することを発見した。その抗体は習慣流産群や血栓症群で高率に認められ、in vitro(試験管内では)トロンビンによる血小板凝集能を亢進させることが確認された。 (東海大では学内倫理委員会の承認のもと、抗PE抗体のスクリーニング検査を研究室にて実施している。私もこの検査のために3ccの血液を提供することに同意し、検査を受けた。)
この他にも多くの未知の抗リン脂質抗体が存在することは容易に想像される。以下に、免疫血液凝固系検査の結果をいくつかのパターンに分けて、治療方針をまとめる。
1.抗リン脂質抗体症候群
抗リン脂質抗体の陽性(Lupus anticoagulamtも含む)の治療法に関してはまだ確立していない。抗リン脂質抗体の目標抗原によって血栓形成機序が異なるために、治療法もケースバイケースであると思われる。現時点での主な治療法は、低用量アスピリン療法、ヘパリン、プレドニン、柴苓湯などがある。低用量アスピリン療法は、アスピリン81mg/日を妊娠初期より投与し、分娩の1週間前には中止する。血小板凝集能を抑制する作用は81mg/日で十分であり、より強い効果を期待して増量することは出血などの副作用を招くだけで無意味である。ヘパリン療法は、妊娠初期よりヘパリン10,000単位/日投与する。トロンビン増加例(TAT上昇、prothrombin fragment1+2上昇、AT3減少)で効果が期待できる。胎盤通過性がないので、胎児に対しては安全である。プレドニン療法は、抗リン脂質抗体の抗体価を低下させることを期待する治療である。投与量は抗体価による。副作用を考え、特に妊娠中は慎重に投与すべきである。柴苓湯はプレドニン作用と、血小板凝集能抑制作用を持つと報告されている。妊娠中通して投与する。
2.抗核抗体のみ陽性
反復流産の既往があり、抗リン脂質抗体は陰性で抗核抗体のみ陽性にでることは、よくある。抗核抗体は免疫系のアンバランスの指標にはなるが、抗核抗体自体の病原性は報告されておらず、安易に抗リン脂質抗体症候群に準じた治療を行うことは慎むべきである。しかしながら、これらの患者さんは未知の抗リン脂質抗体を持っている可能性は否定できない。原因不明のIUGR(子宮内発育遅延)や子宮内胎児死亡などの既往がある場合は注意が必要である。また血小板凝集能が亢進している場合は低用量アスピリン療法を、TATやprothrombin fragment 1+2高値の場合は低用量アスピリン療法やヘパリン療法を考慮すべきである。
3.自己抗体、血液凝固検査すべて正常
3回以上の流産歴がある原因不明習慣流産患者の場合は、夫リンパ球による免疫療法を考慮する。流産歴2回の場合は、免疫療法は予後を改善しないというデータが複数の施設より報告されており、副作用も考慮すると免疫療法の適応とならない。もちろん流産歴2回の場合は、本当に何も流産の原因がないということが多いと思われる。免疫療法はその作用機序についていくつかの報告があるが、不明の点も多い。副作用については感染症、GVHD(移植片対宿主病)、不規則抗体の出現などがある。GVHDは放射線照射によって防止できる。不規則抗体については、新たな不妊症、流産の原因をつくりだす可能性がある。また、胎児に作用して胎児水腫を引き起こす可能性もある。このように免疫療法は作用機序が不明なうえに安全性が確立されている訳でもないので,慎重に考慮し、十分なインフォームドコンセントが必要である。
|
 |
2010.05.22 Saturday
 |
|
流産と自然淘汰
1回目の稽留流産を医師から告げられた時、このような説明がありました。
「流産は全妊娠のおよそ15%に起こると言われていて、決して珍しいことではありません。今回は胎児に何らかの染色体異常があった可能性が高いですね。残念ではありますが、自然淘汰とお考えください。」はじめて聞く話に、その時は医師の話を十分理解することができませんでした。
同じような経験をされた方は意外と多いのではないでしょうか?というわけで、あらためて「流産と自然淘汰」についてまとめてみようと思います。
報告する施設によって多少のばらつきはあるものの、一般的に妊娠の
約15%は自然流産に終わると言われています。厚生省心身障害研究班報告(平成3〜5年度)によると、自然流産の頻度は14.9%、うち妊娠12週未満の早期流産は13.3%、妊娠12週以降22週未満の後期流産は1.6%とされており、流産が妊娠初期に起こりやすいことは明らかなようです。
初期流産の最大の原因は胎児(胎芽)の染色体異常でその確率は約60〜70%とも言われています。すなわち、このような胎児の染色体異常による流産は自然淘汰を意味するということです。尚、このような胎児染色体異常による流産に予防法はないとされています。
PlachotとOharaらの説によれば(図1参照)、卵子の染色体異常が26%、
精子の染色体異常が8%、そして受精過程での染色体異常が8%とされ、受精時には約40%もの染色体異常があると計算されています。そして、その15%は卵割期に、さらに15%が着床前後に淘汰され、10%が妊娠と診断された後に流産というかたちで淘汰されます。このように卵割期、着床前後といった我々の無意識の過程においても、染色体異常における自然淘汰は起こっているわけです。この染色体異常の発生率は加齢とともに増加するということですから、高齢になるほど流産率は増加することになります(表1参照)。初期流産を経験された方のなかには、流産の原因は自分にあると思いこまれ、自分自身を責めていらっしゃる方も多いやに感じています。そのような方に是非この「流産の基本的考え方」について知ってもらい、少し冷静になって流産を受け止めてもらえたらと思います。
但し、このような流産が度重なるとなると話は違ってきます。流産の頻度を約15%とすると、連続2回流産となるのは2.3%、流産を3回繰り返すのはは0.34%と計算されます。したがって、2回までの流産であれば偶然が重なっただけという可能性もありますが(私の場合はこの段階で不育症の検査を受けました)、流産を連続して3回以上繰り返した場合は単なる偶然では説明できないので、そこに何らかの原因があると考え、「習慣流産」として原因を検索することが必要となります。
図1.染色体異常妊卵の発生と出生前淘汰
表1.母体年齢別にみた流産歴および妊卵の染色体異常率
大濱紘三
母体年齢 流産率(%) 妊娠に占める胎児
染色体異常(%)
〜29 30〜34 35〜39
40〜 15 17〜18
25〜30 4〜5 5〜6
10 20〜25
図1ならびに表1の参考文献
・牧野恒久, 和泉俊一郎, 杉俊隆 : 総論 不育症. 新女性医学体系15 不妊・不育 (中山書店)
・Plachot M, Veiga A, Montagut J, et al : Are clinical and biological IVF parameterscorrelated with chromosomal disorders in early life : a multicentric study. Hum Reprod 1988 ; 3 : 627-635
・大濱紘三 : 妊娠早期流産に関する新しい考え方. 日医医報 1992 ; No.505 : 10-11
|
 |
|

|
















