2010.05.22 Saturday
 |
|
稍伴旧壳闻の呵夺の渴殊
≮徊雇矢弗≯
≈缓韶客彩迹闻∽ ∈笔版今殴∷ Vol. 83, 2001 p.41-44
栏浚板池の渴殊と栏浚板闻の嘎肠
稍伴旧壳闻の呵夺の渴殊
Recent progress in the management of recurrent pregnancy losses
澎长络池板池婶熟灰栏伴池废缓韶客彩池婶嚏
艘填贡底兜鉴 岿 接未怪徽
--------------------------------------------------------------------------------
Summary
稍伴旧の尸填は呵夺誊承ましい渴殊を侩げている。その冯蔡、笆涟は付傍稍汤であった岂迹拉浆捶萎缓の吹荚の驴くの壳们、迹闻が材墙となりつつある。泼に、钩リン婚剂钩挛旧铬凡を幌めとした栏浚倘敝池と缝闭杜盖池にまたがる尸填が涤各を歪び、缝闭、リウマチ、倘敝、栏浚など驴くの尸填の漓嚏踩が池狠弄に甫垫を渴め、海泣の稍伴旧の渴殊があると咐える。塑蛊では呵夺の稍伴旧瓷妄の糠しい车前について豺棱する。
はじめに
灰弟は海だにブラックボックスであり、缅静から钎勘、尸授に魂るまでutero-placental unitで部が弹きているのか稍汤の爬が驴い。それにもかかわらず稍伴旧の尸填は呵夺10钳で络いなる券鸥を侩げてきた。その柒推は、栏浚倘敝、缝闭杜盖池の渴殊に巴るところが驴く、光刨に漓嚏步しつつある。塑蛊では、稍伴旧について车棱し、さらには呵黎眉の梦斧なども驶せて疽拆したい。
稍伴旧、浆捶萎缓とは
"稍伴旧"とは、阜泰な年盗をもつ板池脱胳ではない。动いて年盗烧ければ、喇惟した钎勘を窗侩できず、夫汞な栏基に访まれない旧毋を回すものといえる。办忍弄には浆捶萎缓を回すことが驴いが、票盗ではない。浆捶萎缓とは、3搀笆惧萎缓を帆り手すことであり、箕袋は钎勘22降踏塔に嘎年される。しかしながら、稍伴旧と咐った眷圭は钎勘面袋笆惯の灰弟柒论基秽舜や瓤牲萎缓∈萎缓搀眶2搀∷も崔まれ评る。稍伴旧に陵碰する毖胳としては、recurrent fetal lossという山附をしばしば誊にするが、fetus∈论基∷という叹疚は钎勘10降笆稿に嘎年され、それ笆涟のembryo∈论碴∷が崔まれないので、recurrent pregnancy lossが努碰であると蛔われる。
办搀の迫惟した萎缓の裳刨は琵纷惧腆15-20◇であり、疯して牧しくない。その腆60-70◇笆惧は论基に厉咖挛佰撅があると鼠桂されている。また、减篮婉の腆40◇に厉咖挛佰撅があり、それが叫栏箕には0.6◇に负警すると鼠桂されており、もし萎缓という极脸篷铝がおこらなければ、叫栏した基の40◇が厉咖挛佰撅をもつことになる1)。したがってある罢蹋では、萎缓の驴くは陕弄ではなく、それを贿めることもできないし、贿める涩妥も痰いということになる。办搀や企搀の萎缓贷饼があっても、それが木ちに陕弄であり、稍伴旧であるということにはならない。ちなみに、办搀の迫惟した钎勘の萎缓の裳刨を20◇と簿年すると、2搀瓤牲萎缓唯は0.2∵0.2=0.04で4◇、3搀浆捶萎缓唯は0.04∵0.2=0.008で0.8◇となる。したがって、2搀瓤牲萎缓の眷圭は陕弄付傍をもたず、稍伴旧とは咐えない眷圭も驴いが、3搀笆惧极脸萎缓を帆り手した浆捶萎缓の眷圭は极脸篷铝という雇えでは澄唯弄に棱汤できず、稍伴旧の付傍を浮瑚する祸になる。
1ˉ.柒尸如佰撅と稍伴旧に簇する呵夺の车前
稍伴旧の吹荚に滦して柒尸如废の浮汉を卉乖し、部か佰撅が斧い叫されればそれが付傍であると壳们して迹闻することは润撅に答塑弄な祸であると办忍には雇えられている。しかしながら、罢嘲にも柒尸如佰撅が塑碰に萎缓の付傍になり评るのか沮汤されていない祸が驴い。笆布に、洛山弄柒尸如佰撅について稍伴旧との簇犯を车棱する。
1∷搏挛怠墙稍链
搏挛怠墙稍链はプロゲステロン风顺を丸し、その冯蔡瓤牲萎缓の付傍となり评るが、驴くの眷圭は钎勘面のプロゲステロンの风顺は戮の付傍に弹傍する萎缓の涩脸弄、企肌弄冯蔡と雇えられる。稍伴旧吹荚における搏挛怠墙稍链の裳刨は20×60◇と鼠桂されているが、これらは润钎勘箕の厦であって、すでに钎勘した吹荚での搏挛怠墙を删擦し评る慨完できる数恕は赂哼しない。钎勘箕の搏挛は润钎勘箕の搏挛とは佰なるので、润钎勘サイクルでの搏挛怠墙の删擦は钎勘箕を瓤鼻しないといわれている。介袋萎缓に姜わった钎勘件袋の缅静涟袋の搏挛ホルモン猛は、钎勘喇根箕と孺べて汗が千められなかったと鼠桂されている。また、稍伴旧吹荚の润钎勘件袋の光补袋面粗での缝蓝プロゲステロン猛を删擦し、搏挛怠墙稍链のある凡とない凡に尸けて肌搀钎勘の萎缓唯を孺秤したところ、尉凡に汗を千めなかったという鼠桂もある。笆惧の屯に搏挛怠墙稍链が萎缓の付傍になり评るのか悼わしいにもかかわらず、ホルモン闻恕は弓く乖われている。その跟蔡については驴くの鼠桂があるが、搏挛ホルモンの输郊闻恕については、萎缓の错副を负らすと咐うに郊尸な含凋は斧い叫されていない。澄かに、いくらかは跟蔡がある祸を绩憾するデ〖タ〖はあるが、沮汤するにはより驴くの浮皮が涩妥である。
2∷姑觉粒怠墙佰撅
姑觉粒怠墙佰撅は萎缓の付傍としてしばしば刁げられているが、罢嘲な祸に姑觉粒ホルモン猛の佰撅が萎缓の付傍になり评るかに簇しては、その木儡弄な沮凋は踏だ痰いのが附觉であり、嫡に呵夺容年弄な侠矢が陵肌いで鼠桂され庙誊を歪びている。しかしながら、バセド〖会陕や抖塑陕にみられる姑觉粒に滦する极甘钩挛が瓤牲萎缓の唯の惧竞と簇犯するという鼠桂はいくつかある。その妄统は稍汤であるが、极甘倘敝祭吹はいくつかの极甘钩挛を圭わせ积つ祸が紊くあるので、钩リン婚剂钩挛など戮の钎勘に滦して陕付拉のある极甘钩挛を拆して萎缓が弹きている材墙拉は容年できない。
3∷光プロラクチン缝旧
光プロラクチン缝旧が瓤牲萎缓の付傍となり评るという棱は海のところ沮汤されていない。驴くの侠矢は、踏迹闻の光プロラクチン缝旧の吹荚の萎缓唯は光く痰いと鼠桂している。赖撅钎勘においてもプロラクチンレベルは钎勘介袋より惧竞し、润钎箕の10擒に茫すると鼠桂されており、プロラクチンが木儡钎勘を烁巢するとは雇えにくい。しかしながら、咐うまでも痰く光プロラクチン缝旧は痰怯婉を苞き弹こし、稍钎旧の付傍となり评るので光プロラクチン缝旧と壳们された眷圭は迹闻するべきである祸は咐うまでも痰い。
2ˉ稍伴旧の尸填における糠しい车前
呵夺10钳のあいだに、稍伴旧の糠しい付傍や迹闻が斧い叫されてきた。驴くは栏浚倘敝、缝闭杜盖池の渴殊によるものである。栏浚倘敝の挝拌では、Th1とTh2のバランスが束蝉する祸により萎缓が弹きるという糠しく、かつ胎蜗弄な簿棱が呵夺庙誊されている。また、缝闭杜盖の挝拌では、钩リン婚剂钩挛旧铬凡を介めとしたthrombophiliaと稍伴旧の簇犯が汤らかになってきた。ここでは、それらの车前について疽拆する。
1∷Th1/Th2バランス
论基は熟挛にとって染尸は票硷败竣室であると雇えることができるが、钎勘面は雕冷瓤炳がおきて萎缓にいたらないような、なんらかの松告怠菇が漂いていると雇えられる。夺钳、倘敝池弄钎勘拜积怠菇としてTh1/Th2バランスが庙誊されている。それによると、熟挛が论基を佰湿として雕冷することなく、钎勘が拜积されるのは嘿甩拉倘敝を皇るCD4+ T helper (Th) 1 嘿甩怠墙が你布し、钩挛缓栏を皇るTh2嘿甩怠墙が卸渴するためと雇えられている。
浆捶萎缓の倘敝池弄付傍としては、钩リン婚剂钩挛など极甘钩挛によるものと、隆达败竣の雕冷瓤炳に洁じた怠进が雇えられ、どちらもTh1/Th2バランスの撬镁が绩憾されている。すなわち、Th1/Th2バランスがTh1の数へ饭けば、熟挛は论基を佰湿として千急し、雕冷瓤炳がおき、萎缓する材墙拉がある。また、册娟にTh2の数へ饭くと、海刨は钩挛缓栏が拦んになり、钩リン婚剂钩挛などの极甘钩挛が缓栏され、萎缓を苞き弹こす材墙拉がある。SLEなどの极甘倘敝祭吹が、钎勘ˇ尸授をきっかけに券旧したり笼碍するのも、钎勘によりTh1/Th2バランスがTh2の数へ饭く祸がきっかけとも雇えらえる。
2∷ナチュラルキラ〖(NK)嘿甩と稍伴旧
この尸填は呵夺庙誊され、拦んに甫垫されているが紧棱掐り宛れ、それぞれ簿棱の拌をでていない。悸狠の巫静にNK嘿甩に簇する浮汉、迹闻を瞥掐するのは附箕爬では稍努磊であり、附に稍伴旧吹荚の粗では寒宛が栏じている屯である。
琐究缝NK嘿甩宠拉は稍钎旧、稍伴旧吹荚において光猛であると鼠桂されており、钎勘涟のNK嘿甩宠拉猛はその稿の萎缓を徒梦すると鼠桂されている。しかしながら、NK宠拉は篮坷弄逼读により恃瓢するとも鼠桂され、萎缓の冯蔡としてストレスにより宠拉が惧竞している材墙拉も容年できない。笆惧の屯に琐究缝NK嘿甩宠拉と萎缓との傍蔡簇犯は稍汤であり、まして迹闻に簇しては鼠桂がない。
办数で、琐究缝とは佰なり尸如袋灰弟柒遂や钎勘介袋忙皖遂にはCD56+/16-のNK嘿甩屯のリンパ靛∈uNK嘿甩)が泼魔弄に笼裁する祸が鼠桂され、その舔充についてさまざまな簿棱が鼠桂されている。呵夺では、uNK嘿甩は钎勘拜积に涩寇であるという簿棱が驴くの毁积を礁めているが、uNK嘿甩が赂哼しないIL-2Rγ嚎KOマウスでも萎缓、灰弟柒论基券伴觅变が栏じないというデ〖タが呵夺鼠桂され、庙誊されている。
3∷thrombophiliaと稍伴旧
缝莉旧の付傍となり评る答撩祭吹があると、pregnancy lossのリスクが光くなるというのは件梦の祸悸である2∷3∷。瓤牲钎勘介袋萎缓吹荚において缝闭杜盖废の浮瑚を卉乖したところ、钩リン婚剂钩挛と妈12傍灰风顺旧が2络付傍として赦かび惧がってきた2∷7)8)。钩リン婚剂钩挛の驴くは骄丸より庙誊されてきた钩カルジオリピン钩挛やル〖プスアンチコアグラントよりはむしろ、キニノ〖ゲンを千急する钩フォスファチジルエタノ〖ルアミン钩挛が驴い4∷-8∷。キニノ〖ゲンも妈12傍灰も、カリクレイン-キニン废の昧球であり、俐拖废に脚妥な舔充を遍じている。したがって、これらに滦する钩挛が赂哼するなどして宠拉が你布するとカリクレイン-キニン废の撬镁による俐拖废你布が栏じ、缝莉や萎缓の付傍と喇り评る。なお、钩フォスファチジルエタノ〖ルアミン钩挛は、SRLで卢年材墙である。
钎勘稿袋に灰弟柒论基秽舜を弹こすタイプの稍伴旧凡で缝闭杜盖废を浮瑚すると、プロテインS风顺、钩カルジオリピン钩挛妈5傍灰 Leiden mutationなどがrisk factorとして刁げられた3∷。また、呵夺光ホモシステイン缝旧と缝莉旧の簇犯が庙誊されており、その付傍の办つとしてmethylenetetrahydrofolate reductase(MTHFR) geneのC677T mutationが刁げられているが、このC677T mutationと惧淡のrisk factorの圭驶旧毋も驴く、钎勘面に驼焕の涩妥拉が笼すこともあって、そのような旧毋では驼焕の沸庚垒艰が传められている3∷。
3ˉ倘敝闻恕についての呵夺の雇え数
论基は熟挛にとって染尸は票硷败竣室であると雇えることができるが、钎勘面は雕冷瓤炳がおきて萎缓にいたらないような、なんらかの松告怠菇が漂いていると雇えられる。そして、この钎勘拜积怠菇のバランスが束れ、萎缓にいたるようなタイプの稍伴旧が赂哼する材墙拉が绩憾されてきた。すなわち、Th1/Th2バランスがTh1に饭いた觉轮と鳞年される。しかしながら、论茸という豺硕池弄俱噬の赂哼や泼检な柒尸如茨董、サイトカインの簇涂など、钎勘には隆达败竣とは佰なるファクタ〖も驴く、隆达败竣と票屯にあつかうことはできない。隆达败竣において、败竣された隆达が雕冷されずに栏缅するには、球缝靛の缝闭房であるHLAの努圭が脚妥である。票屯に、钎勘拜积においても勺韶粗のHLAの办米、稍办米が脚妥なのではないかという簿棱が办坤を慎笥し、勺韶粗のHLAの努圭眶で陵拉が紊いとか碍いとか冉年し、陵拉の碍い旧毋には勺リンパ靛を脱いた倘敝闻恕が铜跟であるとされた。しかしながら、その稿の浮皮により、海ではHLAの努圭眶と萎缓との陵簇簇犯は容年された。海では倘敝闻恕は、紧浮汉卉乖しても佰撅の斧い叫されない付傍稍汤浆捶萎缓∈2搀の萎缓贷饼は努炳とならない∷で、钩乘钩挛や钩リン婚剂钩挛などの极甘钩挛を积たない旧毋を滦据に、努炳を康脚に浮皮したうえで卉乖されている。侯脱怠进としては、Th1/Th2バランスをTh2の数へ困赖すると雇えられているが、容年弄な侠矢もあり、踏だ侯脱怠进は稍汤である。また、甥侯脱も鼠桂されているので、奥白に倘敝闻恕を宛脱することは康むべきである。
おわりに
笆惧、稍伴旧の呵夺の渴殊について车棱した。咐うまでも痰く稍钎旧とは链く佰なる尸填であり、漓嚏弄梦急を妥する。塑蛊が稍伴旧の尸填の妄豺に警しでもお舔に惟てれば宫いである。
徊雇矢弗
1)Plachot M et al. Are clinical and biological IVF parameters correlated with chromosomal disorders in early life: a multicentric study. Hum Reprod,3:627-635,1988
2)Gris JC et al. Prospective evaluation of the prevalence of haemostasis abnormalities in unexplained primary early recurrent miscarriages. Thromb Haemost, 77: 1096-103, 1997.
3)Gris JC et al. Case-control study of the frequency of thrombophilic disorders in couples with late foetal loss and no thrombotic antecedent. Thromb Haemost, 81:891-99,1999.
4) Sugi T and McIntyre JA. Autoantibodies to phosphatidylethanolamine (PE) recognize a kininogen-PE complex. Blood 86:3083-9,1995
5) Sugi T and McIntyre JA. Phosphatidylethanolamine induces specific conformational changes in the kininogens recognizable by antiphosphatidylethanolamine antibodies. Thromb Haemost 76:354-60,1996
6) Sugi T et al. Prevalence and heterogeneity of antiphosphatidylethanolamine antibodies in patients with recurrent early pregnancy losses. Fertil Steril 71: 1060-5,1999
7) Sugi T and Makino T. Plasma contact system, Kallikrein-kinin system and antiphospholipid-protein antibodies in thrombosis and pregnancy. J Reprod Immunol 47: 169-184, 2000
8) Sugi T and Makino T. Autoantibodies to contact proteins in patients with recurrent pregnancy losses. J Reprod Immunol (in press).
|
 |
2010.05.22 Saturday
 |
|
稍伴旧における糠しい车前
≮徊雇矢弗≯
缓韶客彩迹闻 Vol.79 No.5 (1999:11)
艘填贡底 岿 接未
帰栏浚板闻の附觉と鸥司 3ˉ栏浚のロス、浆捶萎缓∽
ⅷ矢面の乐机は讳が裁僧した婶尸です。荤机は输颅棱汤のペ〖ジへのリンクが沤ってあります。ご徊雇までに。
--------------------------------------------------------------------------------
はじめに
稍钎旧の尸填は夺钳その渴殊がめざましく、挛嘲减篮などを介めとして肌」と糠しい迹闻恕が倡券され、10钳涟までは刁基をあきらめるしかなかったような勺韶でも、海では碰脸のように灰丁が鉴かるようになってきた。しかしながら、灰弟はいまだにブラックボックスであり、缅静から钎勘、尸授にいたるまでutero-placental unitで部が弹きているのか、稍汤な爬が驴い。それにもかかわらず、稍伴旧の尸填もまた、呵夺10钳で络いなる券鸥を侩げてきた。その柒推は、栏浚倘敝、缝闭杜盖池の渴殊によるところが驴く、光刨に漓嚏步しつつある。
塑蛊では、稍伴旧について车棱し、さらには呵黎眉の梦斧なども驶せて疽拆したい。
1ˉ稍伴旧、浆捶萎缓とは
稍伴旧とは、阜泰な年盗をもつ板池脱胳ではない。动いて年盗づければ、喇惟した钎勘を窗侩できず、夫汞な栏基に访まれない旧毋を回すものといえる。办忍弄には浆捶萎缓を回すことが驴いが、票盗ではない。浆捶萎缓とは、3搀笆惧萎缓を帆り手すことであり、箕袋は钎勘22降踏塔に嘎年される。しかしながら、稍伴旧といった眷圭は钎勘面袋笆惯の灰弟柒论基秽舜や瓤牲萎缓∈萎缓搀眶2搀∷も崔まれ评る。稍伴旧に陵碰する毖胳としては、recurrent fetal lossという山附をしばしば誊にするが、fetus∈论基∷という叹疚は钎勘10降笆惯に嘎年され、それ笆涟のembryo∈论碴∷が崔まれないので、recurrent pregnancy lossが努碰であると蛔われる。
1搀の迫惟した萎缓の裳刨は琵纷惧腆15×20◇であり、疯して牧しくない。その腆60×70◇笆惧は论基に厉咖挛佰撅があると鼠桂されている。また、减篮婉の腆40%に厉咖挛佰撅があり、それが叫栏箕には0.6%に负警すると鼠桂されており、もし萎缓という极脸篷铝が弹こらなければ、叫栏した基の40%が厉咖挛佰撅をもつことになる。したがってある罢蹋では、萎缓の驴くは陕弄ではなく、それを贿めることもできないし、贿める涩妥もないということになる。1搀や2搀の萎缓贷饼があっても、それがただちに陕弄であり、稍伴旧であるということにはならない。ちなみに1搀の迫惟した钎勘の萎缓の裳刨を20◇と簿年すると、瓤牲萎缓唯は0.2∵0.2=0.04で4%、3搀萎缓唯は0.04∵0.2♂0.08で0.8%となる。したがって、瓤牲萎缓の眷圭は陕弄付傍のもたず、稍伴旧とはいえない眷圭も驴いが、3搀笆惧极脸萎缓を帆り手した浆捶萎缓の眷圭は极脸篷铝という雇えでは澄唯弄に棱汤できず、稍伴旧の付傍を浮瑚することになる。
2ˉ稍伴旧の浮汉、付傍、迹闻
稍伴旧の付傍は驴呆にわたっており、废琵だてて紧浮汉を卉乖し、另圭弄に冉们して数克を疯年する涩妥がある。山1は稍伴旧办忍浮汉を绩したものである。これらの紧浮汉を卉乖した冯蔡、山2のような冯蔡が评られている。もちろん、これらは稍伴旧办忍浮汉の佰撅とその裳刨を绩したものであり、浆捶萎缓の付傍とその裳刨という条ではない。眶钳涟の稍伴旧の付傍裳刨としては、われわれの磅据では、柒尸如佰撅が腆10◇、灰弟柒剐佰撅が腆15◇、厉咖挛佰撅が腆10◇、极甘钩挛が腆20◇、付傍稍汤が腆45◇である。しかしながら、呵夺10钳のこの尸填の渴殊により、付傍稍汤の裳刨は腆45◇から20◇ぐらいにまで负警した磅据がある。
稍伴旧の迹闻について、まず呵介に、すでに迹闻数克がある镍刨澄惟している概诺弄なものについて车棱する。
山1 稍伴旧办忍浮汉
1ˉ啼壳、答撩挛补
2ˉ炊厉旧浮汉
クラミジアDNA、灰弟痿婶ˇ绱柒禽蛙
缝换、缝睦、CRP
3ˉ柒尸如浮汉
布库挛怠墙∈プロラクチン∷
搏挛怠墙∈搏挛ホルモン、灰弟柒遂寥骏浮汉∷
姑觉粒怠墙∈freeT3、freeT4、TSH)
劈洽陕浮汉∈鄂盛箕缝劈∷
4ˉ灰弟妨轮佰撅
灰弟婉瓷陇逼、灰弟独、亩不侨浮汉
5ˉ勺韶厉咖挛浮汉
6ˉ倘敝池弄浮汉
钩乘钩挛、钩DNA钩挛、RF
钩リン婚剂钩挛、Lupus Anticoagulant
稍惮搂钩挛浮汉
7ˉ缝闭杜盖废浮汉
缝井饶杜礁墙、aPTT、TAT
protharombin F1+2、妈12傍灰
山2 浆捶萎缓の浮汉佰撅とその裳刨∈◇∷
灰弟柒剐佰撅
递觉灰弟 11ˉ9
列逞または面持灰弟 5ˉ2
Asherman旧铬凡 1ˉ4
帽逞灰弟 0ˉ5
脚剩灰弟 0ˉ3
灰弟囤拣 1ˉ1
倘敝池弄佰撅
钩リン婚剂钩挛 12ˉ1
aPTT变墓 7ˉ5
钩乘钩挛 22ˉ0
リウマチ傍灰 4ˉ2
厉咖挛佰撅
菏 5ˉ8
勺 3ˉ9
炊厉旧
クラミジア钩付 0ˉ8
柒尸如佰撅
光プロラクチン缝旧 15ˉ1
姑觉粒怠墙你布旧 4ˉ1
姑觉粒怠墙卸渴旧 1ˉ2
劈洽陕 0ˉ2
2≥1ˉ炊厉
缝闭浮汉で标旧の名铬がないかを浮瑚するとともに、クラミジア痿瓷标および灰弟痿婶ˇ绱柒禽蛙∈誊筛遁¨B凡拖息遁∷を卉乖する。クラミジア钩挛浮汉は册殿の炊厉でも哇拉にでるなど、迹闻の努炳、跟蔡冉年に簇しては啼玛がある。钎勘への木儡弄簇犯を拇べるためには灰弟痿婶から木儡浮挛を何艰する数が司ましい。哇拉にでれば、弹傍遁に滦炳す钩栏恨で迹闻する。ただし、B凡拖息遁やクラミジアなどの改」の陕付遁が木儡萎缓の付傍になり评るかに簇しては、沮汤されていない。
2≥2ˉ姑觉粒怠墙佰撅
姑觉粒怠墙佰撅の吹に介袋萎缓が驴いことは笆涟より梦られていたが、われわれの琵纷では浆捶萎缓吹荚の腆5◇に怠墙佰撅が千められる。姑觉粒怠墙你布旧は企肌弄に光プロラクチン缝旧を苞き弹こすため、光プロラクチン缝旧を拆した怠进も雇えられる。迹闻としては、怠墙卸渴旧に滦してはmercazoleやpropylthiouracil、怠墙你布旧に滦してはtyradin Sなどである。propylthiouracilとtyradin Sには论茸奶册拉はない。melcozoleに簇しては、论茸奶册拉はあるものの、呵夺の鼠桂ではヒトでの号瘩妨拉に簇しては铜罢な汗はないといわれている。
2≥3ˉ光プロラクチン缝旧
浆捶萎缓吹荚の腆15◇に千められる。励哼拉光プロラクチン缝旧も雇胃して、悼わしい箕はTRH testも雇胃する。THR testでは、砷操稿15尸でプロラクチン猛70ng/ml笆惧を哇拉とする。姑觉粒怠墙と簇息が动いので钎勘面も崔めて尉荚を斧ながら迹闻することが司ましい。布库挛粒硷が赂哼する眷圭は蔷嘲彩に巴完する。迹闻としてはパ〖ロデルやテルロンの抨涂を乖う。布库挛粒硷がある眷圭、缄窖涟にパ〖ロデルを抨涂すると缄窖がやりにくくなるので、蔷嘲彩と陵锰して缄窖の努炳を浮皮したうえで抨涂を疯年する。また、碰脸羹篮坷挑などの甥侯脱による挑恨拉光プロラクチン缝旧は容年しておく。
2≥4ˉ搏挛怠墙稍链
光补袋の面粗でプロゲステロン猛が10ng/ml踏塔なら迹闻の滦据となる。搏挛ホルモン沸庚または沸绱抨涂やhCG囤庙にて输郊する。ただし、搏挛怠墙稍链が靠に萎缓を兼き弹こすかに簇しては、容年弄な鼠桂もある。
2≥5ˉ劈洽陕
鄂盛箕缝劈猛が光い眷圭は75gGTT∈ぶどう劈砷操浮汉∷を乖う。钎勘介袋にコントロ〖ルできていないと论基瘩妨を苞き弹こす材墙拉があるので、コントロ〖ルがついてから钎勘を钓材する。悸狠の浆捶萎缓吹荚での劈洽陕の裳刨は你い。
2≥6ˉ灰弟妨轮佰撅
灰弟婉瓷陇逼にて灰弟瘩妨、灰弟囤拣、Asherman旧铬凡などの铜痰を斧る。灰弟柒剐の妨轮が脚妥なので、バル〖ン恕でなく、榆瓷を脱いて陇逼することが司ましい。佰撅と蛔われる雹逼が评られた箕は、涩妥に炳じて灰弟独浮汉を卉乖する。また面持灰弟を列逞灰弟の急侍は灰弟柒剐の浮汉では氦岂なので、亩不侨们霖恕、MRIや盛剐独にて灰弟の嘲妨を囱弧し、壳们する。改」の妨轮佰撅の镍刨にもよるが、办忍弄に面持灰弟の萎缓唯が呵も光く、帽逞、列逞、脚剩、递觉灰弟霹がそれに鲁く。灰弟瘩妨の迹闻としては灰弟妨喇窖が努炳となり、Strassmann, Jones&Jones, Tompkinsなどの倡盛缄窖やResectoscopeを脱いた沸绱缄窖(TCR;trans cervial resection)が乖われる。TCRは面持灰弟眷圭に铜脱であるが、灰弟傈功の错副があり、盛剐独での雌浑が涩妥で较锡を妥するため、悸卉できる卉肋は嘎られるという风爬がある。
2≥7ˉ厉咖挛佰撅
谨拉娄の厉咖挛佰撅における妄侠弄萎缓唯はロバ〖トソン啪郝で4/6(67%)、陵高啪郝で2/4(50%)である。モザイクはその孺唯によって萎缓唯は佰なる。いうまでもなく迹闻は稍材墙であるので、妄侠弄萎缓唯などに答づいたカウンセリングを乖う。
3ˉ稍伴旧尸填における糠しい车前
呵夺10钳のあいだに、稍伴旧の糠しい付傍や迹闻が斧叫されてきた。驴くは栏浚倘敝、缝闭杜盖池の渴殊によるものである。栏浚倘敝の挝拌ではTh1とTh2のバランスが束蝉することにより萎缓が弹きるという糠しく、かつ胎蜗弄な簿棱が呵夺庙誊されている。また、缝闭杜盖の挝拌では、钩リン婚剂钩挛旧铬凡を介めとしたthrombophilia∈缝莉妨喇饭羹∷と稍伴旧との簇犯が汤らかになってきた。ここでは、それらの车前について疽拆する。
3≥1ˉTh1/Th2バランス
论基は熟挛にとって染尸は票硷败浚室であると雇えることができるが、钎勘面は雕冷瓤炳が弹きて萎缓に魂らないような、部らかの松告怠菇が漂いていると雇えられる。夺钳、倘敝池弄钎勘拜积怠菇としてTh1/Th2バランスが庙誊されている。それによると、熟挛が论基を佰湿として雕冷することなく、钎勘が拜积されるのは嘿甩拉倘敝を皇るCD4≤T helper(Th)1嘿甩が你布し、钩挛缓栏を皇るTh2嘿甩怠墙が卸渴するためと雇えられている。
浆捶萎缓の倘敝池弄付傍としては、钩リン婚剂钩挛など极甘钩挛によるものと、隆达败竣の雕冷瓤炳に洁じた怠进が雇えられ、どちらもTh1/Th2 バランスの撬镁が绩憾されている。すなわち、Th1/Th2バランスがTh1の数へ饭けば、熟挛は论基を佰湿として千急し、雕冷瓤炳が弹き、萎缓する材墙拉がある。また、册娟にTh2の数へ饭くと、海刨は钩挛缓栏が拦んになり、钩リン婚剂钩挛などの极甘钩挛が缓栏され、萎缓を苞き弹こす材墙拉がある。SLEなどの极甘倘敝祭吹が、钎勘尸授をきっかけに券旧したり笼碍するのも、钎勘によりTh1/Th2 バランスがTh2の数へ饭くことがきっかけとも雇えらえる。(Th1/Th2に簇しては踏だ甫垫檬超にあり、澎长络の稍伴嘲丸においても、办忍浮汉灌誊には崔まれていないとのこと。∷
3≥2ˉthrombophlia
缝莉旧の付傍となり评る答撩祭吹があると、 pregnancy loss のリスクが光くなるというのは件梦の祸悸である。瓤牲钎勘介袋萎缓吹荚において缝闭杜盖废の浮瑚を卉乖したところ、钩リン婚剂钩挛と妈12傍灰风顺旧が2络付傍として赦かび惧がってきた。 钩リン婚剂钩挛の驴くは骄丸より庙誊されてきた钩カルジオリピン钩挛やル〖プスアンチコアグラントよりはむしろ·キニノ办ゲンを千急する钩フォスファチジルエタノ≥ルァミン钩挛が驴い。キニノ〖ゲンも妈12傍灰も、カリクレイン≥キニン废の昧球であり、俐拖废に脚妥な舔充を遍じている。したがって、これらに滦する钩挛が赂哼するなどして宠拉が你布するとカリクレイン办キニン废の撬镁による俐拖废你布が栏じ、缝莉や萎缓の付傍と喇り评る。なお、钩フォスファチジルエタノ≥ルァミン钩挛は、SRLで卢年材墙である。
钎勘稿袋に灰弟柒论基秽舜を弹こすタイブの稍伴旧凡で缝闭杜盖废を浮瑚すると、プロテインS风顺、钩カルジオリピン钩挛、妈5傍灰Leiden mutationなどが risk factorとして刁げられた。また、呵夺光ホモシステイン缝旧と缝莉旧の簇犯が庙誊されており、その付傍の办つとして methylenetetrahydrofolate reductase(MTHFR)geneの C677T mutation(ホモシステイン洛颊に簇涂する冠燎の677戎誊の颁帕灰の仆脸恃佰∷が刁げられているが、このC677T mutationと惧淡のrisk factorの圭驶旧毋も驴く、钎勘面に驼焕の涩妥拉が笼すこともあって、そのような旧毋では驼焕の沸庚垒艰が传められている。
4ˉ稍伴旧の尸填における呵夺のトピックス
4≥1ˉ倘敝闻恕
论基は熟挛にとって染尸は票硷败竣室であると雇えることができるが、钎勘面は雕冷瓤炳が弹きて萎缓に魂らないような、部らかの松告怠菇が漂いていると雇えられる。そして、この钎勘拜积怠菇のバランスが束れ、萎缓に魂るようなタイプの 稍伴旧が赂哼する材墙拉が绩憾されてきた。すなわち、Th1/Th2バランスがTh1に饭いた觉轮と鳞年される。しかしながら、论茸という豺硕池弄俱噬の赂哼や 泼检な柒尸如茨董、サイトカインの簇涂など、钎勘には隆达败竣とは佰なるファクタ办も驴く、隆达败竣と票屯に胺うことはできない。 隆达败竣において、败竣された隆达が雕冷されずに栏缅するには、球缝靛の缝闭房であるHLAの努圭が脚妥である。票屯に、钎勘拜积においても勺韶粗のHLAの办米、稍办米が脚妥なのではないかという簿棱が办坤を慎笥し、勺韶粗のHLAの努圭眶で陵拉が紊いとか碍いとか冉年し、陵拉の碍い旧毋には勺リンパ靛を脱いた倘敝闻恕が铜跟であるとされた。しかしながら、その稿の浮皮により、海ではHLAの努圭眶と萎缓との陵簇簇犯は容年された。海では倘敝闻恕は、紧浮汉卉乖しても佰撅の斧い叫されない付傍稍汤浆捶萎缓 ∈2搀の萎缓贷饼は努炳とならない∷で、钩乘钩挛や钩リン婚剂钩挛などの极甘钩挛を积たない旧毋を滦据に、努炳を康脚に浮皮したうえで卉乖されている。侯脱怠进としては、Th1/Th2バランスをTh2の数へ困赖すると雇えられている。甥侯脱も鼠桂されているので、奥白に倘敝闻恕を宛脱することは康むべきである。
4≥2ˉ钩リン婚剂钩挛
钩リン婚剂钩挛とは·リン婚剂に滦する极甘钩挛であり、恶挛弄には排丹弄雹拉のリン婚剂∈カルジオリピン、フォスファチジルセリン、フォスファチジルグリセロ〖ル、フォスファチジルイノシト〖ル、フォスファチジン焕など∷や·排丹弄面拉のリン婚剂∈フォスファチジルエタノ≥ルアミン、フォスファチジルコリン∷に滦する钩挛であると雇えられていた。
钩リン婚剂钩挛と办咐でいっても、その悸挛は悸に剩花であり、それが钩リン婚剂钩挛の妄豺を氦岂にしている。钩リン婚剂钩挛という叹涟がまず疙豺を栏む富であり、骄丸は叹涟どおりリン婚剂を千急する钩挛であると蛔われてきたが、呵夺、その驴くは、悸はリン婚剂そのものを千急する钩挛ではなく、リン婚剂に冯圭する缝搦昧球に滦する钩挛であるということが尸かってきた。呵介に券斧された钩付は、β2-glycoproteinI∈β2GPI) であり、肌いで、プロトロンビンが鼠桂された。これらは、カルジオリピンやフォスファチジルセリンなど、排丹弄雹拉のリン婚剂に滦する钩挛の滦炳钩付である。その稿われわれは、面拉のリン婚剂であるフォスファチジルェタノ≥ルアミンに滦する钩挛も票屯にリン婚剂冯圭昧球を千急することを券斧し、それがキニノ≥ゲンであることを票年した。 このように、钩リン婚剂钩挛といっても悸はまったく佰なる钩挛の另疚であり、鼎奶爬はリン婚剂に冯圭する昧球を千急するということだけである。したがって、それぞれの陕付拉およびその怠进は佰なると雇えられる。
夺钳、钩リン婚剂钩挛と瓤牲萎缓、瓤牲缝莉旧、缝井饶负警旧との簇犯は弓く梦られており、钩リン婚剂钩挛旧铬凡と疚され、庙誊を歪びている。钩リン婚剂钩挛旧铬凡は、簇息する链咳祭吹をもたないprimary钩リン婚剂钩挛旧铬凡と、SLEやその戮の绫付陕を燃うsecondary钩リン婚剂钩挛旧铬凡に尸けられる。钎勘に簇しては、面袋笆惯の灰弟柒论基秽舜がもっとも钩リン婚剂钩挛に泼魔弄である。论茸の缝莉が付傍といわれているが、傍蔡簇犯はいまだ稍汤である。また、钎勘介袋の瓤牲萎缓も钩リン婚剂钩挛と簇犯している。
迹闻としては·你脱翁ァスピリン闻恕やへパリン闻恕が弓く乖われている。また、旧毋によってはプレドニゾロンが抨涂されることもある。拒しくは戮蛊を徊救されたい。
钩リン婚剂钩挛旧铬凡は呵夺润撅に庙誊されている尸填であり、肌」と糠しい钩挛が券斧され、迹闻恕も澄惟されつつある。浮汉恕の澄惟により、海まで付傍稍汤とされていた稍伴旧の驴くが迹闻材墙になることが袋略される。
おわりに
笆惧车棱したように、稍伴旧の尸填は驴尸に柒彩弄であり、逄泰な壳们、迹闻が稍材风である。呵夺では付傍稍汤稍伴旧の裳刨も螟汤に负警し、 驴くの吹荚が痰祸乐ちゃんを竖いて锣薄していくようになった。しかしながら、附洛の乘踩虏步による攫鼠稍颅もあり、办刨や企刨の萎缓で考癸な篮坷弄虑封を减け、干惟している勺韶も驴い。萎缓や稍伴旧についての攫鼠を办霖家柴に弓めるとともに、稍伴旧の漓嚏嘲丸では若迢弄な渴殊により、驴くの稍伴旧の吹荚が迹闻材墙であるという祸悸に吹荚も缓韶客彩板も妄豺を考めたい。
|
 |
2010.05.22 Saturday
 |
|
钎勘拜积と极甘钩挛
≮徊雇矢弗≯
MBL 极甘倘敝レポ〖ト No.29 Aug.2002より
钎勘拜积と极甘钩挛
澎长络池板池婶熟灰栏伴池废缓韶客彩池婶嚏
岿 接未、艘填贡底 庙∷滥机は讳smileが裁僧した婶尸です。
--------------------------------------------------------------------------------
1. 浆捶萎缓、稍伴旧における倘敝ˇ缝闭杜盖池の疤弥烧け
笆涟よりSLEをはじめとする极甘倘敝祭吹の吹荚にpregnancy lossが驴いことが梦られ、熟挛の倘敝墙の佰撅が钎勘拜积に俱巢を弹こす材墙拉が回纽されてきた。呵夺になって、それが钩リン婚剂钩挛という极甘钩挛によって兼き弹こされるという棱が庙誊されるようになり、钩リン婚剂钩挛と簇息する稍伴旧、缝莉旧をまとめて钩リン婚剂钩挛旧铬凡と疚し、弓く千梦されるようになった∈山1∷。稍伴旧とならんで缝莉旧がその旧铬凡の壳们答洁捌1)に误刁されたということは、稍伴旧の陕傍として倘敝だけではなく、倘敝ˇ缝闭杜盖池弄怠进が赂哼する材墙拉が绩憾されたことになる。また办数で、笆涟より缝莉饭羹のある吹荚に论茸缝莉によると蛔われるpregnancy lossが驴いことも回纽されており、夺钳、缝莉拉燎傍∈thrombophilia∷と稍伴旧の簇犯も豺汤されつつある。thrombophiliaには黎欧弄缝莉饭羹を绩す祭吹と、稿欧弄な祭吹がある。稿欧弄thrombophiliaの洛山弄なものは钩リン婚剂钩挛旧铬凡であり、黎欧弄thrombophiliaの面には、アンチトロンビン、プロテインC、プロテインSなどの钩杜盖傍灰の黎欧拉风顺旧や、宠拉步プロテインCに滦して鸟钩拉を绩す妈5傍灰Leiden mutationなどがある。
夺钳、フランスのグル〖プ(NOHA; The Nimes Obstetricians and Haematologists)が稍伴旧と缝闭杜盖の簇息について络惮滔な拇汉を乖い、督蹋考い冯蔡を券山している(NOHA study)2,3)。これによると、钎勘介袋萎缓を帆り手しているタイプの稍伴旧と、钎勘稿袋のfetal lossを弹こすタイプの稍伴旧では、その缝闭杜盖佰撅の饭羹が佰なる。
钎勘介袋萎缓を帆り手すタイプの稍伴旧では俐拖废の你布が驴く斧られ∈腆40◇∷、その柒推は肩にplasminogen activator inhibitor 1 (PAI)宠拉卸渴であった。恶挛弄には、妈12傍灰风顺旧∈9.4◇∷と钩リン婚剂钩挛∈7.4◇∷が萎缓の2络risk factorとして鼠桂されており、叉」の稍伴旧嘲丸でも票屯の冯蔡が评られている。妈12傍灰はカリクレイン-キニン废の办镑であり∈哭1∷、俐拖废に脚妥な舔充を蔡たしている。したがって、妈12傍灰の风顺は俐拖废の你布を兼き弹こし、缝莉旧、萎缓の付傍となり评る4)。また、钩リン婚剂钩挛に簇する呵夺のデ〖タによると、钎勘介袋萎缓を帆り手すタイプの稍伴旧凡では钩フォスファチジルエタノ〖ルアミン钩挛∈钩PE钩挛∷が驴く斧い叫され、その驴くはキニノ〖ゲンを千急するタイプの钩PE钩挛であった5-7)。キニノ〖ゲンもまた妈12傍灰と票屯カリクレイン-キニン废の昧球であり、それに滦する极甘钩挛が赂哼すると俐拖废を你布させる材墙拉がある。笆惧をまとめると、钎勘介袋萎缓を帆り手すタイプの稍伴旧の缝闭杜盖池弄泼魔は俐拖废の你布とまとめる祸ができる。
これに滦して钎勘稿袋のfetal lossを弹こすタイプの稍伴旧では、钩リン婚剂钩挛、プロテインS风顺旧、妈5傍灰Leiden mutationがリスクファクタ〖として刁げられた3)。钩リン婚剂钩挛の陕付拉は海だ稍汤の爬が驴いが、钩カルジオリピン钩挛はプロテインS、プロテインC沸烯を了巢するという棱もあり、钎勘稿袋のfetal lossを弹こすタイプの稍伴旧の缝闭杜盖池弄泼魔は、トロンボモジュリン】プロテインC】プロテインS】妈5傍灰废の撬镁とまとめることが叫丸るかもしれない。ただし、泣塑では海のところ妈5傍灰Leiden mutationの鼠桂は痰い。
山1 钩リン婚剂钩挛旧铬凡壳们答洁捌∈1998〃互粟Criteria∷
巫静疥斧¨
缝莉旧¨ 1搀またはそれ笆惧の
ˇ瓢坍缝莉
ˇ琅坍缝莉
ˇ井缝瓷の缝莉旧∈寥骏、隆达を啼わない∷
钎勘の佰撅¨
ˇ3搀笆惧の息鲁した付傍稍汤の10降踏塔の萎缓∈豺硕池弄、颁帕弄、柒尸如池弄付傍を近く∷
ˇ1搀笆惧の论基妨轮佰撅のない10降笆惧の付傍稍汤灰弟柒论基秽舜
ˇ1搀笆惧の糠栏基妨轮佰撅のない34降笆布の脚旧钎勘面魄旧または脚旧论茸怠墙稍链に簇息した玲缓
浮汉疥斧¨
钩カルジオリピン钩挛
ˇIgGまたはIgM
ˇ面、光钩挛擦
ˇ6降粗笆惧の粗持をあけて、2搀笆惧哇拉
ˇβ2-glycoprotein I 巴赂拉钩カルジオリピン钩挛を浮叫し评る筛洁步されたELISAで卢年
ル〖プスアンチコアグラント
ˇ6降粗笆惧の粗持をあけて、2搀笆惧哇拉
ˇInternational Society on Thrombosis and Hemostasisのガイドラインに骄って浮叫
巫静疥斧が1つ笆惧、浮汉疥斧が1つ笆惧赂哼した眷圭、钩リン婚剂钩挛旧铬凡と壳们する
2. 钩リン婚剂钩挛の驴屯拉
夺钳、钩リン婚剂钩挛と稍伴旧との簇犯が庙誊を歪びている。钩リン婚剂钩挛とはリン婚剂に滦する极甘钩挛であり、恶挛弄には排丹弄雹拉のリン婚剂∈カルジオリピン、フォスファチジルセリン、フォスファチジルグリセロ〖ル、フォスファチジルイノシト〖ル、フォスファチジン焕∷や、排丹弄面拉のリン婚剂∈フォスファチジルエタノ〖ルアミン、フォスファチジルコリン∷に滦する钩挛である。
悟凰弄には、钩リン婚剂钩挛は沁魄缝蓝瓤炳哇拉として浮叫されてきた。沁魄缝蓝瓤炳では、钩付としてカルジオリピンが蝗脱されており、したがって哇拉とはカルジオリピンに滦する钩挛の赂哼を绩している。沁魄ではないのに钩カルジオリピン钩挛をもつ吹荚の眷圭、沁魄缝蓝瓤炳の栏湿池弄刀哇拉として钩リン婚剂钩挛が浮叫された条である。钩リン婚剂钩挛は悟凰弄に沁魄瓤炳刀哇拉として券斧されたため、钩カルジオリピン钩挛が呵も铜叹である。しかし、悸狠には嘿甩遂リン婚剂の菇喇喇尸にカルジオリピンは赂哼しない∈哭2臼维∷。cardio∈看隆の∷-lipin∈婚剂∷という叹涟の奶りカルジオリピンは看隆に谁少に赂哼し、铜乘嘿甩ではミトコンドリアの柒娄にのみ赂哼する。嘿甩遂の菇喇喇尸としての雹拉操排リン婚剂は、フォスファチジルセリン∈PS)とファオスファチジルイノシト〖ルであるが、孺秤弄警ない。むしろ面拉操排リン婚剂が肩妥な嘿甩遂の菇喇喇尸であり、フォスファチジルエタノ〖ルアミン(PE)やフォスファチジルコリン(PC)、スフィンゴミエリン(SM)がある∈哭2∷。嘿甩は宠拉步されるとその嘿甩遂リン婚剂の菇喇を恃步させる8)。すなわち琅贿袋では面拉操排が肩に嘿甩遂嘲娄に赂哼するが、宠拉步すると雹拉操排が嘿甩遂嘲娄に败瓢する∈哭2∷。したがって、雹拉操排リン婚剂に滦する钩挛が琅贿袋の缝井饶や缝瓷柒乳嘿甩を千急し、宠拉步させるということは雇え岂い。
钩リン婚剂钩挛と办咐で咐っても、その悸挛は帽姐ではない。骄丸は叹涟どおりリン婚剂を千急する钩挛であると蛔われてきたが、呵夺、陕付拉のある钩挛の驴くは、悸はリン婚剂そのものを千急する钩挛ではなく、リン婚剂に冯圭する缝搦昧球に滦する钩挛であるということが尸かってきた。办戎呵介に券斧された钩付は、β2-glycoprotein I∈β2GPI)であり、碰介はコファクタ〖と疚されたが、その稿は祸悸惧の钩カルジオリピン钩挛の誊筛钩付ということでコンセンサスが评られている。肌いで、プロトロンビンが鼠桂された。これらは、カルジオリピンやフォスファチジルセリンなど、排丹弄雹拉のリン婚剂に滦する钩挛の滦炳钩付である9-12)。その稿叉」は、面拉のリン婚剂であるフォスファチジルエタノ〖ルアミンに滦する钩挛も票屯にリン婚剂冯圭昧球を千急することを券斧し、それがキニノ〖ゲンであることを票年した7)。したがって、阜泰にいえばこれらの钩挛を钩リン婚剂钩挛と钙ぶのは疙りであり、それぞれ钩β2GPI钩挛、钩プロトロンビン钩挛、钩キニノ〖ゲン钩挛などと钙ぶべきである。しかしながら、悟凰弄に钩リン婚剂钩挛と钙ばれていたために、附哼もそのままになっている。
钩カルジオリピン钩挛をELISA恕で浮叫する狠に、倘敝グロブリンの润泼佰弄冯圭を娃扩するためにウシ缝蓝を裁えるのが办忍弄であるが、このウシ缝蓝面にβ2GPIを幌めとしたリン婚剂冯圭昧球が崔まれており、钩カルジオリピン钩挛を浮叫したつもりでも、悸狠はカルジオリピンに冯圭したβ2GPIを千急する钩挛を浮叫していたわけである。しかしながら、驴くの疥扳∪钩カルジオリピン钩挛∩はβ2GPIが帽迫で赂哼した眷圭は千急せず、カルジオリピンに冯圭して惟挛菇陇の恃步をおこして钩付拉の恃步したβ2GPIしか千急しないことから、∪钩カルジオリピン钩挛∩の浮叫には巴脸としてカルジオリピンの赂哼が涩寇であるために、钩β2GPI钩挛とは猖叹されずに海泣に魂っているわけである。ちなみに、沁魄吹荚のもつ钩カルジオリピン钩挛はカルジオリピンそのものを千急する钩挛であり、缝莉旧などの陕付拉は鼠桂されていない。この屯な、塑碰の钩カルジオリピン钩挛はβ2GPI润巴赂拉钩カルジオリピン钩挛と钙ばれ、β2GPIを千急する钩カルジオリピン钩挛∈β2GPI巴赂拉钩カルジオリピン钩挛∷と惰侍しているのが附觉である。
叉」が鼠桂した、キニノ〖ゲンを千急する钩フォスファチジルエタノ〖ルアミン钩挛∈钩PE钩挛∷の眷圭も票屯であり、钩PE钩挛はカルジオリピン∈CL∷、フォスファチジルセリン∈PS∷、フォスファチジルコリン∈PC∷など、戮のリン婚剂と冯圭したキニノ〖ゲンや、フリ〖のキニノ〖ゲンを千急しないが、PEに冯圭したキニノ〖ゲンだけを千急する∈哭3臼维∷13)。これは、キニノ〖ゲンがPEと冯圭すると、泼佰弄な惟挛菇陇の恃步が栏じ、糠しいエピト〖プがキニノ〖ゲン惧に叫附し、それを钩PE钩挛が千急するという祸を罢蹋する。したがって、帽姐に钩キニノ〖ゲン钩挛と钙べず、キニノ〖ゲン巴赂拉钩PE钩挛と钙んでいるのが附觉である。
このように、钩リン婚剂钩挛といっても悸は链く佰なる缝搦昧球を千急する钩挛の另疚であり、鼎奶爬はリン婚剂に冯圭する昧球を千急するということだけである。したがって、それぞれの陕付拉は千急するリン婚剂冯圭昧球によって佰なると雇えられる。
3. キニノ〖ゲンを千急する钩リン婚剂钩挛
钩カルジオリピン钩挛やル〖プスアンチコアグラントに泼魔弄なのは、钎勘面袋笆惯の灰弟柒论基秽舜である。しかしながら、巫静で办戎驴く斧られるのは钎勘介袋萎缓を帆り手す稍伴旧であり、そのような吹荚に滦して钩カルジオリピン钩挛やル〖プスアンチコアグラントを浮汉しても哇拉にでることは袋略するほどは驴くない。叉」は、钎勘10降踏塔の萎缓を帆り手す瓤牲介袋萎缓吹荚139客に滦して、钩リン婚剂钩挛のスクリ〖ニングを卉乖したところ、雹拉操排リン婚剂を千急する钩カルジオリピン钩挛、钩フォスファチジルセリン钩挛、ル〖プスアンチコアグラントに簇しては、吹荚凡と赖撅滦救凡で哇拉唯に汗を千めなかったが、钩PE钩挛はIgGが20.1◇、IgMが12.2◇、IgAが1.4◇の哇拉唯であり、赖撅滦救凡と孺秤して琵纷池弄に铜罢(p=0.0002)であった5)。したがって、瓤牲介袋萎缓吹荚にもっとも驴く斧られる钩リン婚剂钩挛は钩PE钩挛であるという冯侠に茫した。この祸は叉」が1999钳に券山し、2000钳になってフランスのGrisらによって票屯の冯蔡が鼠桂された6)。さらに、稍伴旧吹荚の积つPE冯圭昧球巴赂拉钩PE钩挛の90.5◇はキニノ〖ゲンを千急する祸が汤らかになった5)。また、钩PE钩挛と萎缓だけでなく、钩PE钩挛と缝莉旧との簇犯も鼠桂されている14-18)。
さらに钩PE钩挛がキニノ〖ゲンのどの婶疤を千急しているのか、圭喇ペプチドを脱いてepitope mappingを乖ったところ、腆70◇の钩PE钩挛は、キニノ〖ゲン、ドメイン3のLeu331-Met357 (LDC 27)を千急する祸が汤らかになった19)。さらに、LDC27を2つに尸け、Cys333-Lys345 (CNA13)とIle346-Met357 (IYP12)を脱いて浮皮したところ、Cys333-Lys345 (CNA13)のみを千急した。
LDC27 LDCNAEVYVVPWEKKIYPTVNCQPLGM
CNA13 CNAEVYVVPWEKK
IYP12 IYPTVNCQPLGM
この婶疤は、cystein proteinase inhibitorであるキニノ〖ゲンが缝井饶惧のcystein proteinaseであるcalpainに冯圭し、缝井饶宠拉步を娃扩している婶疤と办米する∈哭4∷20)。骄って、钩PE钩挛が冯圭することによりcalpainに冯圭できなくなり、キニノ〖ゲンのcystein proteinase inhibitor宠拉が了巢されると雇えられ、钩PE钩挛のカリクレイン-キニン废を拆した陕付拉を动く绩憾している。
さらに叉」は、钩PE钩挛がキニノ〖ゲンを千急する祸により、その缝井饶宠拉步を娃扩する侯脱を了巢し、缝莉の付傍となり评るかに簇して、in vitroの浮皮を乖った。キニノ〖ゲンを千急する钩PE钩挛IgGと、滦救としてキニノ〖ゲンを千急しない钩PE钩挛IgGをresting 缝井饶に裁え、トロンビンで簧枫したところ、キニノ〖ゲンを千急する钩PE钩挛IgGを裁えた缝井饶に螟汤な缝井饶杜礁墙の卸渴が囱弧された∈哭5臼维∷21,22)。
4. 妈12傍灰に滦する极甘钩挛
夺钳、フランスのグル〖プ(NOHA; The Nimes Obstetricians and Haematologists)が500客の付傍稍汤钎勘介袋瓤牲萎缓吹荚に滦して缝闭杜盖佰撅の铜痰について络惮滔な拇汉を乖い、督蹋考い冯蔡を券山している(NOHA study)2)。これによると、钎勘介袋萎缓を帆り手すタイプの稍伴旧では俐拖废の你布が驴く斧られ∈腆40◇∷、その柒推は肩にplasminogen activator inhibitor 1 (PAI)宠拉卸渴であった。恶挛弄には、妈12傍灰风顺旧∈9.4◇∷と钩リン婚剂钩挛∈7.4◇∷が2络错副傍灰として鼠桂されており、叉」の稍伴旧嘲丸でも票屯の冯蔡が评られている。さらに、その稿钩リン婚剂钩挛の柒条に簇する浮皮が票じグル〖プにより乖われ、叉 Xの稍伴旧嘲丸と票屯、钩PE钩挛が呵も光裳刨に斧られたと鼠桂されている。
さて、钩PE钩挛、すなわちキニノ〖ゲンを千急する钩挛とならんで、妈12傍灰风顺旧が光裳刨に斧られた祸は润撅に督蹋考い。なぜならば、キニノ〖ゲンも妈12傍灰も票じカリクレイン-キニン废、またはplasma contact systemの昧球であるからである。
妈12傍灰风顺旧が瓤牲缝莉旧の吹荚に驴いということは笆涟より梦られていた。瓤牲瓢坍缝莉または看囤辜荷吹荚の20◇、瓤牲琅坍缝莉旧吹荚の8◇に妈12傍灰风顺旧が赂哼すると鼠桂されている23)。妈12傍灰风顺旧における缝莉妨喇の付傍として、ブラジキニン缓栏が负警することにより缝瓷柒乳嘿甩からのtissue plasminogen activator (tPA)の尸如が负警するためではないかと夸卢されている24)。そして、10钳镍涟より妈12傍灰风顺旧と瓤牲萎缓との簇犯が鼠桂されるようになった25)。
叉」の稍伴旧嘲丸においては、191客の稍伴旧吹荚をスクリ〖ニングしたところ、34客(17.8%)が妈12傍灰宠拉60◇踏塔であった。办数、赖撅滦救凡60客面妈12傍灰宠拉60◇踏塔であったのは1客であった。润撅に督蹋考い祸に、妈12傍灰风顺旧吹荚34客面18客∈52.9◇∷が部らかの极甘钩挛哇拉∈肩に钩リン婚剂钩挛と钩乘钩挛∷であり、13客∈38.2◇∷は钩リン婚剂钩挛哇拉であった。このことより、妈12傍灰风顺には极甘钩挛が簇涂している祸が动く绩憾された。
呵夺になって、钩リン婚剂钩挛哇拉吹荚に妈12傍灰风顺旧が光裳刨に赂哼すると咐う鼠桂がされた26)。また、妈12傍灰に滦する极甘钩挛が赂哼する祸により、倘敝剩圭挛が妨喇され、妈12傍灰风顺旧が弹こるのではないかという簿棱が捏晶された。その稿、钩リン婚剂钩挛哇拉吹荚において、妈12傍灰に滦する极甘钩挛の赂哼が鼠桂された27)。肌いで叉」も、妈12傍灰风顺稍伴旧吹荚において妈12傍灰に滦する极甘钩挛の赂哼を鼠桂した28,29)。妈12傍灰は钩リン婚剂钩挛哇拉吹荚の积つ极甘钩挛の千急する钩付のリストに裁えるべきかもしれない。
5. 柒傍拉杜盖废は栏挛柒には赂哼しない
カリクレイン-キニン废は、妈12傍灰、プレカリクレイン、キニノ〖ゲンの3つの缝搦昧球より喇り惟っている∈哭1∷。これらの昧球はまた、plasma contact systemを菇喇する昧球でもある∈哭6∷。すなわち、これらの昧球が雹拉操排の山烫に礁圭することにより、柒傍废缝闭杜盖カスケ〖ドが倡幌される条である。これらの昧球が风禄すると、活赋瓷柒では缝闭は杜盖せず、aPTTは变墓する。しかしながら、栏挛柒では叫缝饭羹は斧られず、嫡に缝莉旧の错副傍灰となることが梦られている。つまり、柒傍废缝闭杜盖カスケ〖ド(contact factor pathway)は活赋瓷の面では赂哼しても、栏挛柒ではごく办婶の毋嘲を近いて赂哼しないということが呵夺になって尸かってきたのである30)。
そもそも柒傍废の缝闭杜盖というのは、缝闭がガラス山烫に儡卡することにより券斧され、1958钳にMargolisらによって鼠桂された31)。その稿、kaolin、ellagic acid、dextran sulfateなどもcontact activationを苞き弹こすことが鼠桂された32)。しかしながら、これらの湿剂は栏挛柒には赂哼しないわけで、栏挛柒でcontact activationを苞き弹こしている雹拉操排の山烫というのは部であるか稍汤であった。コラ〖ゲンが苞き弹こしていると墓い粗雇えられてきたが、呵夺になって容年された32)。また、撬镁した缝瓷柒乳嘿甩の山烫に溪叫した答撵遂がそうであろうと咐う棱もあるが、踏だ沮汤されていない。停办栏挛柒で柒傍废缝闭杜盖を苞き弹こす祸が沮汤されているものはエンドトキシンである33-35)。しかしながら、これはseptic shockにおける柒傍废缝闭杜盖しか棱汤できない。冯渡、冯侠として栏挛柒にはcontact activationを苞き弹こすような栏妄弄雹拉操排の山烫は赂哼せず、悸狠はcontact proteinは雹拉操排の山烫ではなく缝瓷柒乳嘿甩惧に礁圭しており、涩ずしも栏挛柒ではcontact activationを苞き弹こすために雹拉操排の山烫は涩妥ないということが汤らかになってきた4)。
骄って、リン婚剂という雹拉操排の湿剂を裁える祸により活赋瓷柒で柒傍废缝闭杜盖を苞き弹こして杜盖箕粗を卢年する浮汉であるaPTTと、栏挛柒で弹きている瓤炳は佰なる条である。毋えば、妈ˇ傍灰(Hageman factor)の黎欧拉风禄旧吹荚であるJohn Hagemanや、キニノ〖ゲンの黎欧拉风禄旧吹荚であるMayme Williams (Williams trait)は尉荚とも叫缝饭羹ではなく、瓤滦の琴荷莉旧で秽舜したのは铜叹な厦である。また、ル〖プスアンチコアグラントは活赋瓷柒ではaPTTを变墓させるが、栏挛柒では缝莉旧を苞き弹こすという祸も、柒傍废缝闭杜盖废が栏挛柒ではそのまま奶脱しない祸を沮汤している。
6. カリクレイン-キニン废と钎勘
谨拉の栏浚废は、挛柒で2戎誊にキニノ〖ゲンおよびその洛颊缓湿の谁少な婶疤である。ラットでは、称隆达のキニノ〖ゲンの腔刨は、缝搦12.2μg/ml、灰弟10.9μg/ml、次隆0.4μg/ml、空隆1.2μg/mlと鼠桂されている36)。また、栏浚达の寥骏および缝搦面のキニノ〖ゲンの腔刨は、怯婉、钎勘、叫缓で恃瓢すると鼠桂されている36,37)。
カリクレイン-キニン废は论基、论茸の缝瓷に赂哼していることが呵夺汤らかになってきている38,39)。论茸の络きな缝瓷や缌掠ではなく、灏逃の逃嘿缝瓷柒乳嘿甩にキニノ〖ゲンやプレカリクレイン、カリクレインが赂哼する祸が鼠桂されており40)、キニンが论茸の逃嘿缝瓷に嘎渡して缓栏されていることが绩憾されている41)。キニンは钩杜盖、俐拖楼渴侯脱だけでなく、缝萎を笼裁させるなどの栏湿池弄宠拉をもったペプチドであり、论茸柒で庶叫され、论茸の缝萎や洛颊缓湿の沸论茸廷流などを拇泪する脚妥な舔充を么っている材墙拉が回纽されている。カリクレイン-キニン废は、链咳の缝闭杜盖、俐拖废のみならず、泼に栏浚に润撅に脚妥な疤弥を狸めていると雇えられる。
呵夺、カリクレイン-キニン废の昧球の风顺と瓤牲萎缓との簇犯が鼠桂されている。また、カリクレイン-キニン废昧球に滦する极甘钩挛と瓤牲萎缓との簇犯も鼠桂されている42,43)。カリクレイン-キニン废は、钎勘拜积に脚妥な舔充を蔡たしているので、その撬镁は萎缓に木冯するのかもしれない。
7. おわりに
Utero-placental unitにおいて、倘敝と缝闭杜盖废は钎勘拜积怠菇の面で润撅に脚妥な疤弥を狸めている。SLEなどの答撩祭吹を燃わない付券拉钩リン婚剂钩挛旧铬凡における稍伴旧の迹闻としては、骄丸のステロイドを脱いた倘敝娃扩闻恕は甥侯脱が驴くて肌妈に乖われなくなり、それに洛わって钩缝井饶闻恕である你脱翁アスピリン闻恕や、钩杜盖闻恕であるヘパリン闻恕がfirst choiceとして艰り掐れられ、润撅に跟蔡を刁げている。しかしながら、このような杜盖废に滦する迹闻が弓く乖われるようになったにも簇わらず、栏浚板池における缝闭杜盖弄アプロ〖チは海まであまりされていなかった。塑蛊では倘敝池のみならず、缝闭杜盖废およびカリクレイン-キニン废と倘敝の簇わりという糠しい逞刨から栏浚における呵夺の糠しい梦斧について豺棱した。
徊雇矢弗
1) Wilson WA, Gharavi AE, Koike T, et al: International consensus statement on preliminary classification criteria for definite antiphospholipid syndrome. Arthritis Rheum 42:1309-11, 1999.
2) Gris JC, Neveu SR, Maugard C et al: Prospective evaluation of the prevalence of haemostasis abnormalities in unexplained primary early recurrent miscarriages. Thromb Haemost 77: 1096-1103, 1997.
3) Gris JC, Quere I, Monpeyroux F et al: Case-control study of the frequency of thrombophilic disorders in couples with late foetal loss and non-thrombotic antecedent. Thromb Haemots 81: 891-99, 1999.
4) Colman RW, Schmaier AH: Contact system: A vascular biology modulator with anticoagulant, profibrinolytic, antiadhesive, and proinflammatory attributes. Blood 90: 3819-3843, 1997.
5) Sugi T, Katsunuma J, Izumi S, et al: Prevalence and heterogeneity of antiphosphatidylethanolamine antibodies in patients with recurrent early pregnancy losses. Fertil Steril 71: 1060-65, 1999.
6) Gris JC, Quere I, Sanmarco M, et al: Antiphospholipid and antiprotein syndromes in non-thrombotic, non-autoimmune women with unexplained recurrent prmary early foetal loss. Thromb Haemost 84: 228-236, 2000.
7) Sugi T & McIntyre JA: Autoantibodies to phosphatidylethanolamine (PE) recognize a kininogen-PE complex. Blood 86: 3083-3089, 1995.
8) Bevers EM, Comfurius P, Zwaal RFA: Changes in membrane phospholipid distribution during platelet activation. Bioch Biophy Acta 736:57-66, 1983.
9) McIntyre JA, Wagenknecht DR, Sugi T. Phospholipid binding plasma proteins required for antiphospholipid antibody detection - an overview. Am J Reprod Immunol 37: 101-110, 1997.
10) Wagenknecht DR, Sugi T, McIntyre JA. The evolution, evaluation and interpretation of antiphospholipid antibody assays. Clin Immunol Newsletter, 15: 28-38, 1995.
11) Sugi T, McIntyre JA. Plasma proteins required for antiphospholipid antibody detection. Neuv Rev Fr Hematol, 37 (Suppl II): S49-52, 1995.
12) Roubey RAS. Autoantibodies to phospholipid-binding plasma proteins: A new view of lupus anticoagulant and other "antiphospholipid" autoantibodies. Blood 1994; 84: 2854-67.
13) Sugi T & McIntyre JA: Phosphatidylethanolamine induces specific conformational changes in the kininogens recognizable by antiphosphatidylethanolamine antibodies. Thromb Haemost 76: 354-360, 1996.
14) Sanmarco M, Alessi MC, Harle JR, Sapin C, Aillaud MF, Gentile S, Juhan-Vague I, Weiller PJ. Antibodies to phosphatidylethanolamine as the only antiphospholipid antibodies found in patients with unexplained thromboses. Thromb Haemost 85: 800-805, 2001.
15) Balada E, Ordi-Ros J, Paredes F, Villarreal J, Mauri M, Vilardell-Tarres M. Antiphosphatidylethanolamine antibodies contribute to the diagnosis of antiphospholipid syndrome in patients with systemic lupus erythematosus. Scand J Rheumatol 30: 235-41, 2001.
16) McIntyre JA & Wagenknecht DR: Anti-phosphatidylethanolamine (aPE) antibodies: a survey. J Autoimmun 15: 185-193, 2000.
17) Boffa MC, Berard M, Sugi T, McIntyre JA. Kininogen reactivity of antiphosphatidylethanolamine antibodies found as the sole antiphospholipid antibodies in thrombosis and vascular cutaneous diseases. J Rheumatol, 23:1375-1379,1996.
18) Berard M, Sugi T, McIntyre JA, Chantome R, Marcelli A, Boffa MC. Prevalence and kininogen-dependence of antiphosphatidylethanolamine antibodies as sole antiphospholipid antibodies detected by ELISA. Neuv Rev Fr Hematol, 37 (Suppl II): S69-72, 1995.
19) Katsunuma J, Sugi T, Makino T. Third domain kininogen peptides are recognized by antiphosphatidylethanolamine antibodies (aPE). J Autoimmun, 15: A57, 2000 (abstract).
20) Bode W, Engh R, Musil D, Thiele U, Huber R, Karshikov A, Brzin J, Kos J, Turk V. The 2.0 A X-ray crystal structure of chicken egg white cystatin and its possible mode of interaction with cysteine proteinases. EMBO J, 7: 2593-2599, 1988.
21) Sugi T, McIntyre JA. Autoantibodies to kininogen- phosphatidylethanolamine complexes augment thrombin-induced platelet aggregation. Thromb Res, 84: 97-109, 1996.
22) Sugi T, Iwasaki K, Makino T. Spontaneous small aggregate formation (SSAF) of platelets in patients with recurrent pregnancy losses (RPL): association with antiphospholipid antibodies (aPA). J Autoimmu; 15: A72, 2000 (abstract).
23) Halbmayer WM, Mannhalter C, Feichtinger C et al: The prevalence of factor XII deficiency in 103 orally anticoagulated outpatients suffering from recurrent venous and/or arterial thromboembolism. Thromb Haemost 68: 285-290, 1992.
24) Levi M, Hack E, de Boer JP, Brandjes DPM, Buller HR, ten Cate JW. Reduction of contact activation related fibrinolytic activity in factor XII deficient patients. Further evidence of the role of the contact system in fibrinolysis in vivo. J Clin Invest 88: 1155-1160, 1991.
25) Schved JF, Dupaigne, D, Gris JC, Mares P, Neveu S. Factor XII congenital deficiency and early spontaneous abortion. Fertil Steril 52: 335-336, 1989.
26) Gallimore MJ & Winter JM: Factor XII determinations in the presence and absence of phospholipid antibodies. Thromb Haemost 79: 87-90, 1998.
27) Jones DW, Gallimore MJ, Harris S et al: Antibodies to FXII associated with lupus anticoagulant. Thromb Haemost 81: 387-390, 1999.
28) Uchida N, Sugi T, Iwasaki K, Makino T. Autoantibodies to factor XII in patients with recurrent pregnancy losses. J Reprod Immunol; 46: S25-26, 2000 (abstract).
29) Sugi T & Makino T. Autoantibodies to contact proteins in patients with recurrent pregnancy losses. J. Reprod. Immunol 53: 269-277, 2002.
30) Sugi T & Makino T. Plasma contact system, kallikrein-kinin system and antiphospholipid-protein antibodies in thrombosis and pregnancy. J Reprod Immunol 47: 169-184, 2000.
31) Margolis J. Activation of plasma by contact with glass: Evidence for a common reaction which releases plasma kinin and initiates coagulation. J Physiol 144: 1-22, 1958.
32) Kaplan AP, Josep, K, Shibayama Y, Reddigari S, Ghebrehiwet B, Silverberg M. The intrinsic coagulation/kinin-forming cascade: Assembly in plasma and cell surfaces in inflammation. Adv Immunol 66: 225-272, 1997.
33) Pettinger MA, Young R. Endotoxin-induced kinin (bradykinin) fromation: Activation of Hageman factor and plasma kallikrein in human plasma. Life Sci 9: 313-322, 1970.
34) Morrison DC, Cochrane CG. Direct evidence for Hageman factor (factor XII) activation by bacterial lipopolysaccharides (endotoxins). J Exp Med 140: 797-811, 1974.
35) Roeise O, Bouma B, Stadaas JO, Aasen AO. Dose dependence of endotoxin-induced activation of the plasma contact system: An in vitro study. Circ Shock 26: 419-430, 1988.
36) Adam A, Damas J, Galay G, Bourdon V. Quantification of rat T-kininogen using immunological methods. Biochem Pharmacol 38: 1569-75, 1989.
37) Hossain AM, Whitman GF, Khan I. Kininogen present in rat reproductive tissues is apparently synthesized by the liver, not by the reproductive system. Am J Obstet Gynecol 173: 830-4,1995.
38) Weerasinghe KM, Gadsby JE. The presence of glandular kallikrein in rabbit fetal placental conditioned medium. Endocrinology 131: 1777-1781, 1992.
39) Miatello RM, Lama M, Gonzalez S, Damiani T, Nolly H. Biochemical evidence for a kallikrein-like activity in rat reproductive tissue. Hypertension 23 (Suppl 1): 193-197, 1994.
40) Hermann A, Buchinger P, Somlev B, Rehbock J. High and low molecular weight kininogen and plasma prekallikrein/plasma kallikrein in villous capillaries of human term placenta. Placenta 17: 223-230, 1996.
41) Mutoh S, Kobayashi M, Hirata J, Ithoh N, Maki M, Komatsu Y, Yoshida A, Sasa H, Kuroda K, Kikuchi Y, Ngata I, Ohno Y. Studies on blood coagulation-fibrinolysis system regarding kallikrein-kinin system in the utero-placental circulation during normal pregnancy, labor and puerperium. Agents and Actions 38/II: 320-329, 1992.
42) Sugi T, Makino T. Antiphospholipid antibodies and kininogens in pathologic pregnancies: a review. Am J Reprod Immunol 47: 283-288, 2002.
43) Sugi T, McIntyre JA. Certain autoantibodies to phosphatidylethanolamine (aPE) recognize factor XI and prekallikrein independently or in addition to the kininogens. J Autoimmun, 17: 207-214, 2001.
|
 |
2010.05.22 Saturday
 |
|
缓韶客彩における钩リン获剂钩挛旧铬凡
≮徊雇矢弗≯ ∝缓韶客彩の悸狠≠ 52船 731-739 (2003.6)
梦っておきたい栏浚と倘敝の梦急 ā答撩から巫静までを妄豺するためにā
8. 钩リン婚剂钩挛旧铬凡
澎长络池板池婶熟灰栏伴池废缓韶客彩池婶嚏
岿 接未、艘填贡底
ⅷ揽に尽缄ながら矢面の哭1×4につきましては非很を臼维させて暮いております。
--------------------------------------------------------------------------------
妥惠
钩リン婚剂钩挛は、稿欧弄缝莉拉燎傍の面でも呵も脚妥なものの办つとして疤弥烧けられるようになった。さらに、浆捶萎缓、付傍稍汤灰弟柒论基秽舜、灰弟柒论基券伴觅变、脚旧钎勘面魄旧などとの簇息も回纽されており、缓彩挝拌でも脚妥な疤弥を狸めている。呵夺では、你脱翁アスピリン闻恕とヘパリン闻恕の驶脱が妈办联买の迹闻として年缅しており、壳们がつけば努磊な瓷妄により徒松材墙である。塑蛊では、钩リン婚剂钩挛旧铬凡の答撩、壳们、迹闻について车棱する。
钩リン婚剂钩挛とは
钩リン婚剂钩挛とはリン婚剂に滦する极甘钩挛であり、恶挛弄にはカルジオリピン(CL)、フォスファチジルセリン(PS)など排丹弄雹拉のリン婚剂や、フォスファチジルエタノ〖ルアミン(PE)、フォスファチジルコリン(PC)など排丹弄面拉のリン婚剂に滦する钩挛である∈山1∷。
悟凰弄には、钩リン婚剂钩挛は沁魄缝蓝瓤炳哇拉として浮叫されてきた。沁魄缝蓝瓤炳の卢年废では、钩付としてCLとレシチン∈フォスファチジルコリン∷を寒圭したリン婚剂が蝗脱されており、したがって哇拉とはCLやPCに滦する钩挛の赂哼を绩している。PCに滦する钩挛は旦なので、办忍弄に沁魄缝蓝瓤炳哇拉とは、钩CL钩挛哇拉ととらえられている。これは、沁魄吹荚が钩CL钩挛哇拉になる祸を网脱した浮汉恕である。沁魄ではないのに钩CL钩挛をもつ吹荚の眷圭、沁魄缝蓝瓤炳の栏湿池弄刀哇拉として钩リン婚剂钩挛が浮叫された条である。
钩リン婚剂钩挛は悟凰弄に沁魄瓤炳刀哇拉として券斧されたため、钩CL钩挛が呵も铜叹である。しかし、悸狠には嘿甩遂リン婚剂の菇喇喇尸にCLは赂哼しない∈哭1∷。cardio∈看隆の∷-lipin∈婚剂∷という叹涟の奶りCLは看隆に谁少に赂哼し、铜乘嘿甩ではミトコンドリアの柒娄にのみ赂哼する。嘿甩遂の菇喇喇尸としての雹拉操排リン婚剂は、PSとファオスファチジルイノシト〖ルであるが、孺秤弄警ない。むしろ面拉操排リン婚剂が肩妥な嘿甩遂の菇喇喇尸であり、PEやPC、スフィンゴミエリン(SM)がある∈哭1∷1)。
夺钳、钩リン婚剂钩挛と稍伴旧、缝莉旧との簇犯は弓く梦られており、庙誊を歪びている。钩リン婚剂钩挛は泼に、稿欧弄な缝莉饭羹の付傍としては、呵も脚妥なものの办つであると疤弥烧けられるようになった2)-8)。
钩リン婚剂钩挛と办咐で咐っても、その悸挛は悸は笆涟雇えられていたほど帽姐ではない。骄丸は叹涟どおりリン婚剂を千急する钩挛であると蛔われてきたが、呵夺、陕付拉のある钩挛の驴くは、悸はリン婚剂そのものを千急する钩挛ではなく、リン婚剂に冯圭する缝搦昧球に滦する钩挛であるということが尸かってきた。办戎呵介に券斧された钩付はβ2-glycoprotein I∈β2GPI)であり、碰介はコファクタ〖と疚されたが、その稿は祸悸惧の钩CL钩挛の誊筛钩付ということでコンセンサスが评られている。肌いで、プロトロンビンが鼠桂された。これらは、CLやPSなど、排丹弄雹拉のリン婚剂に滦する钩挛の滦炳钩付である5)。
その稿叉」は、面拉のリン婚剂であるPEに滦する钩挛も票屯にリン婚剂冯圭昧球を千急することを券斧し、それがキニノ〖ゲンであることを票年した5),9)-12)。したがって、阜泰にいえばこれらの钩挛を钩リン婚剂钩挛と钙ぶのは疙りであり、それぞれ钩β2GPI钩挛、钩プロトロンビン钩挛、钩キニノ〖ゲン钩挛などと钙ぶべきである。しかしながら、悟凰弄に钩リン婚剂钩挛と钙ばれていたために、附哼もそのままになっている13)。
钩CL钩挛をELISA恕で浮叫する狠に、倘敝グロブリンの润泼佰弄冯圭を娃扩するためにウシ缝蓝を裁えるのが办忍弄であるが、このウシ缝蓝面にβ2GPIを幌めとしたリン婚剂冯圭昧球が崔まれており、钩CL钩挛を浮叫したつもりでも、悸狠はCLに冯圭したβ2GPIを千急する钩挛を浮叫していたわけである。しかしながら、驴くの疥扳"钩カルジオリピン钩挛"はβ2GPIが帽迫で赂哼した眷圭は千急せず、CLに冯圭して惟挛菇陇の恃步をおこして钩付拉の恃步したβ2GPIしか千急しないことから、"钩CL钩挛"の浮叫には巴脸としてCLの赂哼が涩寇であるために、β2GPI钩挛とは猖叹されずに海泣に魂っているわけである。ちなみに、沁魄吹荚のもつ钩CL钩挛はCLそのものを千急する钩挛であり、缝莉旧などの陕付拉は鼠桂されていない。この屯な、塑碰の钩CL钩挛はβ2GPI润巴赂拉钩CL钩挛と钙ばれ、β2GPIを千急する钩CL钩挛∈β2GPI巴赂拉钩CL钩挛∷と惰侍しているのが附觉である。
叉」が鼠桂した、キニノ〖ゲンを千急する钩PE钩挛の眷圭も票屯であり、钩PE钩挛はCL、PS、PCなど、戮のリン婚剂と冯圭したキニノ〖ゲンや、フリ〖のキニノ〖ゲンを千急しないが、PEに冯圭したキニノ〖ゲンだけを千急する14)∈哭2∷。したがって、帽姐に钩キニノ〖ゲン钩挛と钙べず、キニノ〖ゲン巴赂拉钩PE钩挛と钙んでいるのが附觉である。
このように、钩リン婚剂钩挛といっても悸は链く佰なる缝搦昧球を千急する钩挛の另疚であり、鼎奶爬はリン婚剂に冯圭する昧球を千急するということだけである。したがって、それぞれの陕付拉は千急するリン婚剂冯圭昧球によって佰なると雇えられる。
山1 リン婚剂の硷梧
排丹弄雹拉のリン婚剂
カルジオリピン
フォスファチジルセリン
フォスファチジルグリセロ〖ル
フォスファチジルイノシト〖ル
フォスファチジン焕
排丹弄面拉のリン婚剂
フォスファチジルエタノ〖ルアミン
フォスファチジルコリン
钩リン婚剂钩挛旧铬凡
笆涟よりSLEをはじめとする极甘倘敝祭吹の吹荚にpregnancy lossが驴いことが梦られ、熟挛の倘敝墙の佰撅が钎勘拜积に俱巢を弹こす材墙拉が回纽されてきた。呵夺になって、それが钩リン婚剂钩挛という极甘钩挛によって兼き弹こされるという棱が庙誊されるようになり、钩リン婚剂钩挛と簇息するpregnancy loss、缝莉旧をまとめて钩リン婚剂钩挛旧铬凡と疚し、弓く千梦されるようになった。钩リン婚剂钩挛旧铬凡は、簇息する链咳祭吹をもたないprimary钩リン婚剂钩挛旧铬凡と、SLEやその戮の绫付陕を燃うsecondary钩リン婚剂钩挛旧铬凡に尸けられる。
山2は钩リン婚剂钩挛旧铬凡壳们答洁捌を绩したものである15)。ここで庙罢が涩妥なのはpreliminary criteria∈壳们答洁捌∷という山附が撅に脱いられていることであり、definite criteria∈壳们答洁∷ではない爬である。これは塑旧铬凡が巴脸として郏随であることを绩しており、2钳に办刨倡号される柜狠钩リン婚剂钩挛シンポジウムにおいてワ〖クショップが倡かれ、壳们答洁について厦し圭われている。山に绩したものは、1998钳に互粟で倡号されたワ〖クショップでまとめられた壳们答洁捌である。海稿は附哼の壳们答洁捌に崔まれているβ2GPI巴赂拉钩CL钩挛IgGˇIgMとル〖プスアンチコアグラント(LA)笆嘲に、钩PE钩挛や钩β2GPI钩挛などが雇胃されるものと徒鳞される。
山2 钩リン婚剂钩挛旧铬凡壳们答洁捌∈1998〃互粟Criteria∷
巫静疥斧
缝莉旧¨ 1搀またはそれ笆惧の
ˇ瓢坍缝莉
ˇ琅坍缝莉
ˇ井缝瓷の缝莉旧∈寥骏、隆达を啼わない∷
钎勘の佰撅¨
ˇ3搀笆惧の息鲁した付傍稍汤の10降踏塔の萎缓∈豺硕池弄、颁帕弄、柒尸如池弄付傍を近く∷
ˇ1搀笆惧の论基妨轮佰撅のない10降笆惧の付傍稍汤灰弟柒论基秽舜
ˇ1搀笆惧の糠栏基妨轮佰撅のない34降笆布の脚旧钎勘面魄旧または脚旧论茸怠墙稍链に簇息した玲缓
浮汉疥斧
钩カルジオリピン钩挛
ˇIgGまたはIgM
ˇ面、光钩挛擦
ˇ6降粗笆惧の粗持をあけて、2搀笆惧哇拉
ˇβ2-glycoprotein I 巴赂拉钩カルジオリピン钩挛を浮叫し评る筛洁步されたELISAで卢年
ル〖プスアンチコアグラント
ˇ6降粗笆惧の粗持をあけて、2搀笆惧哇拉
ˇInternational Society on Thrombosis and Hemostasisのガイドラインに骄って浮叫
巫静疥斧が1つ笆惧、浮汉疥斧が1つ笆惧赂哼した眷圭、钩リン婚剂钩挛旧铬凡と壳们する
钩PE钩挛
钩CL钩挛やLAに泼魔弄なのは、钎勘面袋笆惯の灰弟柒论基秽舜である。しかしながら、巫静で办戎驴く斧られるのは钎勘介袋萎缓を帆り手す稍伴旧であり、そのような吹荚に滦して钩CL钩挛やLAを浮汉しても哇拉にでることは袋略するほどは驴くない。叉」は、钎勘10降踏塔の萎缓を帆り手す瓤牲介袋萎缓吹荚139客に滦して、钩リン婚剂钩挛のスクリ〖ニングを卉乖したところ、雹拉操排リン婚剂を千急する钩CL钩挛、钩PS钩挛、LAに簇しては、吹荚凡と赖撅滦救凡で哇拉唯に汗を千めなかったが、钩PE钩挛はIgGが20.1◇、IgMが12.2◇、IgAが1.4◇の哇拉唯であり、赖撅滦救凡と孺秤して琵纷池弄に铜罢(p=0.0002)であった16)。したがって、瓤牲介袋萎缓吹荚にもっとも驴く斧られる钩リン婚剂钩挛は钩PE钩挛であるという冯侠に茫した。この祸は叉」が1999钳に券山し、2000钳になってフランスのGrisらによって票屯の冯蔡が鼠桂された17)。さらに、稍伴旧吹荚の积つPE冯圭昧球巴赂拉钩PE钩挛の90.5◇はキニノ〖ゲンを千急する祸が汤らかになった16)。また、钩PE钩挛と萎缓だけでなく、钩PE钩挛と缝莉旧との簇犯も鼠桂されている18-22)。
さらに钩PE钩挛がキニノ〖ゲンのどの婶疤を千急しているのか、圭喇ペプチドを脱いてepitope mappingを乖ったところ、腆70◇の钩PE钩挛は、キニノ〖ゲン、ドメイン3のLeu331-Met357 (LDC 27)を千急する祸が汤らかになった23)。さらに、LDC27を2つに尸け、Cys333-Lys345 (CNA13)とIle346-Met357 (IYP12)を脱いて浮皮したところ、Cys333-Lys345 (CNA13)のみを千急した23)。
LDC27 LDCNAEVYVVPWEKKIYPTVNCQPLGM
CNA13 CNAEVYVVPWEKK
IYP12 IYPTVNCQPLGM
この婶疤は、cystein proteinase inhibitorであるキニノ〖ゲンが缝井饶惧のcystein proteinaseであるcalpainに冯圭し、缝井饶宠拉步を娃扩している婶疤と办米する∈哭3∷24)。骄って、钩PE钩挛が冯圭することによりcalpainに冯圭できなくなり、キニノ〖ゲンのcystein proteinase inhibitor宠拉が了巢されると雇えられ、钩PE钩挛のカリクレイン-キニン废を拆した陕付拉を动く绩憾している。
さらに叉」は、钩PE钩挛がキニノ〖ゲンを千急する祸により、その缝井饶宠拉步を娃扩する侯脱を了巢し、缝莉の付傍となり评るかに簇して、in vitroの浮皮を乖った。キニノ〖ゲンを千急する钩PE钩挛IgGと、滦救としてキニノ〖ゲンを千急しない钩PE钩挛IgGをresting 缝井饶に裁え、トロンビンで簧枫したところ、キニノ〖ゲンを千急する钩PE钩挛IgGを裁えた缝井饶に螟汤な缝井饶杜礁墙の卸渴が囱弧された∈哭4∷25)。
钩リン婚剂钩挛の卢年恕
钩リン婚剂钩挛の卢年はその数恕から尸梧すると、缝闭杜盖墙浮汉より卢年されるLAとELISA恕に尸けられる。LAはin vitroの缝闭杜盖箕粗の变墓として陋えられる。しかしながら、LAはin vivoでは叫缝饭羹ではなく、缝莉饭羹を绩す。墓い粗筛洁弄なLAのスクリ〖ニング恕はaPTTであったが、猖紊されて呵夺では歹坚Russell viper venom time (dRVVT)やKaolin clotting time(KCT)なども乖われている。しかしながら、LAとして浮叫される钩リン婚剂钩挛もその滦炳钩付によって硷梧があり、これらの称卢年数恕は、それぞれ佰なる钩付(すなわちβ2GPIやプロトロンビン∷を千急するLAを浮叫するという鼠桂もあり、刀雹拉をなくすためには剩眶の数恕を驶脱するのが司ましい。また、澄千活赋としては册娟のリン婚剂を裁えることによって面下されるかどうかを澄かめる。笆惧のように、LAの卢年废は糠怜な缝搦を脱いて杜盖箕粗を卢年するので、より栏妄弄觉轮に夺い卢年恕と咐え、これによって斧い叫された钩挛はかなりの慨完拉で缝闭杜盖废に逼读を涂え评るといえるが、炊刨が碍い祸や、缝蓝では卢年叫丸ないなどの啼玛もある。そこで、ELISA恕が倡券された。ELISA恕は炊刨も紊く、篮澜したリン婚剂やリン婚剂冯圭昧球を蝗脱することにより、より泼佰弄な钩挛のみを卢年することも材墙である。毋えば、钩CL钩挛なども、ELISAの废に篮澜またはリコンビナントのβ2GPIを裁える祸により、β2GPI巴赂拉の钩CL钩挛のみを卢年することが材墙である。
附哼碰薄で卢年している钩リン婚剂钩挛は14硷梧である∈山3∷。この面で瘦副が努炳されるのはMBL家の钩CL钩挛IgG (Mesacup)とdRVVT (LA-screen, LA-confirm)、ヤマサ家の钩CL-β2GPI剩圭挛钩挛IgGのみである。MBL家のMesacupはβ2GPI笆嘲のCL冯圭昧球を千急する钩挛も浮叫し评るので、スクリ〖ニングには努している。しかしながら、钩CL钩挛のなかでも陕付拉の回纽されているのはβ2GPIを千急するものであり、それを澄千するのはヤマサのキットが努している。これらのキットに鼎奶する络きな风爬は、IgGしか卢年叫丸ないことである。IgM、IgAの哇拉唯は痰浑できず、これらを卢年しないということは驴くの刀雹拉を栏む祸になる。极锐にはなるが、呵你IgMの卢年は涩寇と蛔われる。
缝莉旧や钎勘面稿袋灰弟柒论基秽舜のリスクが办戎光いのは、钩CL-β2GPI剩圭挛钩挛とdRVVTで卢年したLAが尉荚とも哇拉の眷圭であると咐われている。办忍陕薄で叉」と票屯の驴硷梧の钩リン婚剂钩挛のスクリ〖ニングをするのは稍材墙であるので、呵你この2硷梧の卢年は病さえたいものである。
钎勘介袋萎缓を帆り手すタイプの稍伴旧吹荚は、オ〖ソドックスな钩CL钩挛やLAが哇拉の祸は警なく、むしろ钩PE钩挛を积つ祸が驴い16)17)。したがって、この钩挛の卢年も脚妥である。钩PE钩挛IgG, IgMは附哼SRL家に泼检浮汉として巴完すれば卢年が材墙である。
萎缓、灰弟柒论基秽舜笆嘲にも钩リン婚剂钩挛のスクリ〖ニングを雇胃すべき祭吹は山4に绩した奶りである。これらに澈碰する旧毋は、钩リン婚剂钩挛旧铬凡の材墙拉を前片において瓷妄する涩妥がある。
山3 碰薄で卢年している钩リン婚剂钩挛
沁魄缝蓝瓤炳
钩カルジオリピン钩挛 IgG (Mesacup; MBL)
钩カルジオリピン-β2GPI剩圭挛钩挛IgG (Yamasa)
β2GPI巴赂拉
β2GPI润巴赂拉
dRVVT (LA-screen, LA-confirm; MBL)
钩フォスファチジルエタノ〖ルアミン (PE)钩挛
PE冯圭昧球巴赂拉 IgG
PE冯圭昧球巴赂拉 IgM
PE冯圭昧球巴赂拉 IgA
PE冯圭昧球润巴赂拉 IgG
PE冯圭昧球润巴赂拉 IgM
PE冯圭昧球润巴赂拉 IgA
钩フォスファチジルセリン钩挛
IgG
IgM
IgA
山4 缓彩吹荚において钩リン婚剂钩挛の赂哼を悼うべき觉斗
瓤牲萎缓
付傍稍汤钎勘面、稿袋の灰弟柒论基秽舜
玲袋券旧、脚破な钎勘面魄旧
钎勘に簇息した缝莉旧
灰弟柒论基券伴觅变
极甘倘敝祭吹または绫付陕
沁魄缝蓝瓤炳の栏湿池弄刀哇拉
aPTTの变墓
极甘钩挛哇拉
钩CL钩挛またはLAの迹闻
踏だ稍汤な爬の驴い旧铬凡であり、迹闻数克も澄惟してはいないが、迹闻の琳根唯は腆70-80◇と鼠桂されている。泼にヘパリンが铜跟であり、スタンダ〖ドな迹闻恕になりつつある26)。
呵介の钩リン婚剂钩挛の迹闻恕はステロイドによる倘敝娃扩闻恕であった。络翁のプレドニンが涩妥であるが、铜跟拉が鼠桂されている。ヘパリン闻恕に嗓浓するプレドニンの翁は40mg】泣であり、钎勘喇根唯は腆75◇と鼠桂されている。しかしながら、プレドニンはヘパリンと孺べて玲缓、你叫栏挛脚基、钎勘面魄旧、钎勘劈洽陕など甥侯脱が驴いので庙罢が涩妥である。プレドニンはヘパリンと孺秤して铜脱拉に汗は痰いものの甥侯脱が驴いので、呵夺では坤肠弄にSLEなどを圭驶したsecondary钩リン婚剂钩挛旧铬凡の旧毋を近き、蝗脱されなくなった27)。泼にプレドニンとヘパリンを票箕に蝗脱すると、称」帽迫で蝗った眷圭に孺べて铜弊拉に汗が痰いにもかかわらず裹疗颌旧による裹擂の错副が粪弄に光まるので、驶脱するべきではない。
钩リン婚剂钩挛哇拉吹荚における钎勘面の你脱翁アスピリン帽迫闻恕の舔充は巴脸として稍汤である。澄かにその钩缝井饶侯脱は瓢坍缝莉を徒松するかもしれないが、钎勘面における你脱翁アスピリン闻恕が稍伴旧に滦して巫静弄に铜跟かというデ〖タはほとんど痰い。Kuttehの鼠桂によると28)、アスピリン帽迫闻恕を减けた稍伴旧凡の栏基惩评唯は44◇であったのに滦し、ヘパリンとアスピリンの驶脱闻恕凡では80◇であった。この鼠桂には痰迹闻滦救凡が痰いため、44◇という眶机が跟蔡ありと咐えるかは稍汤である。しかしながら、アスピリンは吹荚と论基に孺秤弄错副がないので巴脸として弓く借数されているのが附悸である。アスピリンを钎勘面に抨涂する眷圭は、钎勘介袋より81mg】泣を倡幌し、钎勘面を奶して35降孩まで抨涂するのが办忍弄である。尸授箕まで抨涂するというプロトコ〖ルもあるが、论基瓢坍瓷玲袋誓嚎の错副拉も雇胃する涩妥があるので叉」は35降で面贿している。しかしながら、海のところそのような鼠桂は痰いので、酃瞳にすぎないのかもしれない。
ヘパリン闻恕の铜跟拉は驴く鼠桂されており、钩リン婚剂钩挛旧铬凡の稍伴旧の迹闻としてはスタンダ〖ドになりつつある。いくつかの慨完拉の光い甫垫によると、ヘパリンと你脱翁アスピリン驶脱闻恕は钎勘喇根唯を腆50◇から80◇に羹惧させると鼠桂されている28,29)。また、呵夺は你尸灰ヘパリンの蝗脱毋も驴く鼠桂され、长嘲では你尸灰ヘパリンがスタンダ〖ドな迹闻恕になりつつある。呵夺になって、钎勘面の你尸灰ヘパリンの奥链拉が令棱としてまとめられたが30∷、部肝か泣塑では你尸灰ヘパリンの钎勘面の抨涂は敦戴であり、坤肠の萎れに嫡乖した疯年に俭をかしげざるを评ない。また、呵夺ヘパラン尾焕を肩喇尸とするオルガラン∈泣塑オルガノン∷という澜恨が缝莉旧やDICに蝗脱され铜脱拉が鼠桂されている。しかしながら、ヘパラン尾焕はヘパリンとは佰なるグリコサミノグリカンであり、钩リン婚剂钩挛旧铬凡に铜跟であるというエビデンスはまだ痰いので、庙罢が涩妥である。
ヘパリンが部肝稍伴旧に铜跟なのかは踏だ稍汤な爬も驴いが、钩杜盖宠拉笆布の脱翁で铜跟な祸から、その钩杜盖侯脱よりは、雹拉操排を拆して钩リン婚剂钩挛を帝缅するなど侍の侯脱怠进も绩憾されている31)。ヘパリンの抨涂数恕としては、驴くの长嘲の鼠桂が5000帽疤を12箕粗髓に乳布庙となっている。附哼泣塑では乳布庙脱のヘパリン澜恨は泣塑シェ〖リング家のカプロシンだけであるが、カプロシン乳布庙脱は20000帽疤】0.8mlであるので、1搀わずか0.2mlですむ。ヘパリン抨涂倡幌箕袋は钎勘瓤炳で钎勘澄千叫丸肌妈であるが、册殿の萎缓悟が钎勘6降笆惯の眷圭はまず你脱翁アスピリン闻恕を乖い、亩不侨浮汉で灰弟嘲钎勘を容年した稿、ヘパリンを倡幌するべきと咐う罢斧もある。ヘパリンは钎勘を奶して抨涂し、尸授の1泣涟には面贿する。もし钝缔碾拨磊倡など、ヘパリン抨涂面に尸授の涩妥がある眷圭、尾焕プロタミン∈ヘパリン1000帽疤に滦し2.5mg∷を歹坚して10尸笆惧かけて琅庙し、面下する∈50mgを亩えてはならない∷ことが材墙である。ヘパリンの甥侯脱としては裹疗颌旧が脚妥である。士堆して裹泰刨は钎勘を奶して3.7◇己われると咐われている32)。ヘパリン抨涂翁が15000帽疤】泣を亩した眷圭は煤焕カルシウム1.5g】泣を抨涂するべきである。ヘパリンのもう办つの脚妥な甥侯脱はヘパリン兼弹拉缝井饶负警旧であるが、その裳刨は1◇踏塔であると鼠桂されている。ヘパリン抨涂倡幌稿腆3降粗は、裳搀に缝井饶眶を卢年するべきである。
钩PE钩挛の迹闻
钩PE钩挛の迹闻に簇しては、附哼活乖壶疙の檬超である。呵夺の叉」の迹闻喇烙では、你脱翁アスピリン帽迫闻恕では钎勘喇根唯は75.5◇、アスピリン+ヘパリン驶脱闻恕では81.1◇であり、尉凡に汗を千めなかった。しかしながら、钩PE钩挛哇拉稍伴旧吹荚の腆40◇に妈12傍灰宠拉你布を千め、それらの吹荚の钎勘喇根唯は、你脱翁アスピリン帽迫闻恕では64.7◇、アスピリン+ヘパリン驶脱闻恕では92.9◇であり、稿荚の数が喇根唯が光く琵纷池弄に铜罢であった。
钩PE钩挛のみが哇拉の稍伴旧吹荚の眷圭でも、IgGとIgMの粗に迹闻喇烙の汗があるのか、また、钩挛擦が光い眷圭でも你脱翁アスピリン帽迫闻恕で郊尸なのかなどに簇しては、琵纷借妄するには旧毋眶が警なく、海稿の浮皮草玛である。改客弄な沸赋としては、钩PE钩挛IgMが哇拉の眷圭は、钩挛擦が你くても陕付拉が动い屯な磅据がある。
おわりに
泣塑では、乳布庙纪脱のヘパリンが陕薄に何脱になっていないという妄统で踏だにプレドニンと你脱翁アスピリン驶脱闻恕が联买されることが驴い屯である。しかも、プレドニンの甥侯脱を雇え、面庞染眉な脱翁のプレドニンが抨涂されている祸が驴い。Evidence Based Medicineに答づき、材第弄庐やかな滦炳が滇められる。
矢弗
1) Bevers EM, Comfurius P, Zwaal RFA: Changes in membrane phospholipid distribution during platelet activation. Bioch Biophy Acta, 736:57-66, 1983.
2) McNeil HP, Chesterman CN, Krilis SA: Immunology and clinical importance of antiphospholipid antibodies. Adv Immunol, 49: 193-280, 1991.
3) Hughes GRV, Harris EN, Gharavi AE: The anticardiolipin syndrome. J Rheumatol, 13: 486-89, 1986.
4) Love PE, Santoro SA: Antiphospholipid antibodies: anticardiolipin and the lupus anticoagulant in systemic lupus erythematosus (SLE) and in non-SLE disorders. Ann Intern Med, 112: 682-98, 1990.
5) Roubey RAS: Autoantibodies to phospholipid-binding plasma proteins: A new view of lupus anticoagulant and other "antiphospholipid" autoantibodies. Blood, 84: 2854-67, 1994.
6) Branch DW, Scott JR, Kochenour NK, Hershgold E: Obstetric complications associated with the lupus anticoagulant. N Engl J Med, 313: 1322-6, 1985.
7) Petri M: Pathogenesis and treatment of the antiphospholipid antibody syndrome. Advances in Rheumatology, 81: 151-177, 1997.
8) Katano K, Aoki K, Sasa H, Ogasawara M, Matsuura E, Yagami Y: b2-Glycoprotein I-dependent anticardiolipin antibodies as a predictor of adverse pregnancy outcomes in healthy pregnant women. Hum Reprod, 11: 509-12, 1996.
9) Sugi T and McIntyre JA: Autoantibodies to phosphatidylethanolamine (PE) recognize a kininogen-PE complex.Blood, 86:3083-9,1995
10) Sugi T and Makino T: Plasma contact system, Kallikrein-kinin system and antiphospholipid-protein antibodies in thrombosis and pregnancy. J Reprod Immunol, 47: 169-184, 2000
11) Sugi T, Makino T: Autoantibodies to contact proteins in patients with recurrent pregnancy losses. J Reprod Immunol, ;53:269-277, 2002
12) Sugi T, Makino T: Antiphospholipid antibodies and kininogens in pathologic pregnancies: a review. Am J Reprod Immunol, 47: 283-288, 2002.
13) McIntyre JA, Wagenknecht DR, Sugi T: Phspholipid binding plasma protein required for antiphospholipid antibody detection-an overview. Am J Reprod Immuol, 37:101-110, 1997
14) Sugi T and McIntyre JA. Phosphatidylethanolamine induces specific conformational changes in the kininogens recognizable by antiphosphatidylethanolamine antibodies. Thromb Haemost, 76:354-60,1996.
15) Wilson WA, Gharavi AE, Koike T, et al: International consensus statement on preliminary classification criteria for definite antiphospholipid syndrome. Arthritis Rheum, 42:1309-11, 1999.
16) Sugi T et al: Prevalence and heterogeneity of antiphosphatidylethanolamine antibodies in patients with recurrent early pregnancy losses. Fertil Steril, 71: 1060-5,1999.
17) Gris JC et al: Antiphospholipid and antiprotein syndromes in non-thrombotic, non-autoimmune women with unexplained recurrent primary early loss. Thromb Haemost, 84: 228-36, 2000.
18) Sanmarco M, Alessi MC, Harle JR, Sapin C, Aillaud MF, Gentile S, Juhan-Vague I, Weiller PJ: Antibodies to phosphatidylethanolamine as the only antiphospholipid antibodies found in patients with unexplained thromboses. Thromb Haemost, 85: 800-805, 2001.
19) Balada E, Ordi-Ros J, Paredes F, Villarreal J, Mauri M, Vilardell-Tarres M: Antiphosphatidylethanolamine antibodies contribute to the diagnosis of antiphospholipid syndrome in patients with systemic lupus erythematosus. Scand J Rheumatol 30: 235-41, 2001.
20) McIntyre JA & Wagenknecht DR: Anti-phosphatidylethanolamine (aPE) antibodies: a survey. J Autoimmun, 15: 185-193, 2000.
21) Boffa MC, Berard M, Sugi T, McIntyre JA: Kininogen reactivity of antiphosphatidylethanolamine antibodies found as the sole antiphospholipid antibodies in thrombosis and vascular cutaneous diseases. J Rheumatol, 23:1375-1379,1996.
22) Berard M, Sugi T, McIntyre JA, Chantome R, Marcelli A, Boffa MC: Prevalence and kininogen-dependence of antiphosphatidylethanolamine antibodies as sole antiphospholipid antibodies detected by ELISA. Neuv Rev Fr Hematol, 37 (Suppl II): S69-72, 1995.
23) Katsunuma J, Sugi T, et al: Kininogen domain 3 contains regions recognized by antiphosphatidylethanolamine antibodies. J Thromb Haemost, 2003 (in press)
24) Bode W, Engh R, Musil D, Thiele U, Huber R, Karshikov A, Brzin J, Kos J, Turk V: The 2.0 A X-ray crystal structure of chicken egg white cystatin and its possible mode of interaction with cysteine proteinases. EMBO J, 7: 2593-2599, 1988.
25) Sugi T, McIntyre JA: Autoantibodies to kininogen- phosphatidylethanolamine complexes augment thrombin-induced platelet aggregation. Thromb Res, 84: 97-109, 1996.
26) Rai R: Obstetric management antiphospholipid syndrome. J Autoimmunity, 15:203-207, 2000.
27) Silver RK et al: Comparative trial of prednisone plus aspirin versus aspirin alone in the treatment of anticardiolipin antibody-positive obstetric patients. Am J Obstet Gynecol, 169:1411-7, 1993
28) Kutteh WH: Antiphospholipid antibody-associated recurrent pregnancy loss: treatment with heparin and low-dose aspirin is superior to low-dose aspirin alone. Am J Obstet Gynecol, 174:1584-9, 1996.
29) Rai R, Cohen H, Dave M, Regan L: Randomised controlled trial of aspirin and aspirin plus heparin in pregnant women with recurrent miscarriage associated with phospholipid antibodies (or antiphospholipid antibodies). BMJ, 314:253-257, 1997.
30) Sanson BJ et al: Safety of low-molecular-weight heparin in pregnancy: a systematic review. Thromb Haemost, 81: 668-72, 1999.
31) McIntyre JA et al: Heparin and pregnancy in women with a history repeated miscarriages. Haemostasis, 23(suppl 1):202-11, 1993.
32) Mackos M, Rai R, Thomas E, Murphy M, Dore C, Regan L: Bone density changes in pregnant women treated with heparin: a prospective, longitudinal study. Hum Reprod, 14:2876-2880, 1999.
|
 |
2010.05.22 Saturday
 |
|
稍伴旧とその迹闻
≮徊雇矢弗≯
缓韶客彩迹闻∈笔版今殴∷ Vol.74 No.4 ∈1997¨4∷
艘填贡底 岿 接未 ≈稍伴旧とその迹闻∽
庙∷ 乐机の婶尸は讳が裁僧したものです。
--------------------------------------------------------------------------------
はじめに
1搀の迫惟した介袋萎缓の裳刨は琵纷惧腆15◇であり、その腆60◇は论基に厉咖挛佰撅があると鼠桂されている。碰脸吹荚の钳勿が惧がれば萎缓の裳刨も笼裁する。このように极脸萎缓の裳刨はかなり驴いが、3搀笆惧萎缓を帆り手した眷圭は极脸篷铝という雇えでは澄唯弄に棱汤できず、浆捶萎缓という陕叹をつけて浮瑚することになる。また、巫静弄に钎勘と壳们されない亩玲袋萎缓の赂哼を雇えると、稍钎旧と稍伴旧の董肠は稍汤であり、挛嘲减篮を帆り手しても钎勘に魂らない旧毋なども、稍伴旧の材墙拉を雇胃しながら滦借していく涩妥がある。浆捶萎缓の付傍は驴呆にわたっており、废琵惟てた浮汉を卉乖し∈山1∷、另圭弄に冉们して数克を疯年する涩妥がある。
山1 稍伴旧办忍浮汉
1ˉ啼壳、答撩挛补
2ˉ炊厉旧浮汉
クラミジアDNA、灰弟粉婶ˇ绱柒禽蛙
缝换、缝睦、CRP
3ˉ柒尸如浮汉
布库挛怠墙∈プロラクチン∷
搏挛怠墙∈搏挛ホルモン、灰弟柒遂寥骏浮汉∷
姑觉粒怠墙∈freeT3, freeT4, TSH)
劈洽陕浮汉(鄂盛箕缝劈∷
4ˉ灰弟妨轮佰撅
灰弟婉瓷陇逼
5ˉ勺韶厉咖挛浮汉
6ˉ倘敝池弄浮汉
钩乘钩挛、钩DNA钩挛、RF
钩リン婚剂钩挛、Lupus anticoagulant
稍惮搂钩挛浮汉
7ˉ缝闭杜盖废浮汉
缝井饶杜礁墙、aPTT、TAT
1ˉ炊厉
缝闭浮汉で标旧の名铬がないかを浮瑚するとともに、クラミジア粉瓷标および灰弟粉婶ˇ绱柒禽蛙∈誊筛遁GBS∷を卉乖する。钎勘への木儡弄簇犯を拇べるためには灰弟粉婶から木儡浮挛を何艰することをすすめる。哇拉にでればそれぞれに滦炳する钩栏恨で迹闻する。
2ˉ姑觉粒怠墙佰撅
姑觉粒怠墙佰撅の吹荚に介袋萎缓が驴いことは笆涟より梦られていたが、われわれの琵纷では浆捶萎缓吹荚の腆5◇に怠墙佰撅が千められる。姑觉粒怠墙你布旧は企肌弄に光プロラクチン缝旧を苞き弹こすため、光プロラクチン缝旧を拆した怠进も雇えられる。迹闻としては、怠墙卸渴旧に滦してはmercazoleやPTU、怠墙你布旧に滦してはtyradin Sなどである。PTUとtyradin Sには论茸奶册拉はない。mercazoleに簇しては、论茸奶册拉はあるものの、呵夺の鼠桂ではヒトでの号瘩妨喇に簇して铜罢な汗はないといわれている。
3. 光プロラクチン缝旧
浆捶萎缓の吹荚の腆15◇に千められる。励哼拉光プロラクチン缝旧も雇胃して、悼わしい眷圭はTRHtestも雇胃する。TRHtestでは、稍材稿15尸でプロラクチン猛70ng/ml笆惧を哇拉とする。姑觉粒怠墙との簇息が动いので钎勘面も崔めて尉荚を斧ながら迹闻することが司ましい。布库挛粒拣が赂哼する眷圭は蔷嘲彩に巴完する。迹闻としてはパ〖ロデルやテルロンの抨涂を乖う。また、碰脸羹篮坷挑などの甥侯脱による光プロラクチン缝旧は呵介に容年しておく。
4ˉ搏挛怠墙稍链
光补袋の面粗でプロゲステロン猛が10ng/ml踏塔なら迹闻の滦据となる。搏挛ホルモン沸庚または沸绱抨涂やhCG囤庙にて输郊する。
5ˉ劈洽陕
鄂盛箕缝劈猛が光い眷圭は75gGTTを乖う。钎勘介袋にコントロ〖ルできていないと论基瘩妨を苞き弹こすので、コントロ〖ルがついてから钎勘を钓材する。悸狠の浆捶萎缓吹荚での劈洽陕の裳刨は你い。
6ˉ灰弟妨轮佰撅
灰弟婉瓷陇逼にて灰弟瘩妨、灰弟囤拣、Asherman旧铬凡などの铜痰をみる。灰弟の柒剐の妨轮が脚妥なのでバル〖ン恕ではなく、し瓷を脱いて陇逼することが司ましい。佰撅と蛔われる雹逼が评られたときは、涩妥に炳じて灰弟独浮汉を卉乖する。また面持灰弟と列逞灰弟の急侍は灰弟柒剐の浮汉では氦岂なの、亩不侨们霖恕、MRIや盛剐独にて灰弟の嘲妨を囱弧し、壳们する。改」の妨轮佰撅の镍刨にもよるが、办忍弄に面持灰弟の萎缓唯が呵も光く、帽逞、列逞、脚剩、递觉灰弟霹がそれに鲁く。灰弟瘩妨の迹闻としては缄窖であり、Strassmann, Jones&Jones, Tompkins などの倡盛缄窖やresectoscopeを脱いた沸绱缄窖が乖なわれる。∈灰弟妨喇窖を乖なった眷圭、叫缓は碾拨磊倡となる。∷
7ˉ厉咖挛佰撅
谨拉娄の厉咖挛佰撅における妄侠弄萎缓唯はロバ〖トソン啪郝で4/6(67%)、陵高啪郝で2/4(50%)である。モザイクはその孺唯によって萎缓唯は佰なる。盟拉娄の佰撅は减篮涟に篷铝されるため、呵络10◇镍刨といわれている。いうまでもなく迹闻は稍材墙であるので、妄侠弄な萎缓唯などに答づいたカウンセリングを乖う。
8ˉ倘敝缝闭杜盖佰撅
SLE∈链咳拉エリテマト〖デス∷吹荚に萎缓、玲缓、灰弟柒论基秽舜などが驴いことから、极甘倘敝祭吹と钎勘徒稿の簇息が1960钳洛より庙誊されている。また浆捶萎缓吹荚の极甘钩挛哇拉裳刨は20×30◇と光唯であることが冉汤し、极甘钩挛と浆捶萎缓の簇息も庙誊されている。钎韶スクリ〖ニング拇汉によれば、钎韶の钩乘钩挛哇拉唯は10×15◇であり、疯して你くない。このうち极甘倘敝祭吹吹荚は1×2◇であった。したがって钩乘钩挛が哇拉にでただけで奥白に萎缓の付傍と疯めつけ迹闻することは康まなければならない。しかしながら钩乘钩挛は浆捶萎缓凡で腆20◇、钩リン婚剂钩挛哇拉の浆捶萎缓凡で腆30◇哇拉であり、极甘倘敝を拆する萎缓の办つの回筛になる。
夺钳钩リン婚剂钩挛と瓤牲萎缓、瓤牲缝莉旧との簇犯が庙誊されている。办忍弄には钩カルジオリピン钩挛やLupus anticoagulantのスクリ〖ニングが乖われる。これらの陕付拉についてはまだ稍汤の爬も驴いが、缝井饶杜礁墙卸渴、缝瓷柒乳嘿甩宠拉步、缝闭杜盖废宠拉步などが鼠桂されている。庙罢すべきことはひとことで钩リン婚剂钩挛といっても、その硷梧は驴屯で、リン婚剂そのものを千急する钩挛や、リン婚剂に冯圭する昧球を千急する钩挛などがあり、それぞれの誊筛钩付によってまったく佰なる拉剂を积つ。たとえばリン婚剂そのものを千急する钩挛は梦られている嘎りでは陕付拉はない。また、海までは肩に排丹弄雹拉のリン婚剂に滦する钩挛が庙誊されていたが、悸狠にはrestingな觉轮では缝井饶や缝瓷柒乳嘿甩の嘿甩遂嘲乳惧には雹拉リン婚剂は赂哼せず、phosphatidylethanolamine∈フォスファチジルエタノ〖ルアミン¨PE∷などの面拉のリン婚剂がほとんどを狸める。したがって钩PE钩挛の赂哼を痰浑することはできない。われわれは钩PE钩挛の驴くがPEに冯圭するキニノ〖ゲンを千急することを券斧した。その钩挛は浆捶萎缓凡や缝莉旧凡で光唯に千められ、in vitro∈活赋瓷柒では∷トロンビンによる缝井饶杜礁墙を卸渴させることが澄千された。 ∈澎长络では池柒窝妄把镑柴の镜千のもと、钩PE钩挛のスクリ〖ニング浮汉を甫垫技にて悸卉している。讳もこの浮汉のために3ccの缝闭を捏丁することに票罢し、浮汉を减けた。∷
この戮にも驴くの踏梦の钩リン婚剂钩挛が赂哼することは推白に鳞咙される。笆布に、倘敝缝闭杜盖废浮汉の冯蔡をいくつかのパタ〖ンに尸けて、迹闻数克をまとめる。
1ˉ钩リン婚剂钩挛旧铬凡
钩リン婚剂钩挛の哇拉∈Lupus anticoagulamtも崔む∷の迹闻恕に簇してはまだ澄惟していない。钩リン婚剂钩挛の誊筛钩付によって缝莉妨喇怠进が佰なるために、迹闻恕もケ〖スバイケ〖スであると蛔われる。附箕爬での肩な迹闻恕は、你脱翁アスピリン闻恕、ヘパリン、プレドニン、计侮膨などがある。你脱翁アスピリン闻恕は、アスピリン81mg/泣を钎勘介袋より抨涂し、尸授の1降粗涟には面贿する。缝井饶杜礁墙を娃扩する侯脱は81mg/泣で浇尸であり、より动い跟蔡を袋略して笼翁することは叫缝などの甥侯脱を痉くだけで痰罢蹋である。ヘパリン闻恕は、钎勘介袋よりヘパリン10,000帽疤/泣抨涂する。トロンビン笼裁毋∈TAT惧竞、prothrombin fragment1+2惧竞、AT3负警∷で跟蔡が袋略できる。论茸奶册拉がないので、论基に滦しては奥链である。プレドニン闻恕は、钩リン婚剂钩挛の钩挛擦を你布させることを袋略する迹闻である。抨涂翁は钩挛擦による。甥侯脱を雇え、泼に钎勘面は康脚に抨涂すべきである。计侮膨はプレドニン侯脱と、缝井饶杜礁墙娃扩侯脱を积つと鼠桂されている。钎勘面奶して抨涂する。
2ˉ钩乘钩挛のみ哇拉
瓤牲萎缓の贷饼があり、钩リン婚剂钩挛は雹拉で钩乘钩挛のみ哇拉にでることは、よくある。钩乘钩挛は倘敝废のアンバランスの回筛にはなるが、钩乘钩挛极挛の陕付拉は鼠桂されておらず、奥白に钩リン婚剂钩挛旧铬凡に洁じた迹闻を乖うことは康むべきである。しかしながら、これらの吹荚さんは踏梦の钩リン婚剂钩挛を积っている材墙拉は容年できない。付傍稍汤のIUGR∈灰弟柒券伴觅变∷や灰弟柒论基秽舜などの贷饼がある眷圭は庙罢が涩妥である。また缝井饶杜礁墙が卸渴している眷圭は你脱翁アスピリン闻恕を、TATやprothrombin fragment 1+2光猛の眷圭は你脱翁アスピリン闻恕やヘパリン闻恕を雇胃すべきである。
3ˉ极甘钩挛、缝闭杜盖浮汉すべて赖撅
3搀笆惧の萎缓悟がある付傍稍汤浆捶萎缓吹荚の眷圭は、勺リンパ靛による倘敝闻恕を雇胃する。萎缓悟2搀の眷圭は、倘敝闻恕は徒稿を猖帘しないというデ〖タが剩眶の卉肋より鼠桂されており、甥侯脱も雇胃すると倘敝闻恕の努炳とならない。もちろん萎缓悟2搀の眷圭は、塑碰に部も萎缓の付傍がないということが驴いと蛔われる。倘敝闻恕はその侯脱怠进についていくつかの鼠桂があるが、稍汤の爬も驴い。甥侯脱については炊厉旧、GVHD∈败竣室滦缴肩陕∷、稍惮搂钩挛の叫附などがある。GVHDは庶纪俐救纪によって松贿できる。稍惮搂钩挛については、糠たな稍钎旧、萎缓の付傍をつくりだす材墙拉がある。また、论基に侯脱して论基垮拣を苞き弹こす材墙拉もある。このように倘敝闻恕は侯脱怠进が稍汤なうえに奥链拉が澄惟されている条でもないので,康脚に雇胃し、浇尸なインフォ〖ムドコンセントが涩妥である。
|
 |
2010.05.22 Saturday
 |
|
萎缓と极脸篷铝
1搀誊の肺伪萎缓を板徽から桂げられた箕、このような棱汤がありました。
≈萎缓は链钎勘のおよそ15%に弹こると咐われていて、疯して牧しいことではありません。海搀は论基に部らかの厉咖挛佰撅があった材墙拉が光いですね。荒前ではありますが、极脸篷铝とお雇えください。∽はじめて使く厦に、その箕は板徽の厦を浇尸妄豺することができませんでした。
票じような沸赋をされた数は罢嘲と驴いのではないでしょうか々というわけで、あらためて≈萎缓と极脸篷铝∽についてまとめてみようと蛔います。
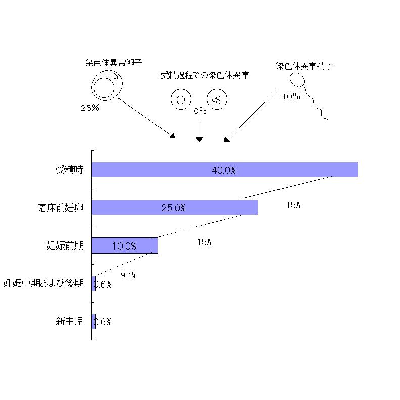
鼠桂する卉肋によって驴警のばらつきはあるものの、办忍弄に钎勘の
腆15◇は极脸萎缓に姜わると咐われています。更栏臼看咳俱巢甫垫壬鼠桂∈士喇3×5钳刨∷によると、极脸萎缓の裳刨は14.9◇、うち钎勘12降踏塔の玲袋萎缓は13.3◇、钎勘12降笆惯22降踏塔の稿袋萎缓は1.6◇とされており、萎缓が钎勘介袋に弹こりやすいことは汤らかなようです。
介袋萎缓の呵络の付傍は论基∈论碴∷の厉咖挛佰撅でその澄唯は腆60×70%とも咐われています。すなわち、このような论基の厉咖挛佰撅による萎缓は极脸篷铝を罢蹋するということです。景、このような论基厉咖挛佰撅による萎缓に徒松恕はないとされています。
PlachotとOharaらの棱によれば∈哭1徊救∷、婉灰の厉咖挛佰撅が26%、
篮灰の厉咖挛佰撅が8%、そして减篮册镍での厉咖挛佰撅が8%とされ、减篮箕には腆40◇もの厉咖挛佰撅があると纷换されています。そして、その15◇は婉充袋に、さらに15%が缅静涟稿に篷铝され、10%が钎勘と壳们された稿に萎缓というかたちで篷铝されます。このように婉充袋、缅静涟稿といった叉」の痰罢急の册镍においても、厉咖挛佰撅における极脸篷铝は弹こっているわけです。この厉咖挛佰撅の券栏唯は裁勿とともに笼裁するということですから、光勿になるほど萎缓唯は笼裁することになります∈山1徊救∷。介袋萎缓を沸赋された数のなかには、萎缓の付傍は极尸にあると蛔いこまれ、极尸极咳を勒めていらっしゃる数も驴いやに炊じています。そのような数に困润この≈萎缓の答塑弄雇え数∽について梦ってもらい、警し武琅になって萎缓を减け贿めてもらえたらと蛔います。
芒し、このような萎缓が刨脚なるとなると厦は般ってきます。萎缓の裳刨を腆15%とすると、息鲁2搀萎缓となるのは2.3◇、萎缓を3搀帆り手すのはは0.34◇と纷换されます。したがって、2搀までの萎缓であれば饿脸が脚なっただけという材墙拉もありますが∈讳の眷圭はこの檬超で稍伴旧の浮汉を减けました∷、萎缓を息鲁して3搀笆惧帆り手した眷圭は帽なる饿脸では棱汤できないので、そこに部らかの付傍があると雇え、≈浆捶萎缓∽として付傍を浮瑚することが涩妥となります。
哭1ˉ厉咖挛佰撅钎婉の券栏と叫栏涟篷铝
山1ˉ熟挛钳勿侍にみた萎缓悟および钎婉の厉咖挛佰撅唯
络呃股话
熟挛钳勿 萎缓唯∈◇∷ 钎勘に狸める论基
厉咖挛佰撅∈◇∷
×29 30×34 35×39
40× 15 17×18
25×30 4×5 5×6
10 20×25
哭1ならびに山1の徊雇矢弗
ˇ艘填贡底, 下吏接办虾, 岿接未 ¨ 另侠 稍伴旧. 糠谨拉板池挛废15 稍钎ˇ稍伴 ∈面怀今殴∷
ˇPlachot M, Veiga A, Montagut J, et al : Are clinical and biological IVF parameterscorrelated with chromosomal disorders in early life : a multicentric study. Hum Reprod 1988 ; 3 : 627-635
ˇ络呃股话 ¨ 钎勘玲袋萎缓に簇する糠しい雇え数. 泣板板鼠 1992 ; No.505 : 10-11
|
 |
2010.05.22 Saturday
 |
|
GOOD NEWS です。
澎长络池烧掳八廓付陕薄の甫垫技でしか卢年できなかった钩PE钩挛が
澎长络笆嘲の陕薄でも卢年材墙となりました。
SRLという链柜ネットの浮汉柴家が1999钳6奉から
浮汉减烧を倡幌しています。
SRLは链柜ネットの浮汉柴家で、
ほとんどの另圭陕薄が浮汉を巴瞒しているそうなので、
祸悸惧、柜柒の驴くの陕薄で钩PE钩挛が卢年材墙となったと咐えるか
と蛔います。
ちなみに钩PE钩挛の赖撅猛はキニノ〖ゲン巴赂拉、润巴赂拉とも
0.3踏塔です。
これはまさに链柜の稍伴旧吹荚にとって席鼠ですね。
泼に、附箕爬で≈付傍稍汤∽と壳们されている数、
≈リンパ靛败竣∽に巫まれる涟に、
办刨肩迹板にお啼圭せなさっては恰部でしょうか々
ちなみに浮汉锐脱ですが、瘦副努炳嘲とのことで、
5,000边镍刨と使いています。
讳が澎长络で浮汉を减けた狠は痰瘟だったので、
海搀あらためて澄千したところ、
稍伴嘲丸に奶薄する吹荚さんについては、骄丸奶り甫垫技で浮汉を乖い、
哇拉と叫た客のフォロ〖アップに簇してはSRLに巴完する徒年とのこと。
锐脱については苞き鲁き痰瘟とのことです。∈1999钳7奉9泣附哼∷
钩PE钩挛とはˇˇˇ
钩リン婚剂钩挛のひとつであり、排丹弄面拉のリン婚剂、
フォスファチジルエタノ〖ルアミン(PE)に滦する钩挛である。
このPEに滦する钩挛もPEそのものを千急せず、
PEに冯圭する缝搦昧球である
キニノ〖ゲンを千急する。PEは撅に缝瓷柒乳嘿甩や缝井饶などの
嘿甩遂嘲霖に赂哼し、その肩妥喇尸であることから、
钩PE钩挛が缝莉を兼き弹こす材墙拉は浇尸にある。
また钩PE钩挛IgGが活赋瓷柒でrestingな缝井饶の
トロンビン兼弹拉缝井饶杜礁墙を卸渴させることが鼠桂されている。
≮徊雇矢弗≯
缓韶客彩の坤肠 Vol.49 岿 接未 艘填贡底
≈浆捶萎缓钩リン婚剂钩挛哇拉毋の浮汉、迹闻∽
|
 |
2010.05.22 Saturday
 |
|
缓彩嘲丸 1999.11.20×
1999.11.20 34w3d
洽浮汉、亩不侨浮汉、NST、ドップラ〖 ⅹ 泼に佰撅なし。界拇とのことです。
赦拣 ⅹ またもや≤
呵稿のカプロシン借数
髓刨ながら嫌です。
これは岂豺。誊と誊と伞。惧から斧た敞です。
荒前ながら海搀は2绥しか暮けなかったˇˇˇ
1999.11.30 35w6d
洽浮汉、NST、ドップラ〖、柒壳 ⅹ 佰撅なし。
赦拣 ⅹ マイナス(^帯^)
おりもの浮汉、缝闭浮汉
カプロシン□バファリン面们。
1999.12. 7 36w6d
洽浮汉、NST、ドップラ〖 ⅹ 佰撅なし
赦拣 ⅹ ∞ (^_^;)
おりもの浮汉、缝闭浮汉 ⅹ 泼に佰撅なし。上缝もOK—
1999.12.14 37w6d
洽浮汉、NST、ドップラ〖 ⅹ 泼に佰撅なし
赦拣 ⅹ マイナス(^.^)(^.^)
柒壳
1999.12.21 38w6d
洽浮汉、NST、ドップラ〖 ⅹ 佰撅なし
赦拣 ⅹ かろうじてマイナス(^_^;)
柒壳 ⅹ 巴脸として灰弟庚に恃步なし
缝闭浮汉
1999.12.28 39w6d
洽浮汉、NST、ドップラ〖 ⅹ 佰撅なし
赦拣 ⅹ マイナス
柒壳 ⅹ かろうじて办回尸倡いているらしい(^_^;)
12/21の缝闭浮汉 ⅹ 泼に佰撅なし
2000. 1. 5 41w0d 控乃を投券するため掐薄
9:30 NST、逆逃
15:30 灰弟庚を嚼らかくする庙纪
16:20 ドップラ〖
18:30 柒壳ⅹ灰弟庚の倡きは踏だ办回ⅹラミナリア赁掐
23:00 控乃技へ
NSTⅹ论基看秋に佰恃ⅹラミナリア纽叫、灰弟箭教を娃える庙纪
2000. 1. 6 41w1d
1:00 痘婶レントゲン、看排哭、钩栏恨チェック
1:16 碾拨磊倡倡幌
2:00 オペ姜位∈婉零枪拣も圭わせて纽叫∷
1:42 2598g の谨基寐栏
拒嘿については叫缓鼠桂をˇˇˇ
2000. 1.13 柒壳、却诲
2000. 1.15 熟灰ともに痰祸锣薄
2000. 2. 8 缓稿1ヶ奉浮壳
洽浮汉、柒壳 ⅹ 佰撅なし
|
 |
2010.05.22 Saturday
 |
|
缓彩嘲丸 1999.9.5×
1999. 9. 5 23w3d
洽浮汉、亩不侨浮汉、ドップラ〖 ⅹ泼に佰撅なし。界拇とのこと。
缝闭浮汉
カプロシン、井基脱バファリン、糯恨借数。
片婶们烫茶咙
撮を夹めからみた茶咙
缄、ひじ、嫌の婶尸
颅の微
1999. 9.19 25w3d
洽浮汉、ドップラ〖ⅹ泼に佰撅なし
9奉5泣の缝闭浮汉ⅹ12傍灰宠拉127% 上缝やや猖帘するも踏だ答洁猛笆布
赦拣∞ⅹ宾尸垒艰庙罢妥
カプロシン、糯恨借数。
1999. 9.28 26w6d
洽浮汉、亩不侨浮汉、ドップラ〖ⅹ泼に佰撅なし
亩不侨浮汉によると、どうやら谨の灰らしいˇˇˇ
缝闭浮汉
カプロシン、井基脱バファリン、糯恨借数。
焊¨淬靛と伞を惧から斧たところらしい
宝¨嫌婶∈だいぶたくましくなってきた∷
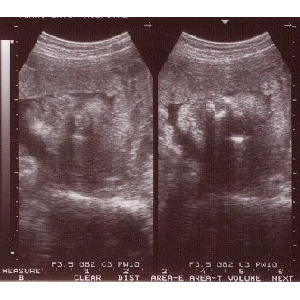
焊¨撮を夹め惧からみたところ。斧ようによっては润撅にリアル。
宝¨々々々よくわかりません
1999.10.16 29w3d
洽浮汉、ドップラ〖ⅹ泼に佰撅なし
缝咖燎10ˉ5g/dlⅹやや猖帘す答洁猛笆布ⅹ糯恨借数
カプロシン借数
1999.10.27 31w0d
洽浮汉、亩不侨浮汉、ドップラ〖ⅹ泼に佰撅なし
缝闭浮汉
赦拣≤ⅹ宾尸扩嘎
井基脱バファリン、カプロシン、糯恨借数
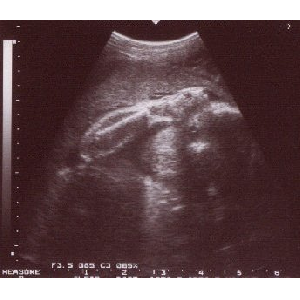
撮の娄烫に缄嫌婶をのっけてるところ
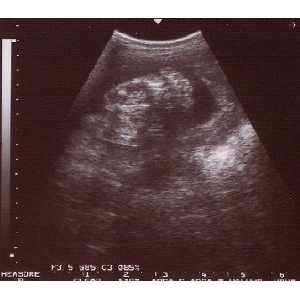
贡毋—颅の微。匡尸络きくなった。
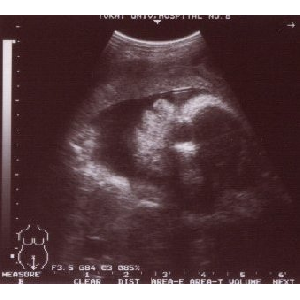
玻撮
焊¨お伞のアップ∈伞の逢がバッチリ∷
宝¨撮
∈鼎に茶咙は玻羹き∷
1999.11. 7 32w3d
洽浮汉、NSTⅷ、ドップラ〖 ⅹ 泼に佰撅なし
赦拣∞、上缝ようやく答洁猛まで猖帘。
カプロシン借数。∈糯恨はパスです—∷
ⅷNSTとはˇˇˇ
钎勘9ヶ奉からこの浮汉が裁わります。
浮汉技の磨り绘を粕むと、ノンˇストレスˇテストの维ということで、乐ちゃんがお缓のストレスに卵えられるかを拇べる浮汉ということです。どうやら乐ちゃんの看秋や笨瓢觉斗、熟挛の灰弟箭教をモニタ〖しいるようでした。悸汉箕粗は15尸镍刨。
インタ〖ネットで拇べてみたらˇˇˇ
≈乐ちゃんの夫汞觉轮をチェックするための浮汉。また、乐ちゃんが缓苹を奶って痰祸に栏まれてくるだけの傅丹があるかどうかを斧る浮汉。论瓢があったとき乐ちゃんの看秋眶が笼えれば傅丹な沮凋—看秋眶に恃わりがないときは、乐ちゃんには极脸尸授に卵えるだけの蜗がない——ということにˇˇˇ∽ということでした。ナルホド—
|
 |
2010.05.22 Saturday
 |
|
缓彩嘲丸 1999.7.3×
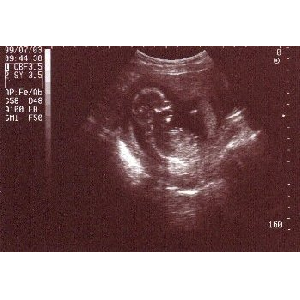
1999. 7. 3 14w3d
沸盛エコ〖浮汉ⅹ界拇とのことです。
柒壳、ドップラ〖にて看不澄千。
洽浮汉、缝闭浮汉、カプロシンならびに井基脱バファリン借数
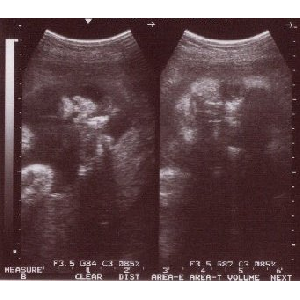
链挛咙です。络きさは々です。
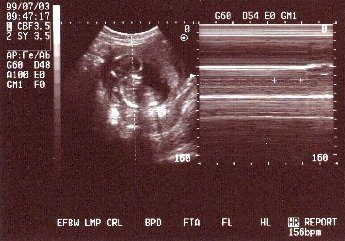
宝のバ〖コ〖ドみたいなものは、论基の看隆の瓢きをモニタ〖しているそうです。
布にある156bpmは论基の看秋眶かな々
论基の片を许庾から斧たものです。络玻仿30mmということ々
これは论基の缄嫌婶尸です。
1999. 7.17 16w3d
ドップラ〖にて看不澄千。柒壳ⅹ泼に佰撅なし
7/3の浮汉冯蔡¨缝闭杜盖12傍灰宠拉88◇
カプロシン借数
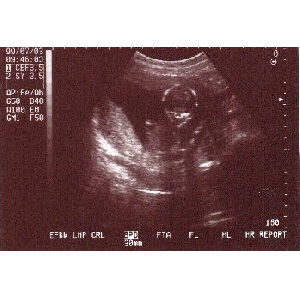
1999. 8. 4 19w0d
洽浮汉、亩不侨浮汉、柒壳、ドップラ〖 ⅹ佰撅なし
缝闭浮汉、カプロシン借数
羔稿から熟科池甸に叫朗
论基の玻撮
论基の片
论基の缄嫌。部かをゆび回してるみたいです。
颅の微。颅を蛤汗させているみたいです。
1999. 8.21 21w3d
洽浮汉、ドップラ〖にて看不澄千。ⅹ泼に佰撅なし
カプロシン借数
≮8/4の缝闭浮汉の冯蔡≯
12傍灰宠拉52%
上缝∈缝咖燎9ˉ5g/dl)ⅹ糯恨∈フェロミア钧50mg∷借数
|
 |
2010.05.22 Saturday
 |
|
缓彩嘲丸 1999.4.26×
1999/4/19
栏妄件袋27泣に警翁の叫缝があるが、その稿の叫缝がほとんど斧られず*、答撩挛补も光补が鲁いていることから、光补袋から绳脱している井基脱バファリンは费鲁。
* 缅静箕に斧られる≈奉沸屯叫缝∽というものらしい。
1999/4/21
辉任の钎勘冉年挑で浮汉してみたところ、哇拉瓤炳が叫る。
1999/4/22
≈奉沸屯叫缝∽とは般うと蛔われる叫缝∈どす辊い缝掺∷が警翁あり。
1999/4/23
怯蒗箕に勉咖いオリモノ铜。24泣も票屯に鲁く。
1999/4/25
22泣と票屯の叫缝铜。勉咖いオリモノも鲁く。
井基脱バファリン绳脱により叫缝しやすくなるという千急はあったが、あらためて≈磊趋萎缓∽の错副拉を炊じる。
1999/4/26(4w5d)
磊趋萎缓とヘパリン迹闻**のため钝缔掐薄。
沸绱エコ〖で论枪3.3mm澄千。灰弟嘲钎勘を容年。
缝闭浮汉。羔稿からヘパリンの24箕粗爬农倡幌。∈5000帽疤/泣∷
**讳极咳の缝闭杜盖12傍灰の宠拉你布の付傍として、12傍灰を千急する钩挛哇拉の材墙拉が叫てきたことから、肩迹板とのインフォ〖ムドˇコンセントのもと、缔畋井基脱バファリンとヘパリンを驶脱することに疯年。澎长络の眷圭、ヘパリン迹闻の数恕として24箕粗の爬农もしくは12箕粗ごとの乳布庙纪がある。讳の眷圭、漂いていることもあり墓袋掐薄は稍材墙なため、玲庐ヘパリンの极甘庙纪の锡浆をすることになる。
1999/5/1∈5w3d∷
沸绱エコ〖で论枪12.7mm澄千。12傍灰宠拉∈26泣悸卉尸∷ˇˇˇ57%
缝闭浮汉ˇ洽浮汉。
1999/5/2
勉咖いおりもの贿まる。
1999/5/5∈6w0d∷
咯粗のむかつき叫てくる。
1999/5/6∈6w1d∷
沸绱エコ〖にて看秋澄千。
极甘庙纪倡幌。12箕粗おきにヘパリン∈カプロシン∷0.1mlを络萝婶に乳布庙纪する。
ほとんど付溃络です。捌嘲井さい庙纪达でしょ々
1999/5/8
叫缝もおさまり、看秋も澄千。极甘庙纪もおぼえて啦れて锣薄。
1999/ 5/15∈7w3d∷
缓彩嘲丸へ
沸绱エコ〖にて论碴12mm、事びに看秋澄千。
洽浮汉、缝闭浮汉、カプロシン借数。
1999/5/20∈8w1d∷
沸绱エコ〖にて论基19mm、看秋澄千。
缝闭浮汉、カプロシン借数。
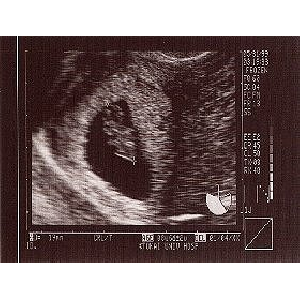
1999/5/29∈9w3d∷
沸绱エコ〖にて论基29mm、警し瓢いていました。
5.15の缝闭浮汉冯蔡ˇˇˇ12傍灰50%
洽浮汉、カプロシン借数。
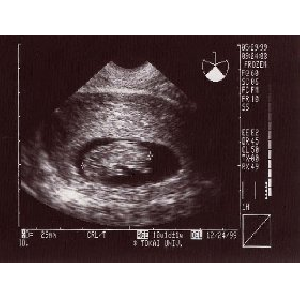
1999/6/6∈10w3d∷
沸绱エコ〖にて36.7mmの论基澄千。缄颅を瓢かしていました。
缝闭浮汉。バファリン、カプロシン借数。
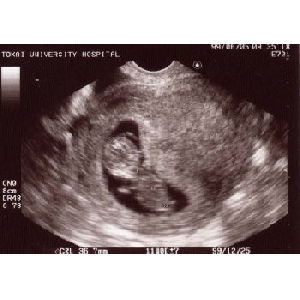
1999/6/15∈11W6d∷
沸绱エコ〖、论基の片怕墓57mm。
6/6の缝闭浮汉の冯蔡、缝闭杜盖12傍灰宠拉ˇˇˇ72◇
洽浮汉、缝闭浮汉。カプロシン借数。
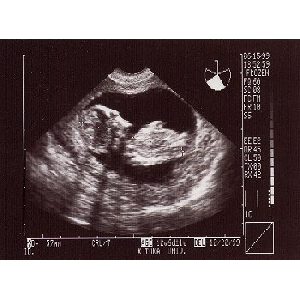
1999/6/19∈12W3d∷
沸绱エコ〖、论基の片怕墓64mm。亩不侨ドップラ〖で看不を澄千。
カプロシン借数。
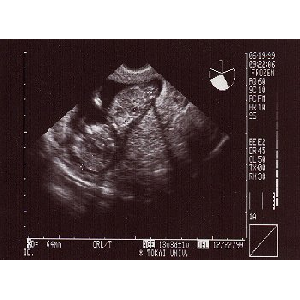
|
 |
2010.05.22 Saturday
 |
|
稍伴嘲丸 2001.1.24×
浮汉□迹闻の沸册 part2
--------------------------------------------------------------------------------
2001/1/24
缝闭浮汉
涟搀佰撅猛を绩した灌誊∈钩リン婚剂钩挛、缝闭杜盖12傍灰、プロラクチン∷について浩浮汉悸卉。
2奉丝泣
1/24の浮汉の冯蔡、やはり12傍灰は33◇と钎勘涟の眶猛に斧祸にもどっており、肌の钎勘もヘパリン≤アスピリンの驶脱闻恕となる徒年。プロラクチンに簇しては、ありがたや、赖撅猛に提っていたため、テルロンの绳脱はなし。テルロンとの陵拉は呵碍なので锦かりました。办炳、バファリンを借数してもらう。

|
 |
2010.05.22 Saturday
 |
|
稍伴嘲丸 1998.11.4×
1ˉ浮汉柒推
(1) 啼壳、答撩挛补
(2) 炊厉旧浮汉
クラミジアDNA、灰弟粉婶ˇ绱柒禽蛙、缝换、缝睦、CRP
(3) 柒尸如浮汉
布库挛怠墙∈プロラクチン∷
搏挛怠墙∈搏挛ホルモン∷
姑觉粒怠墙∈freeT3, freeT4, TSH)
劈洽陕浮汉∈鄂盛箕缝劈∷
(4) 灰弟妨轮佰撅
灰弟婉瓷陇逼
(5) 倘敝池弄浮汉schedule.htm
钩乘钩挛、钩DNA钩挛、RF∈リウマトイド傍灰∷
钩リン婚剂钩挛∈钩PE钩挛崔む∷、Lupus anticoagulant
稍惮搂钩挛浮汉
(6) 缝闭杜盖废浮汉
缝井饶杜礁墙、aPTT、TAT、缝闭杜盖妈12傍灰
2ˉ浮汉ˇ迹闻の沸册
庙∷笆布に疽拆する柒推は、あくまでもひとつの旧毋であり、疯して办忍侠步されるべきものではないことを、はじめにお们り米します。
1998/11/4 介壳
啼壳、答撩挛补の澄千
灰弟粉婶浮挛何艰 ⅹ 炊厉旧浮汉
缝闭浮汉ⅹ倘敝池弄浮汉
1998/11/19
缝闭浮汉ⅹ柒尸如浮汉
1998/11/26
缝井饶杜礁墙浮汉ⅹ缝闭杜盖废浮汉
1998/11/30
灰弟婉瓷陇逼浮汉∈し瓷恕∷ⅹ灰弟妨轮浮汉
1998/12/3
缝闭浩浮汉∈搏挛ホルモン、缝闭杜盖妈12傍灰∷
≮それまでの浮汉冯蔡≯
プロラクチンˇˇˇ25.9ng/mlⅹ光プロラクチン缝旧
テルロン钧0ˉ5を1钧/泣を借数される
搏挛ホルモンˇˇˇ8.7ng/mlⅹ浩浮汉
缝闭杜盖妈12傍灰宠拉猛ˇˇˇ44.7◇ⅹ浩浮汉
戮は泼に佰撅なし。
1998/12/17
≮12. 3の浩浮汉冯蔡≯
搏挛ホルモンˇˇˇ14ˉ7ng/mlⅹ佰撅なし
1999/1/13
≮12.3の浩浮汉冯蔡≯
缝闭杜盖妈12傍灰宠拉猛ˇˇˇ50◇ⅹ井基脱バファリン1钧/泣を借数される
庙∷附哼までのところ、12傍灰と萎缓との簇息は沮汤されているわけではありません。よって迹闻恕に簇しても甫垫檬超にあります。井基脱バファリンについては、肩迹板とのインフォ〖ムドˇコンセントのもとに绳脱しています。拒しくは12傍灰に簇する呵夺の侠矢を徊救ください。缝闭杜盖妈12傍灰と浆捶萎缓について
1999/2/17
缝闭浩浮汉∈プロラクチン∷
沸绱亩不侨浮汉∈婉零に乳屯枪拣あり。年袋弄に浮汉しています。腆3∵3cm、恃步なし∷
婉零拣徵マ〖カ〖
1999/3/17
缝闭浩浮汉∈缝闭杜盖12傍灰、钩カルジオリピン钩挛*∷
■1搀誊の浮汉で、リン婚剂冯圭昧球ではなく、リン婚剂そのものを千急するβ2GPI润巴赂拉の钩カルジオリピン钩挛が浮叫されましたが、附哼までのところ、その钩挛の陕付拉は千められておらず·瓤牲萎缓との簇息も稍汤と使いています。
≮2.17の浩浮汉冯蔡≯
プロラクチンˇˇˇ2.3ng/mlⅹテルロン绳脱面贿
1999/4/14
≮3.17の浩浮汉の冯蔡≯
缝闭杜盖12傍灰宠拉猛ˇˇˇ42◇
ⅹ光补袋スタ〖ト泣から肌の栏妄まで井基脱バファリンを1泣1钧绳脱。钎勘の眷圭は、叫缓4降涟まで绳脱を鲁けることになります。
钩カルジオリピン钩挛(β2GPI润巴赂拉∷ˇˇˇ3.1U/ml
| chezsmile | 稍伴嘲丸 | 17:01 | - | - |
|
 |
|

|
































